原发性肾病综合征采用中西医结合治疗的效果分析
2014-08-22景会玲
景会玲
巩义市人民医院消化内分泌科,河南巩义 451200
原发性肾病综合征又被称为不明原因的肾病综合征,患者症状多表现为“三高一低”,即高度水肿、高脂血症、高蛋白尿及低蛋白血症[1]。祖国中医认为,原发性肾病综合征可归于“水肿”范畴中,患者根本发病机制与脾肾气虚有关,故治疗上以导水补气为主。《内经》中提到本病患者“诸腹胀大,皆属于热”。因此,需以攻逐、发汗、利小便为主要治疗法则[2]。笔者选取110例原发性肾病综合征患者,进行分组治疗,取得较满意疗效,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取本院2012年11月—2013年11月收治的110例原发性肾病综合征患者,根据患者治疗方案的不同分为观察组和对照组。观察组60例,其中男37例,女23例;年龄19~66岁,平均年龄(34.8±1.7)岁;病程1个月~20个月,平均病程(10.2±1.3)个月。对照组60例,其中男35例,女28例;年龄18~64岁,平均年龄(33.6±1.5)岁;病程2个月~19个月,平均病程(10.8±1.4)个月。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
参照中华中医药学会肾病分会制订的《原发性肾病综合征的诊断、辨证分型及疗效评定》[3]标准:①患者伴大量蛋白尿症状,且蛋白尿>3.5 g/24 h;②患者伴低蛋白血症,且血清清蛋白<30 g/L;③患者伴高脂血症;④患者伴明显水肿症状。
1.3 治疗方法
观察组采用中西医结合治疗(中药汤剂+标准激素治疗)。激素治疗给予患者强的松(江苏鹏鹞药业有限公司,批号:国药准字H32021728),初始剂量为1 mg/kg·d,1次/d,于晨口服,治疗1周为1个疗程。8个疗程后逐渐减少剂量,减幅为10%,直至0.5 mg/kg·d,并改为1次/2 d,口服。服用6个月后,剂量减少至0.4 mg/kg·d,并继续治疗2个月后停药。中药汤剂选用温肾健脾活血汤,主要成分为黄芪25 g,当归15 g,茯苓10 g,白术20 g,丹参10 g,泽泻10 g,取水煎煮,得药液200 ml,1剂/日,分早晚两次口服。对照组单纯行西医治疗(标准激素治疗),给药剂量和方法同上。
1.4 疗效判定标准
完全缓解:患者3次以上蛋白尿测试显示为阴性,且尿蛋白定量<0.3 g/24 h,血清清蛋白恢复正常;部分缓解:患者3次以上蛋白尿测试显示尿蛋白定量<0.2 g/24 h,且血清清蛋白有明显改善;无效:患者尿蛋白定量测试、血清清蛋白水平无任何变化,甚至恶化。
1.5 统计学处理
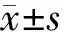
2 结果
2.1 两组患者尿蛋白、血黏度、血脂水平的比较
治疗前两组患者尿蛋白、血清清蛋白、血脂水平、血黏度比较差异无统计学意义(P>0.05),治疗后两组患者尿蛋白、血清清蛋白、血脂水平均显著改善(P<0.05),但观察组尿蛋白改善时间显著优于对照组(P<0.05),且观察组血清清蛋白、血脂水平改善程度显著优于对照组(P<0.05)。见表1-2。
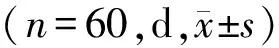
表1 两组尿蛋白减少及消失时间比较
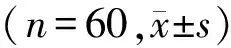
表2 两组治疗前后血清清蛋白、三酰甘油、胆固醇及血浆黏度比较
2.2 两组患者临床疗效比较
观察组完全缓解37例,部分缓解18例,治疗总缓解率为91.67%,对照组完全缓解31例,部分缓解12例,总缓解率为71.67%,两组总缓解率比较差异有统计学意义(P<0.05)。见表3。

表3 两组临床疗效比较(n=60,例,%)
3 讨论
原发性肾病综合征属于中医“尿浊”、“水肿”、“腰痛”等范畴,患者发病后最为明显的外在症状为高度水肿,水肿部位主要集中于下肢、阴囊、面部等区域。水肿时间可达数周或数月,部分患者甚至持续至疾病消失[4]。此外,如患者在发病期间出现感染,尤其是链球菌感染,其水肿症状可能反复出现或加重,甚至出现氮质血症。目前,西医尚未明确原发性肾病综合征发病机制,而中医认为本病发病机制可能与脾肾气虚、瘀水互结等相关[5]。脾主制水,可升清降浊;肾主水,可封藏泄浊,患者脾气虚则水无以制而泛滥;肾气虚则水无所主而妄行,水妄行则淫于肌肤,发于表面,患者出现水肿之症状。水肿症状出现后将变成新的致病因素,这可能与瘀水阻滞经络、妨碍行气有关[6]。此外,脾虚可至精微因失升而下陷,肾虚则精微失藏而外泄,这将导致患者出现蛋白尿等症状。有学者[7]认为,原发性肾病综合征发病机制除脾肾气虚外,还与湿热内蕴有关。患者可因水瘀而氤内热,因体虚而引客邪,部分患者还因激素治疗而生内热,种种湿气、热气相互郁结、攀援,互资其恶,使病情进一步加剧。
本病治疗之关键在于导水补气,而本次研究中选用的温肾健脾活血汤是临床常用的导水补气健脾益肾方剂。该汤剂主要成分为黄芪、当归、茯苓、白术、丹参、泽泻等。泽泻味甘,性寒,入肾、膀胱经,是利水渗湿、泄热通淋之良药[8],有资料[9]分析认为泽泻可降低动脉粥样硬化,改善血清总胆固醇及三酰甘油含量,利水利尿;黄芪味甘,性微温,归肺、脾、肝、肾经,是阴虚盗汗、急、慢性肾炎水肿、脾肾虚患者常用药剂之一;茯苓性味甘淡平,入心、肺、脾经,是利水渗湿、健脾化痰、宁心安神、败毒抗癌之良药,且药性平和,利水而不伤正气,安全性极高。本次研究中,中西医结合治疗后总缓解率为91.67%,而单纯西医激素疗法总缓解率为71.67%,两者比较差异有统计学意义(P<0.05),这表明温肾健脾活血汤在治疗原发性肾病综合征上具有显著疗效,可显著改善患者症状。此外,两组患者尿蛋白、血清清蛋白、血脂水平均显著改善,但观察组尿蛋白改善时间显著优于对照组,且血清清蛋白、血脂水平改善情况显著优于对照组(P<0.05),这可能与泽泻改善血清总胆固醇及三酰甘油含量的药性有关。
综上所述,中西医结合是原发性肾病综合征的一种有效治疗方案,治疗后患者症状、体征等显著改善,该疗法安全可靠,值得临床推广。
[1] 周爱民.中西医结合治疗肾病综合症临床效果分析[J].中国中医药咨讯,2011,3(22):151-152.
[2] 兰鹏,韦柳娟.泼尼松与中药加服治疗肾病综合症疗效比较[J].中国民族民间医药,2010,19(18):185-186.
[3] 中华中医药学会肾病分会.原发性肾病综合征的诊断、辨证分型及疗效评定[J].上海中医药杂志,2006,40(10):51-52.
[4] 李景鹏.中西医结合治疗肾病综合征临床观察[J].湖北中医杂志,2011,33(2):162-164.
[5] HUMMERS-PRADIERE,BLEIDORN J,SCHMIEMANN G.General practice-based clinical trials in Germany-a problem analysis[J].Trials,2012,13:205.doi:10.1186/1745-6215-13-205.Review.
[6] 李宇丹,李国华,丁志胜,等.中西医结合治疗肾病综合征临床疗效观察[J].实用中西医结合临床,2010,10(01):171-173.
[7] D’AVOLIO W,FARWELL WR,FIORE LD.Comparative effectiveness research and medical informatics[J].Am J Med,2010,123(12Suppl 1):e32-37.doi:10.1016/j.amjmed.2010.10.006.
[8] 杨华.中西医结合治疗肾病综合征30例[J].中医研究,2010,23(12):112-114.
[9] 薛维锋,董霞,陈景宜.马一乾主任中医师治疗肾病综合征经验[J].中医研究,2013,26(2):133-135.
