我院2011 - 2013年细菌耐药性监测
2014-07-07丁毅伟郝秀红李艳君钱扬会赵强元
丁毅伟,郝秀红,李艳君,钱扬会,赵强元
海军总医院 检验科,北京 100048
我院2011 - 2013年细菌耐药性监测
丁毅伟,郝秀红,李艳君,钱扬会,赵强元
海军总医院 检验科,北京 100048
目的了解2011 - 2013年本院细菌分布及耐药情况,为临床抗感染治疗提供依据。方法对我院临床标本分离出的细菌和真菌的检出率、分布特点及药敏结果进行回顾性分析。结果2011 - 2013年我院收集患者分离菌中革兰阴性菌所占比例最高,分离率分别为55.0%、57.6%、59.8%;革兰阳性菌呈现平稳态势,分离率分别为23.3%、22.9%、22.1%;真菌分离率在逐年减少。标本来源中痰液、尿液和血液近3年分离率均占前3位。铜绿假单胞菌、大肠埃希菌、白色念珠菌、肺炎克雷伯菌、鲍曼不动杆菌是常见前5位分离菌。大肠埃希菌和肺炎克雷伯菌对亚胺培南和美洛培南敏感性高(均<10%);鲍曼不动杆菌和铜绿假单胞菌均对多黏菌素B和阿米卡星敏感性高(均>60%);未发现对万古霉素和替考拉宁耐药的金黄色葡萄球菌。呼吸道真菌分离率较高,以白色念珠菌为主;两性霉素B、氟胞嘧啶、沃尔康唑敏感性好(均>90%)。结论3年中革兰阴性菌均占优势,病原菌主要来自痰液,亚胺培南和美洛培南对大肠埃希菌和肺炎克雷伯菌敏感性高;多黏菌素B和阿米卡星对鲍曼不动杆菌和铜绿假单胞菌敏感性高。加强细菌耐药性监测,提高合理使用抗菌药物水平,可减少医院感染交叉传播。
细菌耐药;细菌分布;抗菌药物
随着抗生素使用的增加,细菌耐药性日益严重。为了更好地掌握本院主要病原菌分布及药物敏感性情况,使临床合理使用抗生素,减少细菌耐药菌株的产生,现将我院近2011 - 2013年微生物分离及抗生素体外药敏情况报道如下。
材料和方法
1 菌株来源 2011 - 2013年我院住院及门诊患者送检的标本中分离的细菌及真菌(患者首次分离株)进行分析。
2 仪器与试剂 法国梅里埃生产的BacT/Alert 3D血培养仪、VITEK2 COMPACT微生物分析仪及其配套革兰阴性细菌鉴定卡,革兰阴性细菌药敏卡(AST-GN09);酵母菌鉴定卡和真菌药敏纸片购于丹麦,药敏测试为威士达公司BIOMIC仪。各种分离培养基为法国生物梅里埃公司。质控菌株铜绿假单胞菌ATCC27853、大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC25923购自卫生部临检中心。
3 方法 严格按《全国临床检验操作规程(第3版)》进行标本采集与细菌分离培养;按VITEK2 COMPACT操作说明进行菌株鉴定和MIC法药敏试验判定药物敏感程度。
4 数据分析 用世界卫生组织细菌耐药性监测中心推荐的WHONET5.6软件和Excel进行数据分析。
结 果
1 微生物分离情况 删除同一病人相同部分分离的同种病原菌,2011 - 2013年各年共分离细菌和真菌分别为2 092株、2 698株、3 444株。3年微生物种类分布见表1。
2 标本来源和病原菌种类株数及构成比 微生物标本主要来源于病人痰液、尿液和血液,3年分离率基本一致。分离的病原菌中铜绿假单胞菌、大肠埃希菌、白色念珠菌、肺炎克雷伯菌、鲍曼不动杆菌、金黄色葡萄球菌是常见菌。见表2。
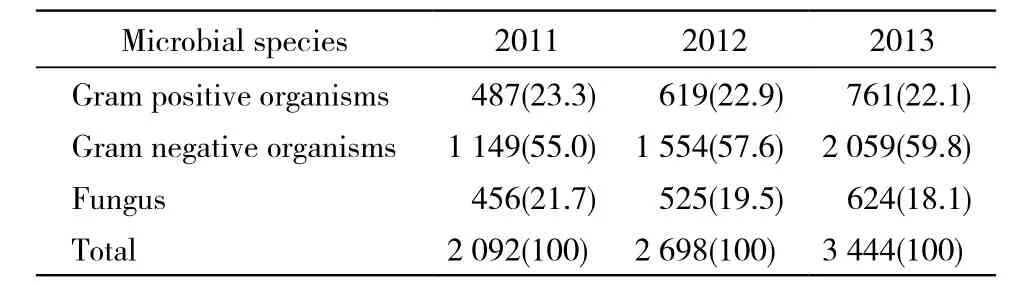
表1 3年微生物种类分布Tab. 1 Distribution of microbial species in three years (n, %)
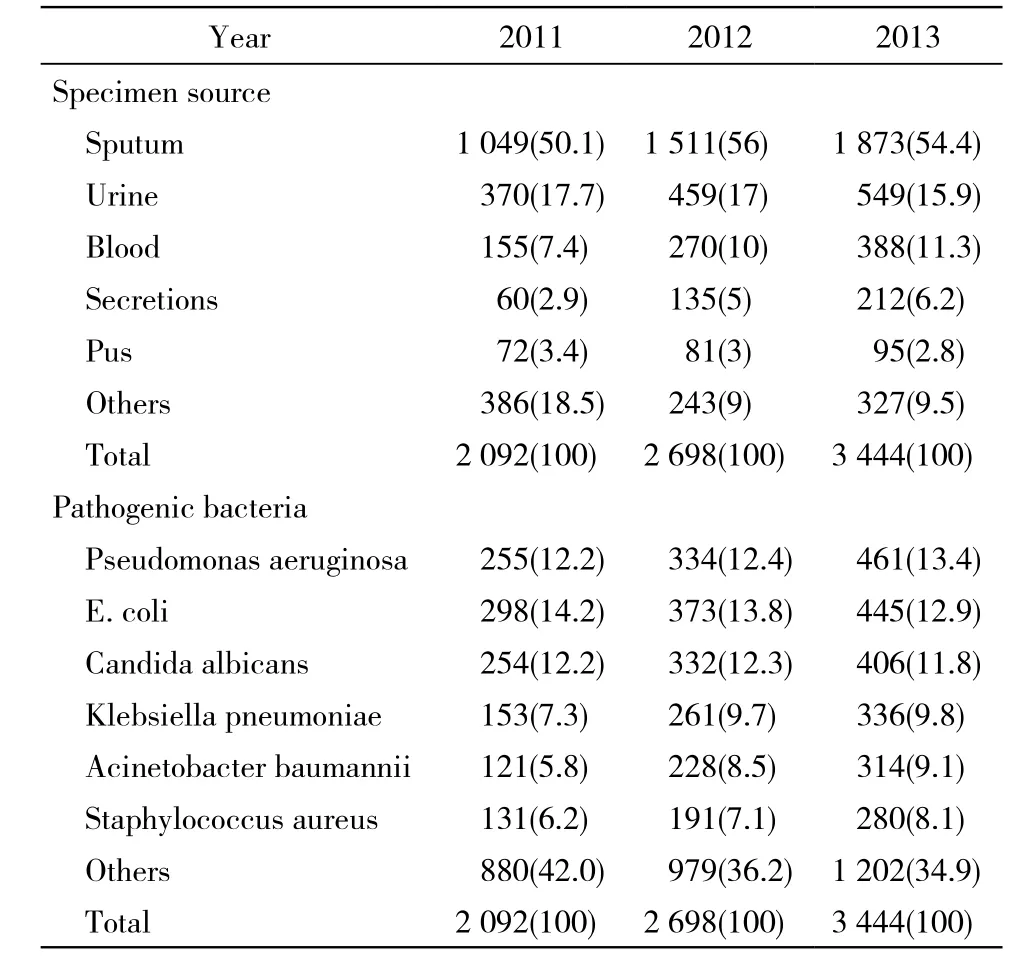
表2 3年标本来源及病原菌种类分布Tab. 2 Specimen sources and pathogenic bacteria species distribution in three years (n, %)
3 肠杆菌科中两种主要细菌耐药情况 大肠埃希菌除头孢类耐药率有所上升之外,其他抗生素耐药率3年基本一致;肺炎克雷伯菌耐药率3年中有所上升。但两种菌均对亚胺培南和美洛培南敏感性高,耐药率均<10%。大肠埃希菌和肺炎克雷伯菌对21种抗生素体外耐药率见表3。
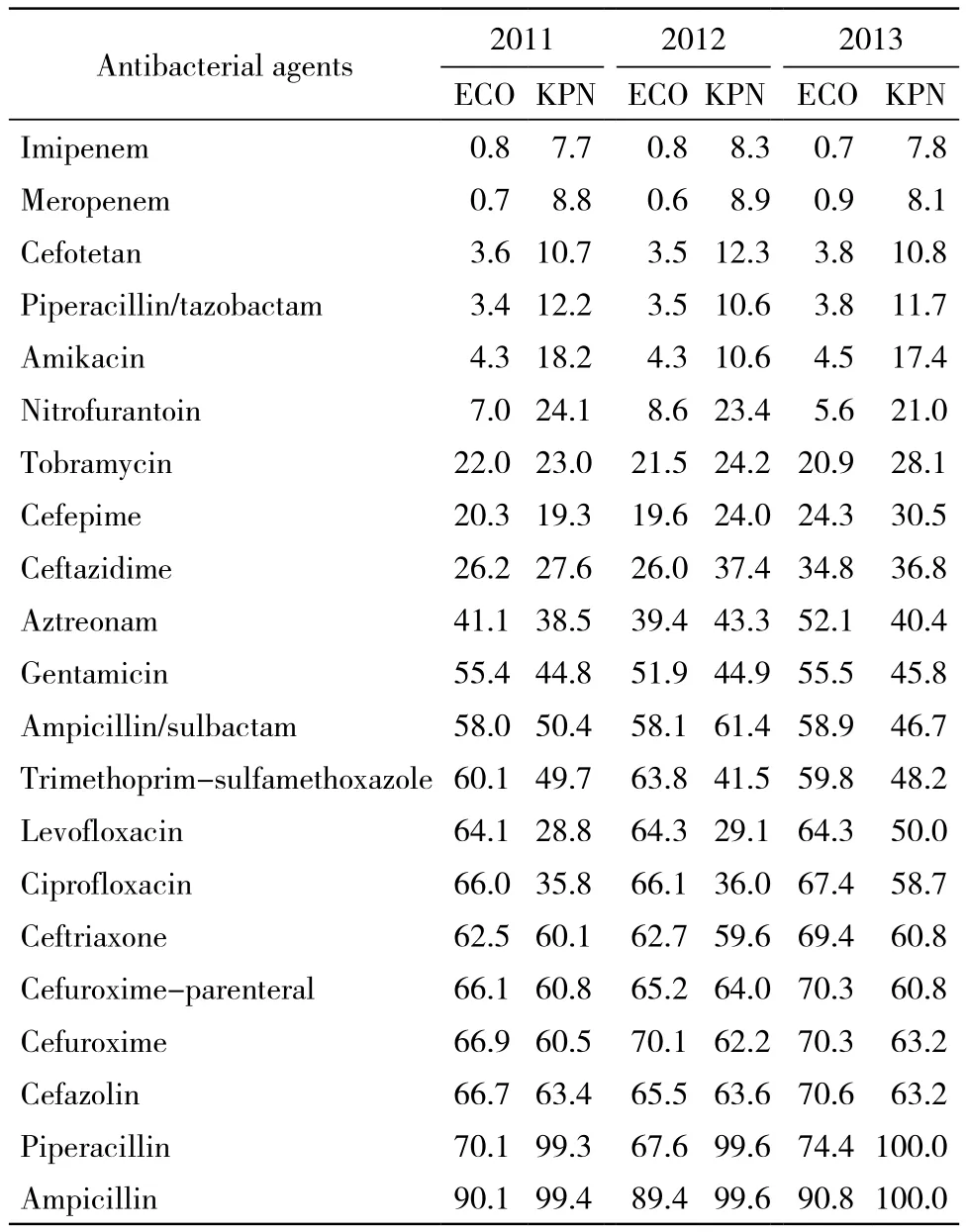
表3 大肠埃希菌和肺炎克雷伯菌对21种常用抗生素体外耐药率Tab. 3 Resistance rate of E. coli and klebsiella pneumonia bacteria to 21 kinds of commonly used antibacterial agents in vitro (%)
4 鲍曼不动杆菌和铜绿假单胞菌耐药情况 鲍曼不动杆菌3年大部分耐药情况基本一致,铜绿假单胞菌3年耐药率稍微有所下降,鲍曼不动杆菌和铜绿假单胞菌对多黏菌素B敏感性最高,耐药率为3.2% ~ 9.4%。鲍曼不动杆菌3年耐药率升高的药物有氨曲南、头孢他啶、环丙沙星、亚胺培南、哌拉西林/他唑巴坦、妥布霉素、米诺环素、头孢哌酮/舒巴坦,耐药率在100.0%的抗生素有6种,应当引起临床高度重视。;铜绿假单胞菌耐药率<40%的抗生素有12种,其中头孢类抗生素中头孢他啶、头孢吡肟较其他头孢类敏感性高,耐药率分别为20.0%、19.0%;头孢唑林、头孢呋辛酯、头孢呋辛钠、头孢曲松、头孢替坦耐药性严重,均>90.0%。见表4。
5 金黄色葡萄球菌对常用抗生素耐药情况 金黄色葡萄球菌3年耐药率有所增高的药物有红霉素和克林霉素。抗生素中β内酰胺类、大环内酯类、氨基糖苷类和喹诺酮类等抗菌药物的耐药率均较高。金黄色葡萄球菌中均未发现有万古霉素、利奈唑胺、替考拉宁、替加环素耐药菌株。耐甲氧西林金黄色葡萄球菌(methicillin resistant staphylococcus aureus,MRSA)>60.0%,MRSA易对多种抗生素耐药,是当前医院感染的重要病原菌之一,应引起临床重视。见表5。
6 真菌标本来源及构成比 近3年前3位均是痰液、尿液、血液,其中痰液分离真菌最高,均>50.0%。真菌以白色念珠菌和光滑念珠菌为主。见表6。
7 真菌耐药情况 两性霉素B敏感性好,其他4种真菌药耐药率基本一致。真菌对5种常用抗生素体外药敏情况见表7。
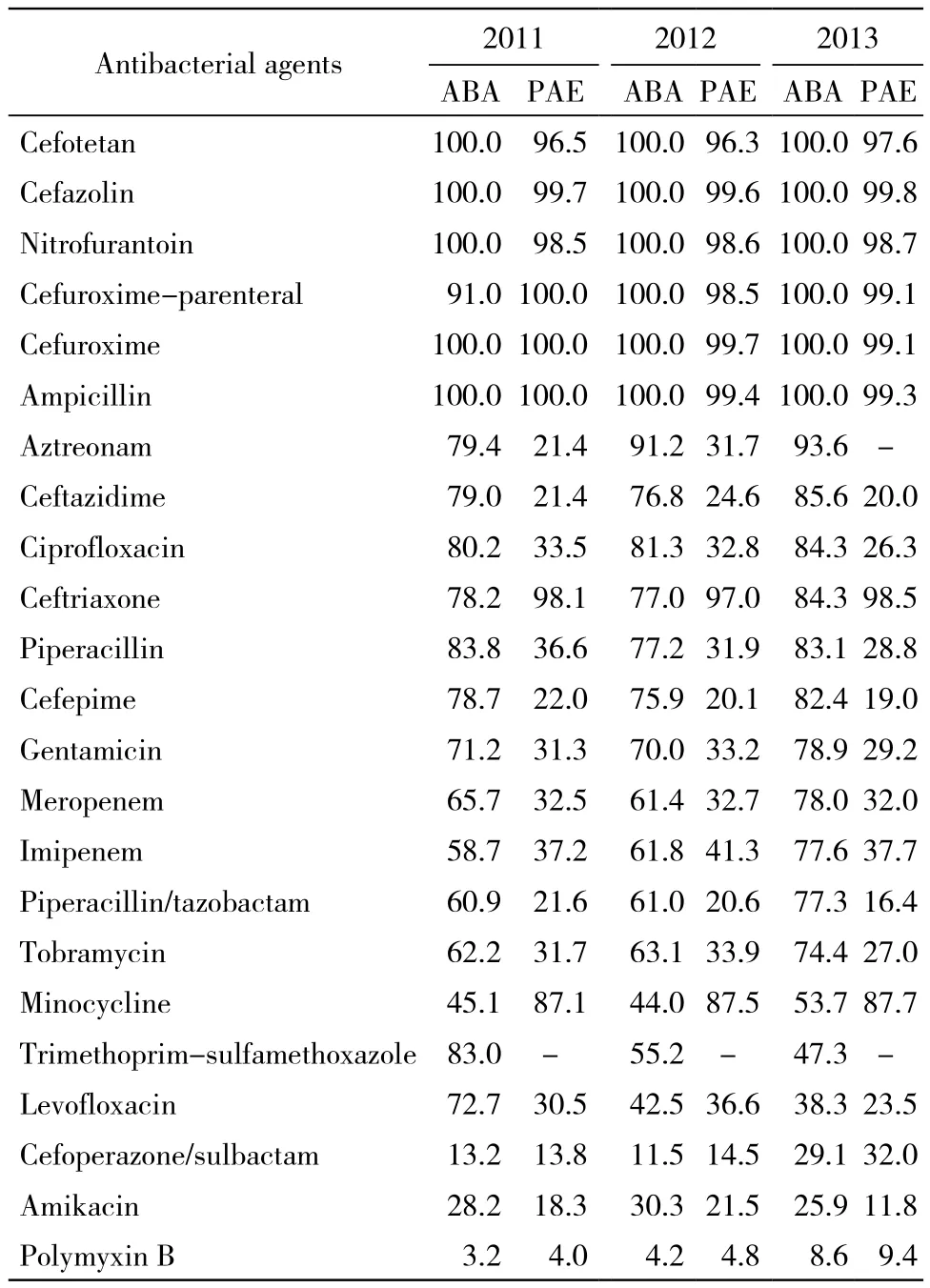
表4 鲍曼不动杆菌和铜绿假单胞菌对常用抗生素体外耐药率Tab. 4 Resistance rate of acinetobacter baumannii and pseudomonas aeruginosa to commonly used antibacterial agents in vitro (%)
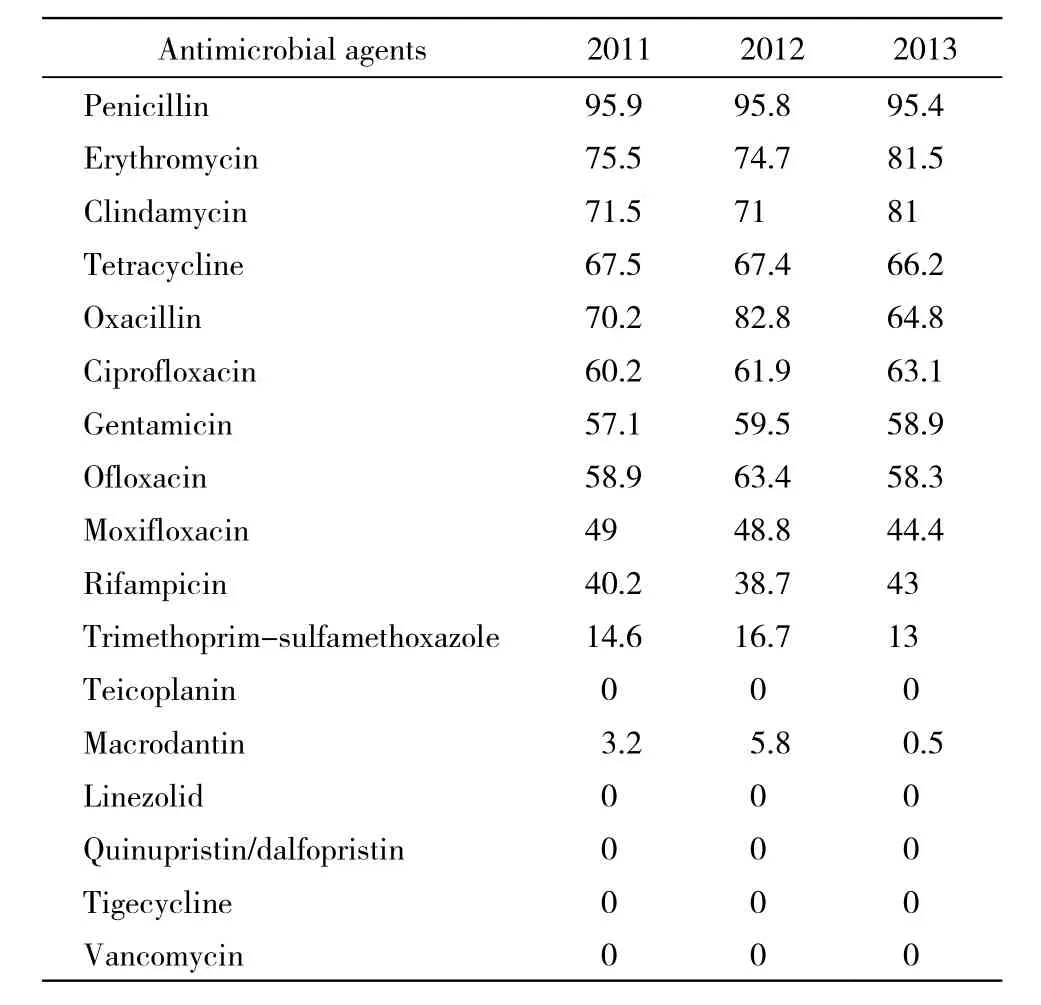
表5 金黄色葡萄球菌对常用抗生素耐药率Tab. 5 Resistance rate of staphylococcus aureus to commonly used antibacterial agents (%)
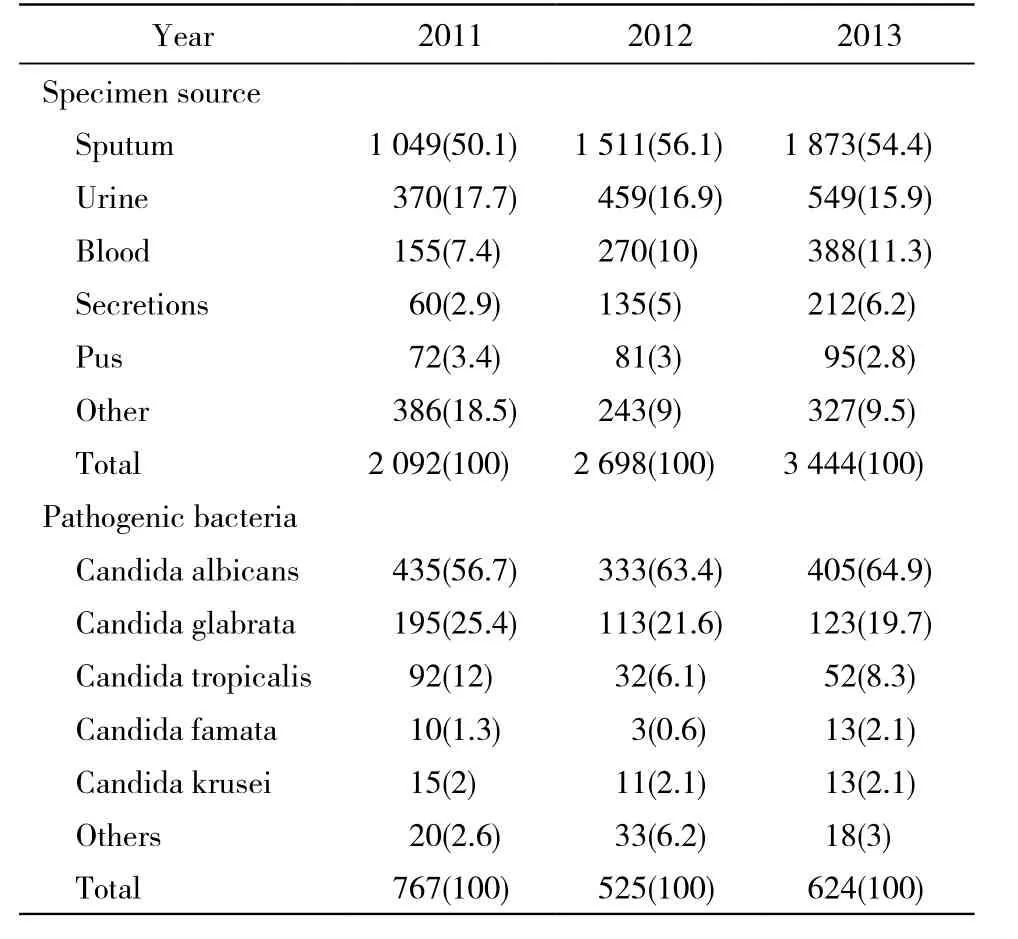
表6 真菌标本来源和种类Tab. 6 Sources and species of fungi specimens (n,%)
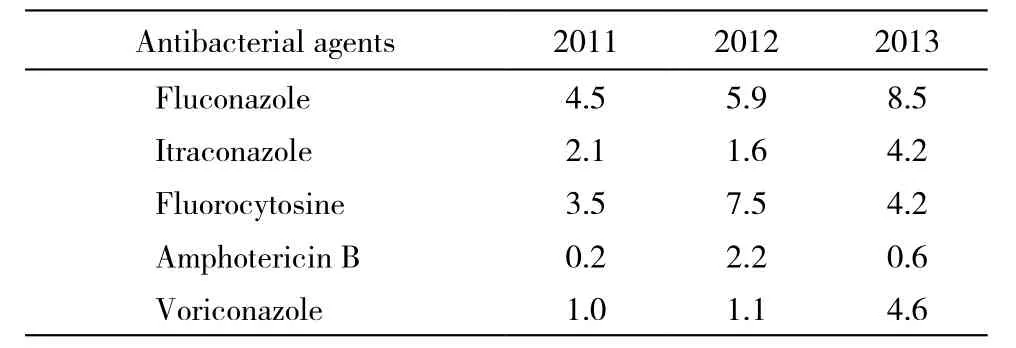
表7 真菌对5种常用抗生素体外耐药率Tab. 7 Resistance rate of fungi to 5 kinds of commonly used antibacterial agents in vitro (%)
8 多重耐药菌检出情况 近3年未检出多重耐药结核分枝杆菌。耐碳青霉烯类抗菌药物鲍曼不动杆菌(carbapenem resistant acinetobacter baumannii,CR-AB)呈上升趋势,2013年已达到78.6%;MRSA有下降趋势,2013年下降到64.5%;耐碳青霉烯类药物的肠杆菌科细菌(carbapenem resistant enterobacteriacase,CRE)呈上升趋势,耐万古霉素肠球菌(vancomycin resistant enterococcus,VRE)较2012年升高,泛耐药铜绿假单胞菌(pan-drug resistant pseudomonas aeruginosa,PDR-PA)>1.0%。多重耐药菌检出情况见表8。
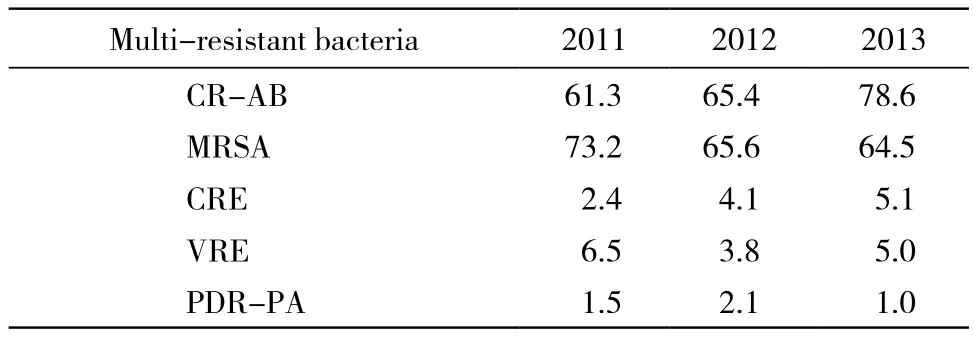
表8 检出多重耐药菌耐药率Tab. 8 Resistance rate of multi-resistant bacteria (%)
讨 论
收集我院删除同一病人相同部分分离的同种病原菌进行分析,细菌分离率呈逐年上升趋势,这和送检率有关。革兰阴性菌分离率高于革兰阳性菌2倍以上,说明我院临床感染菌以革兰阴性菌为主,与郝秀红等[1]报道一致。微生物标本主要来源于病人痰液、尿液和血液,与文献报道一致[2]。近3年检出细菌中铜绿假单胞菌、大肠埃希菌、白色念珠菌、肺炎克雷伯菌、鲍曼不动杆菌、金黄色葡萄球菌是常见菌[3-5]。
在革兰阴性菌中,肠杆菌科中的大肠埃希菌占第一位,其次是肺炎克雷伯菌,与吕媛和王珊[6]报道一致。非发酵菌中铜绿假单胞菌为第一位,其次是鲍曼不动杆菌;金黄色葡萄球菌为主要的革兰阳性病原菌,与王玲玲等[7]文献报道一致。
本次监测中大肠埃希菌和肺炎克雷伯菌耐药率比较高的抗生素为氨苄西林,耐药率>90%。对亚胺培南、美罗培南敏感性最好,故认为碳青霉烯类依然是最强有力的抗肠杆菌科药物;但同时也发现CRE 3年耐药率在逐渐上升,由2.4%升高到5.1%,应引起临床注意;原因可能是送检率增高、肠杆菌科细菌产ESBL或孔蛋白的缺失及AmpC的超量表达引起碳青霉烯类耐药;或是产碳青霉烯酶,包括金属酶IMP和KPC家族,VIM和NDM-1金属β内酰胺酶等,有些菌株两种机制可以同时存在,如KPC-2联合外膜蛋白的缺失[8-9]。β内酰胺类抗生素的广泛应用,AmpC酶与ESBLs目前已成为导致革兰阴性杆菌对β内酰胺类抗生素耐药的主要原因[10]。
非发酵菌中铜绿假单胞菌分离率为第一位,敏感性最好的是多黏菌素B。耐药率<40%的抗生素有12种,其中头孢类抗生素中头孢他啶、头孢吡肟较其他头孢类要敏感高,耐药率约20%;头孢唑林、头孢呋辛酯、头孢呋辛钠、头孢曲松、头孢替坦耐药严重,均>90.0%。泛耐药铜绿假单胞菌约为2.0%,3年无明显上升趋势,表明医院控制院内感染有一定成效。鲍曼不动杆菌仅次铜绿假单胞菌之后,敏感性最好的是多黏菌素B。耐药率为20.0% ~ 60.0%的抗生素有米诺环素、复方新诺明、左旋氧氟沙星、头孢哌酮/舒巴坦、阿米卡星。然而值得注意的是亚胺培南和美罗培南耐药率分别高达70%以上,耐碳青霉烯类抗菌药物鲍曼不动杆菌达到60.0%以上。鲍曼不动杆菌耐药相对肠杆菌科严重,耐药率在100.0%的抗生素就有6种。这与目前医院大量使用β-内酰胺类抗生素尤其是碳青霉烯类及第3、4代头孢菌素有密切关系。两种非发酵菌的抗生素耐药机制主要有:细菌产生碳青霉烯酶、外排泵机制、青霉素结合蛋向改变、外膜蛋白修饰或缺失,在高水平的耐药菌株中上述多个因素可能同时存在[11-12]。因此多重耐药细菌的治疗更为复杂,据报道大剂量头孢哌酮/舒巴坦联合米诺环素、多黏菌素B可能成为最后的选择。
金黄色葡萄球菌3年耐药率有所增高的药有红霉素和克林霉素,对17种抗生素中耐药率<50%的有9种;抗生素中β内酰胺类、大环内酯类、氨基糖苷类和喹诺酮类等抗菌药物的耐药率均较高。金黄色葡萄球菌中均未发现有万古霉素、利奈唑胺、替考拉宁、替加环素耐药菌株[13-14]。MRSA为60.0%以上,MRSA易引起院内感染、多重耐药的发生。
大量广谱抗生素及激素类药物的应用导致继发真菌的感染逐年上升,真菌感染已经成为医院感染的一个重要方面,做好真菌的检测尤为重要。全年呼吸道分离的真菌占比最高,以白色念珠菌为主;两性霉素B、氟胞嘧啶、沃尔康唑敏感性好,均>90%,与报道一致[15]。
细菌耐药已成为临床工作中面临的严峻问题,对医院常见分离菌进行耐药性监测,有助于及时掌握细菌的耐药情况,从而指导临床合理用药,减少耐药菌株的产生,对于临床有效控制和治疗医院感染具有重要意义。
1 郝秀红,陆季蘅,马骢,等.2007年我院细菌耐药性监测[J].军医进修学院学报,2009,30(4):495-497.
2 艾效曼,陶凤蓉,许宏涛,等.卫生部全国细菌耐药监测网2010年华北地区细菌耐药监测[J].中国临床药理学杂志,2011,27(12):932-939.
3 贾秋玲,胡素琴,吕文艳.2009~2010年医院常见病原菌耐药性分析[J].西北药学杂志,2012,27(2):166-167.
4 徐修礼,杨佩红,樊新,等.Mohnarin2009年度报告:西北地区细菌耐药监测[J].中国临床药理学杂志,2011,27(7):517-523.
5 陈晓,杨青,张伟丽,等.Mohnarin 2010年报告:西北地区细菌耐药监测[J].中华医院感染学杂志,2011,21(23):4933-4938.
6 吕媛, 王珊. 卫生部全国细菌耐药监测网2011年度肠杆菌科细菌耐药监测[J]. 中国临床药理学杂志, 2012, 28(12): 937-940. 7 王玲玲,龙斌斌,王璟睿,等.2009-2011年本院病原菌分布及药物敏感性变化[J].解放军医学院学报,2013,34(4):363-365.
8 Cai JC, Zhou HW, Zhang R, et al. Emergence of serratia marcescens, klebsiella pneumoniae, and escherichia coli isolates possessing the plasmid-mediated carbapenem-hydrolyzing betalactamase KPC-2 in intensive care units of a Chinese hospital[J]. Antimicrob Agents Chemother, 2008, 52(6): 2014-2018.
9 Gootz TD, Lescoe MK, Dib-Hajj F, et al. Genetic organization of transposase regions surrounding blaKPC carbapenemase genes on plasmids from Klebsiella strains isolated in a New York City hospital[J]. Antimicrob Agents Chemother, 2009, 53(5): 1998-2004.
10 Nordmann P, Cuzon G, Naas T. The real threat of Klebsiella pneumoniae carbapenemase-producing bacteria[J]. Lancet Infect Dis, 2009, 9(4): 228-236.
11 Jacoby GA. AmpC beta-lactamases[J]. Clin Microbiol Rev, 2009,22(1):161-182.
12 Towner KJ. Clinical importance and antibiotic resistance of Acinetobacter spp. Proceedings of a symposium held on 4-5 November 1996 at Eilat, Israel[J]. J Med Microbiol, 1997, 46(9):721-746.
13 周旋,陈晓霞,李雅君,等.回顾性分析医院连续三年主要细菌耐药情况的变化趋势[J].贵阳中医学院学报,2013,35(4):320-323.
14 朱德妹,汪复,郭燕,等.2012年上海地区细菌耐药性监测[J].中国感染与化疗杂志,2013,13(6):409-419.
15 张春和,金艳,陈东科.临床无菌体液标本中真菌分离及耐药性分析[J].中华医院感染学杂志,2008,18(10):1489-1491.
Monitoring of bacterial drug resistance in our hospital from 2011 to 2013
DING Yi-wei, HAO Xiu-hong, LI Yan-jun, QIAN Yang-hui, ZHAO Qiang-yuan
Department of Clinical Laboratory, Navy General Hospital of Chinese PLA, Beijing 100048, China
ObjectiveTo analyze the bacteria distribution and drug resistance in our hospital from 2011 to 2013, and provide basis for clinical anti-infection treatment.MethodsThe isolation rate, distribution and drug resistance of bacteria and fungi isolated in clinical specimens of our hospital were retrospectively analyzed.ResultsIn the isolated bacteria collected from patients in our hospital during the past three years, gram-negative bacteria accounted for the highest isolation rates, which were 55.0%, 57.6% and 59.8%, respectively. Gram-positive bacteria showed stable isolation rates, which were 23.3%, 22.9% and 22.1%, respectively. Fungi's isolation rates reduced year by year. Sputum, urine and blood were the top three isolation rates in the specimen sources in the last three years. Pseudomonas aeruginosa, E. coli, candida albicans, klebsiella pneumoniae and acinetobacter baumannii were the most common seen isolated bacteria. E. coli and klebsiella pneumoniae were sensitive to imipenem and meropenem, and the resistance rate was less than 10%. Acinetobacter baumannii and pseudomonas aeruginosa were sensitive to polymyxin B and amikacin with the resistance rate of more than 60%. Staphylococcus aureus which had resistance to teicoplanin and vancomycin was not found. Respiratory fungi had high separation rate, which was mainly showed in candida albicans. The sensitivity of amphotericin B, fluorine cytosine and voriconazole were good, which was more than 90%.ConclusionGram-negative bacteria are the dominant bacteria during the past three years, and the pathogen mainly comes from sputum. Imipenem and meropenem are sensitive to E. coli and klebsiella pneumonia bacteria. Polymyxin B and amikacin are sensitive to acinetobacter baumannii and pseudomonas aeruginosa. Hospital cross infection can be reduced by strengthening the monitoring of bacterial drug resistance and using antibacterial agents reasonably.
resistance; bacterial distribution; antibacterial agents
R 378
A
2095-5227(2014)11-1122-05
10.3969/j.issn.2095-5227.2014.11.012
时间:2014-08-07 10:21 网络出版地址:http://www.cnki.net/kcms/detail/11.3275.R.20140807.1021.001.html
2014-05-08
丁毅伟,女,本科,主管技师。研究方向:微生物耐药及机制。Email: 2504969292@qq.com
The first author: DING Yi-wei. Email: 2504969292@qq.com
