可控式阻鼾器干预OSAHS患者的疗效分析
2014-05-18刘业海
王 岚,刘业海
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hyponea syndrome,OSAHS)是仅次于哮喘、位居第二影响人类健康的睡眠呼吸紊乱性疾病,所造成危害随年龄增长呈逐年上升趋势[1]。近些年,多学科、联合、个体化综合性治疗的理念不同程度反映出OSAHS致病的非独立多因素。虽然目前OSAHS的诊断及疗效评估现仍依赖多导睡眠监测(polysomnography,PSG),但时常发现,患者治疗前、后的主观感受却与其结果不符。故该研究采用自行改良的可控式阻鼾器治疗OSAHS患者,进行干预前和干预后3个月主客观评价指标的相关性,旨在为临床应用提供参考。
1 材料与方法
1.1 研究对象 收集2010年12月~2013年8月在安徽医科大学第一附属医院耳鼻咽喉头颈外科经PSG确诊为OSAHS患者,诊断标准参照2002年杭州OSAHS诊治指南(草案)[2],后于我院予以可控式阻鼾器治疗。收集资料完整者44例,其中男39例,女5例,年龄28~62(39.72±6.35)岁,轻度5例,中度15例,重度24例,体质指数(body mass index,BMI)(29.4±3.2)kg/m2。纳入标准:① 拒绝或不耐受持续正压通气(continuous positive airway pressure,CPAP)治疗;② 排除进展性牙周病;③无颞下颌关节病,无夜磨牙及开闭口位正常;④ 上下牙弓至少有10颗健康牙齿;⑤ 无慢性阻塞性肺疾病、严重心律失常、自身免疫系统疾病;⑥知情同意并签字。
1.2 研究方法
1.2.1 临床资料 患者干预前纪录年龄、性别、BMI、PSG监测、上气道CBCT及阻鼾器制作前的下颌定位,并经专人指导下完成Epworth睡眠量表(Epworth sleepiness score,ESS)、魁北克睡眠问卷(Quebec sleep questionnaire,QSQ),干预3 个月后再行PSG监测、ESS和QSQ评分。
1.2.2 主观评价指标 ① ESS评分(简体中文版)[3]:针对日间过度嗜睡程度评价,共8个条目,每个条目以轻(0分)、中(1分)和重(3分)3个选项评估,总分范围0~24分,分值越高症状越重。②QSQ评分(简体中文版)[4]:特异性生活质量量表,包括32个条目,采用自评式问卷,涉及白天嗜睡、白天症状、夜间症状、情绪、社会交往5个维度;条目分值为1~7分,分值越高,生活质量越好;各维度的分值即为此维度的平均分,QSQ的总分值为5个维度平均分。
1.2.3 客观评价指标 干预前、后3个月进行整夜PSG监测(REMBRANDT邦德/美国),以呼吸暂停低通气指数(apnea hypopnea index,AHI)、最低血氧饱和度(lowest satuation of blood oxygen,LSaO2)、血氧饱和度小于90%占总睡眠时间百分比(saturation lower than 90%,SLT 90%)3个PSG参数进行评估。1.2.4 可控式阻鼾器制作 根据CBCT影像学确定的阻塞部位,完成阻鼾器的设计制作。采用内软外硬热、压塑型弹性膜片(厚4 mm,ERKODENT公司/德国),下颌定位参考文献[5],下颌最大前伸位的75%,垂直向前牙间距打开4 mm为标准,嘱患者反复重复此标准位,用蜡堤记录并转至牙合架上固定,通过真空成型机分别制作上下颌颌托,必要时弯制附件增加固位性(实用新型专利证书号:ZL201220555774.7)。见图1。
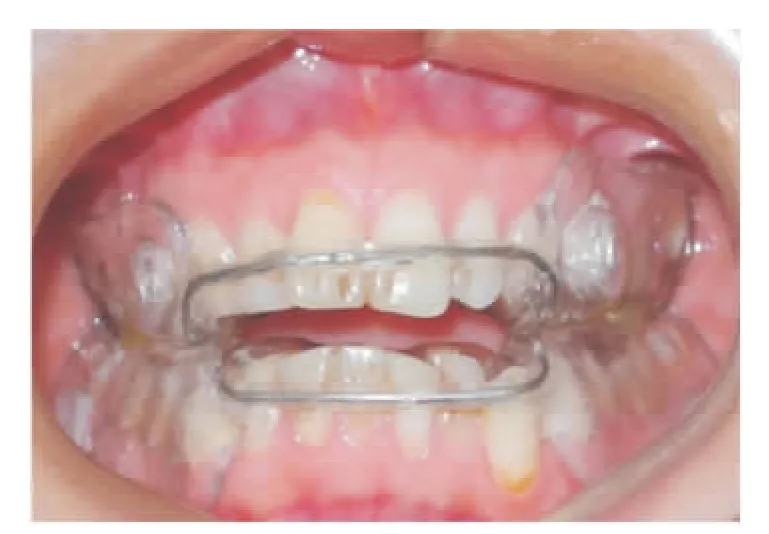
图1 可控式阻鼾器
1.2.5 疗效评价标准 参照 Bonham et al[6]评价。安全有效:AHI降低50%、AHI值<10次/h、同时主观症状改善;部分有效:AHI降低50%、AHI值>10次/h、同时主观症状改善;无效:AHI降低不到50%、无论主观症状改善与否。
1.3 统计学处理 采用SPSS 19.0统计软件进行分析,检验水准为0.05。采用Pearson分析主客观指标间的相关度,干预疗效分析采用配对t检验,偏态分布数据依Wilcoxon秩和检验比较。
2 结果
2.1 可控式阻鼾器干预前、后主客观指标间比较44例0SAHS患者戴用可控式阻鼾器干预前、后3个月的主客观指标分析,结果显示,AHI、SLT90%、ESS评分均因戴用该阻鼾器而降低,LSaO2和QSQ总分则有不同程度的上升,差异有统计学意义(P<0.01)。其中32例患者的白天嗜睡症状基本消失,其余干预前无此症状,16例有效,20例部分有效,8例无效,成功率为82%,患者鼾声大幅度减轻,SLT90%、QSQ改善最为明显。见表1。
2.2 可控式阻鼾器干预前主客观指标间相关性在主观客观指标的各参数相关系数中,有7个差异有统计学意义(P<0.05),相关系数绝对值在0.321~0.433之间。ESS评分与PSG监测的3个指标均相关,遂以ESS为应变量,分别控制其他2个变量,采用偏相关分析后,发现ESS评分与AHI、LSaO2及SLT90%均不具相关性。见表2。
表144 例OSAHS患者阻鼾器干预前、后主客观指标间比较(±s)

表144 例OSAHS患者阻鼾器干预前、后主客观指标间比较(±s)
Δ干预后值-干预前值
?

表2 44例OSAHS患者干预前主、客观指标之间相关系数(r)
2.3 可控式阻鼾器干预后主客观指标间相关性阻鼾器干预后各评价指标变化值的相关系数中,有11个差异有统计学意义(P<0.05),QSQ总分与AHI(r= -0.306,P <0.01)、LSaO2(r=0.342,P<0.05)及 SLT90%(r= -0.381,P <0.05)相关,AHI越高,LSaO2越低,OSAHS患者QSQ总分就越低,ESS评分和 AHI、SLT90%显著正相关(P<0.01)。44例患者,随诊时间为6~12个月,2例出现咬肌酸痛,除在第1周以口水增多表现普遍外,其余不良反应均未出现,且以时间推移逐渐消失,无1例发生下颌脱离该阻鼾器的情况。见表3。
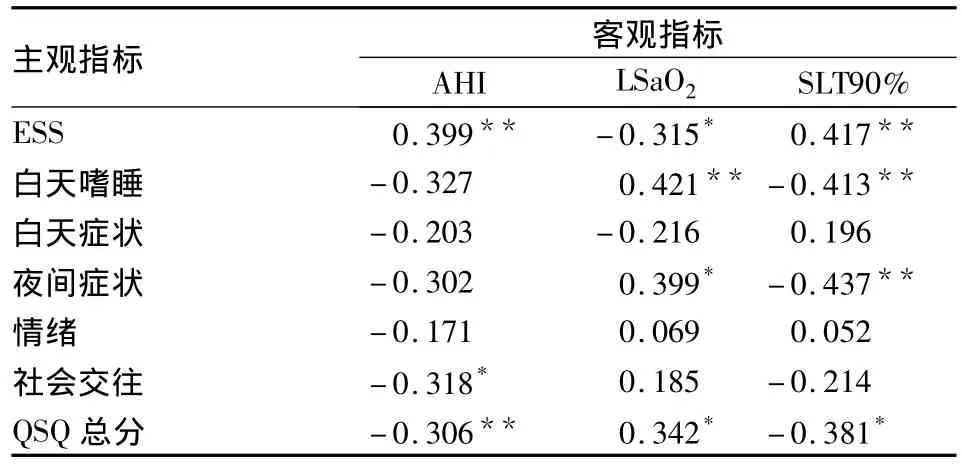
表344 例OSAHS患者干预后AHI、LSaO2、SLT90%、ESS间相关系数 (r)
3 讨论
OSAHS对患者的生活质量、认知及情感功能等造成多方面的危害,甚至被示为导致成人痴呆的高危因素[7-8]。既往多以用普适性量表(SF-36)或Calgary生活质量指数(sleep apnea quality of life index,SAQLI)评价患者生活质量,前者易出现“天花板效应”,即样本中大量得满分的患者,在假设检验中却表达Ⅱ类错误(实际存在相关生活质量的损害),存有主观性较大、生活质量变化反应不敏感等缺陷[9]。而后者虽为 OSAHS特异性量表,但其简体中文版属直接翻译应用,存在文化背景、社会环境、医疗体系等方面诸多差异,故不能恰当评价国人的生活质量。因此,本研究在国内首次采用信度、效度检验较高的QSQ简体中文版进行可控式阻鼾器干预前、干预3个月后的比较分析,结果显示干预前主客观评价指标相关性仅有7个差异有统计学意义(相关系数绝对值为0.306 ~0.437),AHI与 ESS 评分明显相关,而与QSQ总分相关性不敏感,与部分研究一致——PSG监测参数与OSAHS患者生活质量不具相关性[10-11]。在干预3个月后的主客观评价指标相关性分析显示,有11个差异有统计学意义(相关系数绝对值为0.306~0.437),AHI仅与QSQ中的社会交往和QSQ总分具相关性;LSaO2仅与QSQ中的白天嗜睡、夜间症状及QSQ总分具有相关性;ESS评分与AHI和SLT90%呈正相关性,而与QSQ总分呈显著负相关。上述结果提示:① 虽然PSG参数作为OSAHS诊断金标准,但OSAHS造成得一系列病理和生理方面损害,存在两个方面相对不同的影响,故疗效评估不能简单以生理学评价指标PSG的参数为依据,而生活质量涉及生理、心理、社会功能等多方面,是评估有效性的一个重要指标,二者存有某种内在的联系,即便主客观间相关系数偏低或无相关性,相互并不矛盾,QSQ量表是建立在大量OSAHS患者主观症状的筛选、归纳和衍生基础上,具有很高的信度和效度,恰恰有助于临床全面评价OSAHS;②白天过度嗜睡是影响OSAHS患者生活质量的主要因素(其中LSaO2和SLT90%的相关性较显著,且均高于0.4),建议ESS和QSQ量表联合应用作为诊断筛查指标。
本研究结果显示,戴用可控式阻鼾器后SLT90%、QSQ和ESS均有大幅度改善(t值分别为-9.807,8.004,-5.745),而 AHI也从干预前的(33.82±13.67)次/h降至干预后(22.45±11.03)次/h,LSaO2从干预前的(77.31±11.56)升至干预后(83.50±7.90)。可见,该项目组研发的阻鼾器不仅固位力和舒适度较好,而且应用于OSAHS患者获得良好的治疗效果,其长期疗效尚需进一步系统研究,而作为临床医师不但要依据于生理学的PSG监测指标,更应重视疾病对患者的生活质量所造成隐袭而负面的影响。
综上所述,将PSG检查、简体中文版的ESS和QSQ评分三者联合用于临床疗效评价,有助于更全面、更深入的了解 OSAHS,更符合以人为本的生物学治疗模式。
[1]Yaggi H K,Concato J,Kernan W N,et al.Obstructive sleep apnea as a risk factor for stroke and death[J].N Engl J Med,2005,353(19):2034-41.
[2]中华医学会呼吸病学分会睡眠呼吸疾病学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(草案)[J].中华结核和呼吸杂志,2002,25(4):195 -8.
[3]彭莉莉,李进让,孙建军,等.Epworth嗜睡量表简体中文版信度和效度评价[J].中华耳鼻咽喉头颈外科杂志,2011,46(1):44-9.
[4]霍 红,李五一,刘建汉,等.魁北克睡眠问卷简体中文版的翻译及信度和效度评价[J].中华耳鼻咽喉头颈外科杂志,2011,46(2):101-7.
[5]刘月华,王 飞,兰庭超,等.口腔矫治器治疗阻塞性睡眠呼吸暂停低通气综合征——计算机辅助下颌前伸定位[J].实用口腔医学杂志,2007,23(5):611 -5.
[6]Bonham P E,Currier G F,Orr W C,et al.The effect of modified functional appliance on obstructive sleep apnea[J].Am J Orthod Dento Fac Orthop,1988,94(5):384 -92.
[7]Richard J,Caselli M D.Obstructive sleep apnea,apolipoprotein and mild cognitive impairment[J].Sleep Med,2008,9(8):816-7.
[8]Lee I S,Bardwell W,Ancoli-Israel S,et al.The Relationship between psychomotor vigilance performance and quality of life inobstructive sleep apnea[J].J Clin Sleep Med,2011,7(3):254 -60.
[9]Yang E H,Hla K M,McHorney C A,et al.Sleep apnea and quality of life[J].Sleep,2000,23(4):535 - 41.
[10]Carno M A,Ellis E,Anson E,et al.Symptoms of sleep apnea and polysomnography as predictors of poor quality of life in overweight children and adolescents[J].J Pediatr Psychol,2008,33(3):269-78.
[11]胡宝明,叶京英,丁 秀,等.阻塞性睡眠呼吸暂停低通气综合征患者生活质量的相关性研究[J].中国耳鼻咽喉头颈外科,2006,13(7):431 -6.
