原发性中枢神经系统淋巴瘤的MRI表现分析
2014-04-18曾元洪
曾元洪
(莆田涵江医院 医学影像科 ,福建 莆田 351111)
原发性中枢神经系统淋巴瘤的MRI表现分析
曾元洪
(莆田涵江医院 医学影像科 ,福建 莆田 351111)
目的探讨原发性中枢神经系统淋巴瘤(Primary Central Nervous System Lymphoma,PCNSL)的磁共振成像(Magnetic resonance imaging,MRI)主要表现,提高诊断准确性,减少不必要的手术治疗。方法回顾性分析15例术前行MRI检查并经病理证实的原发性中枢神经系统淋巴瘤资料,主要研究PCNSL的发生部位、病变边缘形态、信号特征、强化方式、瘤周水肿、室管膜播散以及胼胝体累及情况。结果15例中8例为单发,7例为多发;其中基底节、脑室旁、胼胝体区12例,半球周边白质区3例,同时伴室管膜下结节6例;仅发生于脑室内者1例。累及胼胝体时,均可见典型“蝶翼征”。病灶边缘有“棘状”突起及分叶11例。常规平扫实性部分表现为T1WI低信号,T2WI等稍高信号。增强实性部分表现为明显均匀强化14例,1例表现为边缘环形中度强化。脑室内病灶或室管膜下播散结节,均未见坏死区,增强呈明显均匀强化。瘤周水肿因部位而异,基底节、脑室旁、胼胝体区病灶水肿多轻度到中度,以轻度为主;大脑半球周边病灶水肿多较明显,呈中度到重度。结论绝大多数PCNSMRI表现有一定的影像学特征性,与其他颅内病变有重叠及类似之处,认真分析其特点,可提高早期诊断的准确性。
原发性中枢神经系统淋巴瘤;磁共振成像;影像学特征性
原发性中枢神经系统淋巴瘤(Primary Central Nervous System Lymphoma,PCNSL)是指原发于中枢神经系统内的淋巴瘤,既往报道发病率较低。近年来资料显示,PCNSL发病率呈持续上升趋势[1]。临床上,PCNSL病程较短,强调早期诊断,减少不必要的手术。分析MRI影像表现,结合文献总结其特征性表现,提高诊断准确率。
1 材料与方法
1.1 研究对象:回顾性分析2012年1月至2013年6月收集本院及福建省立医院进修期间15例术前行MRI检查并经病理证实的原发性中枢神经系统瘤淋巴瘤资料,其中男性8例,女性7例,年龄19~66岁,平均年龄48岁。临床表现无明显特异,表现为头痛、肢体无力、癫痫及精神、行为异常等。15例均无明确免疫抑制应用证据。
1.2 检查方法:15例采用Philips Achieva 1.5T超导MR扫描仪,16通道头颈联合线圈。所有病例均行DWI和增强扫描,常规扫描:轴位SE T1WI、TSE T2WI,矢状位或冠状位TSE T2-FLAIR,增强轴位、矢状位、冠状位SE T1WI;DWI(b值800)。
1.3 研究内容:主要研究PCNSL的发生部位、病变边缘形态、信号特征、强化方式、瘤周水肿、室管膜下播散以及胼胝体累及情况,结合文献总结其MRI表现。
2 结 果
2.1 肿瘤发生部位及形态:15例中8例为单发,7例为多发;其中基底节、脑室旁、胼胝体区12例,半球周边白质区3例,同时伴室管膜下结节6例;仅发生于脑室内者1例。累及胼胝体时,均可见典型“蝶翼征”。病灶边缘有“棘状”突起及分叶11例。
2.2 信号特征与强化方式:12例表现为T1WI低信号(图1),T2WI等稍高信号(图2),DWI呈明显高信号,ADC值降低明显,增强呈明显均匀强化,病灶边缘有“棘状”突起及分叶,边界清晰。3例瘤内见囊变坏死区,实性部分呈T1WI低信号,T2WI等高信号,实性部分DWI亦呈明显高信号,ADC值降低明显,增强亦呈明显均匀强化(图3),坏死区无强化。1例表现为实性病灶,DWI呈高信号,ADC值降低,边缘环线形中度强化。6例脑室内病灶或室管膜下播散结节(图4),全部表现为T1WI低信号,T2WI等稍高信号,DWI呈明显高信号(图5),ADC值降低明显,增强呈明显均匀强化,均未见坏死区,边界清晰。

图1 T1WI为低信号,病灶位于胼胝体体部

图2 T2WI平扫呈等稍高信号,病灶边缘有棘状突起及分叶,边界清楚,病灶边缘水肿较轻

图3 病灶增强呈明显均匀强化,囊变区不强化
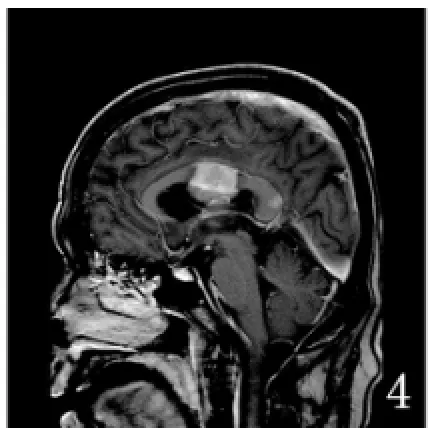
图4 增强扫描胼胝体压部见播散病灶

图5 DWI(B值800)呈明显高信号
2.3 瘤周水肿情况:因部位而异,基底节、脑室旁、胼胝体区病灶水肿多轻度到中度,以轻度为主;半球周边病灶水肿多较明显,呈中度到重度。
3 讨 论
原发性中枢神经系统淋巴瘤是指中枢神经系统之外,体内各处均无淋巴瘤,而只发生于中枢神经系统的淋巴瘤[2]。
因脑内既无淋巴循环,又无淋巴组织聚集,所以在脑原发性淋巴瘤的发生上目前有两种看法[3]:一种认为在某些致病因素所致的感染和炎症过程中,非肿瘤的反应性淋巴细胞聚集于中枢神经系统,以后转变为肿瘤细胞。另一种认为淋巴结或结外的B淋巴细胞被激活而增生,继而转变为肿瘤细胞,随血液转移、聚集于中枢神经系统,以后在某一部位形成肿瘤。组织学上大多为B淋巴细胞起源的非霍奇金淋巴瘤,仅少部分为T淋巴细胞起源[4],本组15例均为B淋巴细胞淋巴瘤。据文献报道随着艾滋病、器官移植及免疫抑制剂使用增加,PCNSL发生率呈上升趋势[5],本组29例患者均属免疫功能正常状态。PCNSL可发生于脑内任何部位,但由于脑内淋巴瘤多起自血管四周间隙内的单核吞噬系统,而脑室旁及靠近脑表面血管四周间隙明显,故肿瘤好发于近中线深部脑组织或近脑表面处[6],其一侧常与脑室室管膜相连,或肿瘤邻近脑表面;淋巴瘤非常容易累及胼胝体而侵犯对侧半球[7]。部分病例可沿侧脑室室管膜转移。
笔者认为,PCNSL多数表现为T1WI上呈稍低至等信号,T2WI上呈等至稍高信号,免疫抑制患者多呈不均匀或环形强化,而无免疫抑制患者多呈均匀明显强化。本组资料显示,典型病例,即使见囊变坏死区,其实性部分亦呈均匀强化。而脑室型病灶几乎全为实性,并可见邻近结构指状、尖角形浸润,此时增强扫描显示较佳。这主要是肿瘤细胞沿白质纤维束浸润的生物学特征的缘故。累及胼胝体时,表现较具特征性,呈典型的“蝶翼征”。脑室旁病灶容易侵犯脑室,引起室管膜下播散,而脑膜转移极少。室管膜下播散多表现为实性、明显均匀强化结节,此时更加有利于淋巴瘤的诊断。随着DWI列为临床常规,PCNSL DWI表现报道渐多,表现较具特征性。DWI和组织学相关性研究[8,9]认为,淋巴瘤的DWI表现为高信号,ADC值较高级别星形细胞瘤小,这是由于淋巴瘤细胞更为稠密、细胞核/胞质比更大的缘故。本组资料与之相符。PCNSL少见表现包括少见部位(垂体、松果体),伴有钙化、出血和坏死,强化不明显,本组资料里面没有;低级别淋巴瘤多无特征性表现,但其发病率较低。本组均为高级别淋巴瘤。
4 鉴别诊断
原发性中枢神经系统淋巴瘤虽在影像学表现上具有一定的特征,但仍常误诊为胶质瘤、脑炎、转移瘤和脑膜瘤,因此有必要做一定的鉴别诊断。①脑胶质瘤:主要是与恶性程度很高的胶质瘤、累及双侧胼胝体的蝶形胶质瘤、呈环状强化的胶质母细胞瘤进行鉴别。随着脑胶质瘤恶性程度的升高,细胞成分密度增加,微血管密度增加,但血管的成熟度下降,血脑屏障破坏明显,因此在DWI上信号增高,MRI增强扫描强化程度升高,但可从以下方面进行鉴别:脑胶质瘤在MRI平扫T1WI上信号较淋巴瘤要更低一些,而T2WI上边缘较淋巴瘤要模糊一些,DWI上信号虽然也高,但以不均匀性高信号多见,瘤周水肿信号胶质瘤也要较淋巴瘤严重,而淋巴瘤一般为轻至中度的水肿;MRI增强扫描一般也不会出现像淋巴瘤较具特征性的握拳样、团块状、多发节结状强化,一般以不规则斑片状强化多见,对于呈环形强化的胶质瘤,可能与免疫缺陷型脑原发性淋巴瘤较难鉴别,但在我国,后者的发病率明显低于前者,而且淋巴瘤的强化环在三维上更呈分叶和多中心的特点可资鉴别。②脑转移瘤:多发生于皮髓交界处,常多发,DWI上多呈等或稍低信号,同时具有小病灶大水肿的特点;较大病灶常坏死囊变,增强可呈环形强化,壁多较光滑,分叶少见;病史对于二者的鉴别很重要,脑转移瘤多可伴有原发恶性肿瘤病史。③脑炎:首先从临床上可进行鉴别,脑炎患者多有发热病史;病变也多累及皮髓交界处,病变的范围要更广泛一些,增强多呈斑片状不均匀强化。④脑膜瘤:多位于脑表面邻近脑膜部位的脑外肿瘤,边界清楚,T1WI呈等或稍高信号,T2WI呈等、稍高或稍低信号,DWI呈等或稍高信号,增强后脑膜瘤可见“脑膜尾征”。
总而言之,绝大多数PCNSL MRI表现较具特征性。笔者认为,当有下列表现:①基底节和脑室旁,半球周边一带,实性占位性病变;②T1WI等低信号,T2WI等或稍高信号;DWI呈高信号,ADC值降低明显;③增强呈明显均匀强化,边界清晰;伴有坏死时,其实性部分也具有实性病灶相似信号特点;④脑室内实性占位并伴邻近指状浸润、室管膜下实性结节播散时,应首先考虑PCNSL诊断。当然,不典型病例诊断还是比较困难的,诊断性治疗有助于淋巴瘤的诊断,有时候,立体定位组织学活检是必要的。
[1] 程岗,章翔.原发性中枢神经系统淋巴瘤[J].中华神经外科疾病研究杂志,2013,12(4):382-384.
[2] 沈天真,陈星荣.神经影像学[M].上海:上海科学技术出版社, 2003:776.
[3] 肖家和,王大有.国外医学:临床放射学分册,1991,14(5):268.
[4] 李文华,陆冬青,李芳珍,等.脑原发性淋巴瘤的MRI分析.放射学实践,2005,20(8):690.
[5] 刘文革.原发性颅内淋巴瘤的CT与MRI分析[J].实用医技杂志, 2006,13(11):1827.
[6] Erdag N,Bhorade RM,Alberico RA,et al.Primary lymphoma of the central nervous system: typical and atypical CT and MR imaging appearances[J].AJR Am J Roentgenol,2001,176(5):1319-1326.
[7] 鱼博浪.中枢神经系统CT和MRI鉴别诊断[M].西安:陕西科学技术出版社,2005:169.
[8] Guo AC,Cummings TJ,Dash RC,et al.Lymphomas and high-grade astrocytomas:comparison of water diffusibility and histologiccharacteristics[J].Radiology,2002,224:177-183.
[9] 张德辉,王丽君,魏强,等.表观弥散系数对脑淋巴瘤与胶质母细胞瘤的鉴别诊断[J].磁共振成像,2011,2(3):200-204.
R739.4
B
1671-8194(2014)13-0175-02
