超声增强时间-强度曲线在乳腺良恶性病变诊断中的价值
2014-03-18林邦义陈金春邱圆圆谢作顺郑玲玲
林邦义,陈金春,邱圆圆,谢作顺,郑玲玲
超声增强时间-强度曲线在乳腺良恶性病变诊断中的价值
林邦义,陈金春,邱圆圆,谢作顺,郑玲玲
目的研究超声增强时间-强度曲线在乳腺良恶性病变诊断中的价值。方法选择女性乳腺肿瘤患者87例,其中乳腺癌(恶性组)32例,良性组肿瘤(良性组)55例,进行常规和增强超声检查,分析其超声增强图像和时间-强度曲线的特点,并与病理结果对照分析其准确性、敏感性、特异性。结果恶性肿瘤大部分表现为形态不规则、边缘不清、回声不均匀、周围组织受侵、淋巴结肿大现象,分别占75.00%、81.25%、65.63%、43.75%、21.88%,与良性组对应形态学特征发生率(分别占3.64%、3.64%、12.73%、0、0)比较,差异均有统计学意义(均P<0.05)。恶性肿瘤大部分表现为流入型和流出型(分别占40.63%和59.38%),与良性组比较差异均有统计学意义(P<0.05);良性肿瘤大部分表现为平坦型和持续型(分别占76.36%和18.18%),与恶性组比较,差异均有统计学意义(P<0.05)。良性组上升时间长于恶性组,达峰时间、峰值强度、流入斜率均小于恶性组,差异均有统计学意义(均P<0.05)。结论超声增强时间-强度曲线在乳腺良恶性肿瘤的鉴别中具有重要的应用价值。
乳腺;病变;超声增强;时间-强度曲线
超声造影不仅可以反映乳腺癌的形态学特征,还可以定量评价肿瘤的微循环灌注情况,目前乳腺超声造影在临床应用较少,其检查方法及诊断标准尚处于不断探索中[1]。笔者收集2008年1月至2013年12月经病理证实的32例乳腺癌和55例乳腺结节超声增强图像及时间-强度曲线的特点进行了分析,探讨常规超声增强及时间-强度曲线诊断乳腺良恶性肿瘤的准确性、敏感性及特异性,现总结报道如下。
1 资料与方法
1.1 一般资料选择女性乳腺肿瘤患者87例,其中乳腺癌(恶性组)32例,良性组肿瘤(良性组)55例。恶性组年龄31~78岁,平均(46±10.7)岁;浸润性导管癌12例,浸润性小叶癌6例,髓样7例,黏液癌2例,导管原位癌3例,湿疹样癌2例。良性组年龄28~72岁,平均(44±9.2)岁;纤维瘤45例,纤维囊性瘤乳腺病4例,导管内乳头状瘤3,慢性炎性肉芽肿2例,表皮样囊肿伴炎症1例。72例经手术病理证实,15例穿刺活检证实。两组年龄差异无统计学意义(P<0.05)。
1.2 超声检查
1.2.1 设备及对比剂用Philips公司生产的IU22超声诊断仪;探头型号:肿瘤1~4 cm用L9-3宽频线阵探头,肿瘤直径大于4 cm用L5-1探头;对比剂:意大利Bracco公司生产的Sono Vue。1.2.2检查方法常规多切面检查;选定血流丰富区,包括病灶周围及部分正常乳腺组织,设置超声造影模式,抽取稀释备用摇匀的对比剂剂量5 m l,经肘正中静脉快速静脉推注,并快速用0.9%氯化钠注射液5m l冲管;对比剂开始注射同时开始计时,连续观察3min,保持动态记录造影过程;同时观察病灶图像形态、边缘、内部信号、周围组织、淋巴结的回声情况;造影检查过程要嘱咐患者保持体位不变,平静呼吸,尽量减少呼吸幅度。
1.2.3 定量分析用Philips公司QLAB 8.1软件,观察注射对比剂后120 s内的动态图像进,在病灶中心、边缘增强最明显处、边缘旁开5mm正常乳腺组织取样,选择合适大小感兴趣区,获取时间-强度曲线(time-intensity curve);拟合三兴趣区血流灌注参数,包括上升时间、峰值强度、达峰时时间、流入斜率。
1.3 统计方法用SPSS 13.0统计软件,计量资料用均数±标准差表示,采用检验;计数资料采用X2检验。P<0.05为差异有统计学意义。
2 结果
2.1 乳腺良恶性肿瘤超声增强图像特征比较两组超声增强图像特征差异均有统计学意义(均P<0.05)。见表1。
2.2 乳腺良恶性肿瘤超声增强时间-强度曲线类型比较根据机器的设定时间密度曲线分上升时间、达峰时间、峰值强度、流入斜率4个参数,增强后根据上述参数特点把时间-强度曲线分4种类型:平坦型表现为上升时间和峰值时间短,峰值曲线平坦,流入斜率小,共42例;持续型表现为造影剂呈持续进入状态,共10例;流入性上升时间和峰值时间大,峰值曲线呈缓慢下降状态,共16例;流出型上升时间和峰值时间大,峰值曲线快速下降,共19例。两组各类型所占比例差异均有统计学意义(P<0.05)。见表2。
2.3 乳腺良恶性肿瘤超声增强灌注参数比较良性组上升时间长于恶性组,达峰时间、峰值强度、流入斜率均小于恶性组,差异均有统计学意义(均P<0.05)。见表3。
2.4 常规超声增强和时间-强度曲线诊
断乳腺良恶性肿瘤的结果及准确性、敏感性、特异性分析常规超声增强和时间-强度曲线诊断乳腺良恶性肿瘤与病理结果对照其总符合率分别占82.76%和96.55%,两者比较差异有统计学意义(X2=8.923,P<0.05),其准确性、敏感性、特异性分别为82.76%和96.55%、46.15%和53.85%、83.33%和16.67%。见表4。
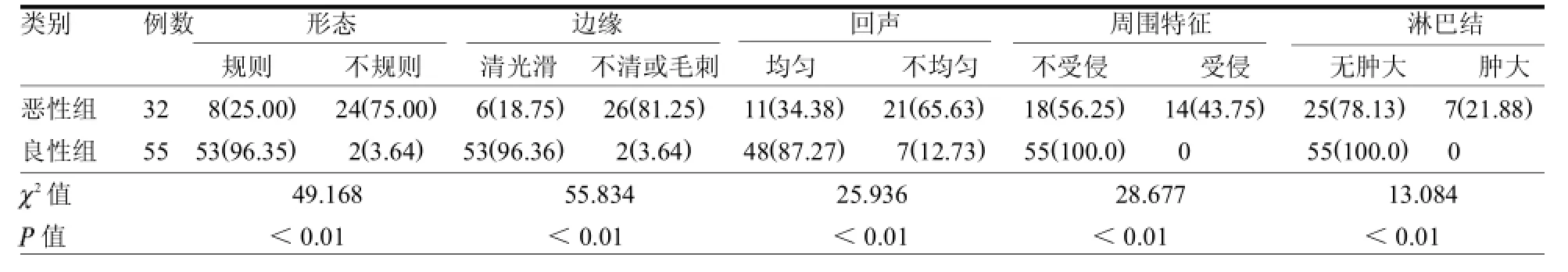
表1 乳腺良恶性肿瘤超声增强图像特征比较例(%)

表2 乳腺良恶性肿瘤超声增强时间-强度曲线类型比较例(%)
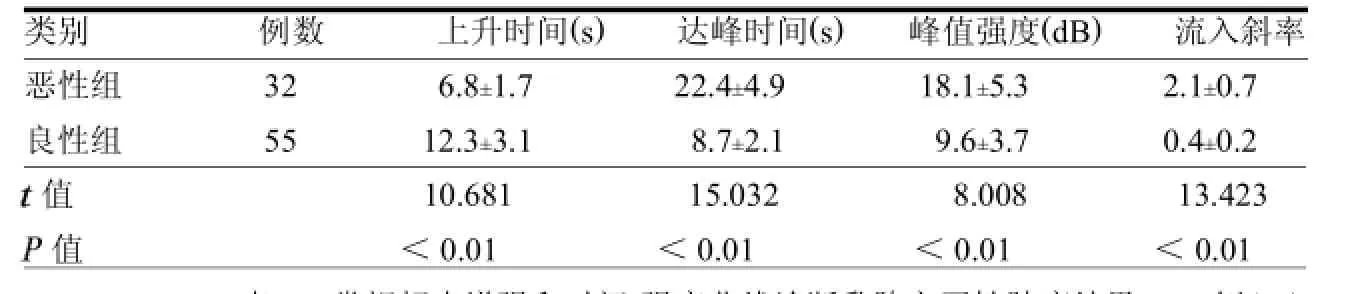
表3 乳腺良恶性肿瘤超声增强灌注参数比较

表4 常规超声增强和时间-强度曲线诊断乳腺良恶性肿瘤结果例(%)
3 讨论
3.1 常规超声增强诊断乳腺良恶性病的价值分析乳腺癌超声征像有:形态不规则,边界模糊呈毛刺状或蟹足状改变,内部回声不均匀,后方回声衰减,内部细小簇状钙化灶,肿块周边高回声晕环及肿块纵横比>1[2]。良性乳腺肿瘤的超声图像显示为:膨胀性生长、边界清晰、形态规则,有完整的包膜,内部回声分布均匀,肿块后方回声无衰减肿块周围无组织浸润[3]。高频超声血流显像检查肿块内部及周边血流情况以判断乳腺癌肿块中新生血管丰富程度。早期的乳腺癌和一些特殊的癌(如乳腺深部、肿块小)形成的肿块不具有明显的特征性,高频超声诊断不见其血流信号,容易发生漏诊[4]。本组资料统计发现常规超声增强恶性肿瘤大部分表现为形态不规则、边缘不清、回声不均匀、周围组织受侵、淋巴结肿大,良性肿瘤大部分表现为形态规则、边缘清楚、回声均匀、周围组织不受侵、淋巴结无肿大;乳腺癌起病隐匿,质硬,血流丰富[5]。大部分乳腺恶性肿瘤表现为明显强化,本组仅1例乳腺结构紊乱伴小叶浸润癌,肿块<1 cm,肿瘤组织被遮盖漏诊。大部分乳腺良性肿瘤强化不明显,本组2例慢性炎性肉芽肿超声增强表现为明显强化现象。因此单纯的形态学声像分析对部分特殊的病例仍可能会出现漏诊现象。超声增强除对肿块形态学观察外,还要对病灶增强强度、顺序、微血管构筑模式(枯枝、根须、蟹足)、微血管形态、周边血管形态和分布特征(放射状、毛刺、增粗、扭曲)进行观察。超声造影微血管成像技术可以显示常规超声上不能显示的血管,使病灶周边呈放射状分布的粗大、扭曲的血管显示更加明显,并且是使病灶内部和周边微血管的检出率也明显提高[6]。超声增强检查可直观显示肿瘤内部血供情况和各形态学特征,可减少外围因素对肿瘤内部学供显像的干扰,对协助乳腺良恶性肿瘤的鉴别具有一定的临床意义。3.2时间-强度曲线诊断乳腺良恶性疾病的价值时间-强度曲线可动态分析肿瘤内部和周围组织对比剂进出情况,可以从肿瘤血供情况判断肿瘤的生物学特性。注射对比剂时剂量要足够,注射速度要快,注射前要设置好观察参数,注射和观察要同步,注射和观察各由专人负责,声像采集要避开坏死组织。根据时间-强度曲线的特征分4类:平坦型、持续型、流入型、流出型。本文恶性肿瘤大部分表现为流入型和流出型,良性肿瘤大部分表现为平坦型和持续型。乳腺恶性肿瘤超声增强灌注参数值呈“一小三大”现象,即上升时间短、达峰时间长、峰值强度和流入斜率大;良性肿瘤呈“一大三小”现象,即上升时间长、达峰时间短、峰值强度和流入斜率小。因此乳腺良恶性肿瘤的时间-强度曲线存在明显的形态学特征和曲线参数值差异。良性或恶性乳腺肿瘤均可表现为流入型,但恶性肿瘤的峰值强度大于良性,这对乳腺良恶性肿瘤的鉴别具有一定的参考价值,有时峰值强度介于良恶性参数值之间需结合形态学和临床特征进行综合诊断。3.3常规超声增强和时间-强度曲线诊断良恶性病变的准确性、敏感性、特异性分析不具备典型病理类型特征的乳腺癌患者,难以获得特异性声像,特别是乳腺肿块在癌前病变发展过程中,无明显分界存在,易造成超声诊断困难[7]。血流信号较丰富则考虑恶性肿瘤可能性大,肿瘤的血流丰富程度在诊断上有局限性,其主要问题是由于良恶性肿瘤的血流丰富程度存在一定程度的交叉[8]。常规超声增强检查诊断乳腺良恶性肿瘤15例不符合,均<3 cm,主要原因是缺乏恶性或良性超声征像的特征,强化不明显。良恶性肿瘤根据时间密度曲线诊断不符合3例,原因均为曲线形态表现为
流入型,时间-强度曲线参数上升时间、峰值时间、峰值强度、流入斜率均介于良恶性之间,给结果的诊断造成难度。本文常规超声增强和时间-强度曲线诊断乳腺良恶性肿瘤的准确性分别为82.76%和96.55%(P<0.05),其敏感性、特异性分别为46.15%和53.85%、83.33%和16.67%。因此根据时间-强度曲线诊断乳腺良恶性肿瘤可提高诊断结果的准确性,其敏感性好,特异性低。
[1]薛杰,石磊,曹小丽,等.乳腺浸润性导管癌的超声造影增强表现和血流灌注特征[J].医学影像学杂志,2013,23(1):67-70.
[2]NothackerM,DudaV,HanhnM,etal.Early detection of breastcancar:benefitsand risksof supplementalbreastultrasound in asymptomaticwomenwithmammographically dense breast tissue.A systematic review[J].BMCCancar,2009,20(9):335-343.
[3]陈刚.高频彩色多普勒超声诊断乳腺癌的漏诊误诊分析[J].吉林医学,2012,33 (l7):3718-3719.
[4]张纾,袁建军.高频彩色多普勒超声诊断乳腺癌漏误诊因素分析[J].医学影像学杂志,2013,23(4):616-617.
[5]杜莉,英,孙海琳.超声诊断易误诊为乳腺癌的浆细胞性乳腺炎1例[J].中国医学影像技术,2012,28(2):1425.
[6]王琳,杜晶,方华,等.乳腺癌超声造影增强特征与肿块大小的相关性研究[J].中国超声医学杂志,2011,27(1):19-22.
[7]李梅,梁红敏.乳腺肿块的彩超特征和病理对照分析研究[J].昆明医学院学报,2009, (6):55-58.
[8]许萍,王文平,秦茜森,等.乳腺肿块超声血流显示的影响因素其良恶性诊断价值[J].中国医学影像技术,2006,22(2):248-250.
10.3969/j.issn.1671-0800.2014.06.026
R737.9;R445.1
A
1671-0800(2014)06-0691-03
瑞安市科技局课题(20120411)。
325200 浙江省瑞安,瑞安市人民医院红十字分院
林邦义,Email:28981294 71@qq.com。
