子宫全切对卵巢形态功能及阴道形态的影响
2014-03-15赵润婷
赵润婷
(云南省大理市第一人民医院,云南大理671000)
其他论著交流
子宫全切对卵巢形态功能及阴道形态的影响
赵润婷
(云南省大理市第一人民医院,云南大理671000)
目的 观察和分析子宫全切术对卵巢形态功能及阴道形态的影响,为临床手术治疗子宫肌瘤等妇科疾病提供有效的参考依据。方法 选取于2010年11月-2012年12月在我院接受全子宫切除术患者52例为研究对象,记为观察组;同时选取40例未作手术者作为对照组,分别于术前、术后半年、术后1年对两组患者的性激素水平进行监测,观察卵巢功能,同时记录术前及术后最后一次随访阴道长度及厚度变化情况。结果 两组患者术前E2(雌二醇)、FSH(促卵泡激素)、LH(黄体生成素)监测水平对比并无明显差异(P>0.05),在术后半年、1年上述三项激素含量水平监测对比有明显差异(P<0.05);术后半年、1年时观察组52例患者月经不规律发生率明显较对照组高,对比差异均有统计学意义(P<0.05);1年后观察组阴道长度较术前缩短,阴道壁厚度变薄。结论 对妇科疾病患者行子宫全切术治疗后,随着时间的流逝患者内分泌功能会下降,雌性激素分泌量下降,会对卵巢内分泌功能造成影响,同时阴道长度会缩短,阴道壁厚度也会变薄,临床上行该手术时,应严格掌握手术指征。
子宫全切术;卵巢功能;阴道形态;影响
子宫全切术对治疗因子宫病变引发良性或恶性肌瘤有着明显的效果,但同时也会患者的生殖系统及内分泌代谢造成一定影响。为分析子宫全切术对卵巢功能形态及阴道形态的影响,本文选取最近三年内在我院接受子宫全切术治疗的患者52例为研究对象,同时选取未行该术式的患者40为对照组,现将研究结果整理报道如下。
1 资料与方法
1.1 一般资料
选取于2010年11月-2012年12月在我院接受全子宫切除术患者52例为研究对象,年龄36-42岁,平均年龄(39.3±2.1)岁;其中子宫肌瘤35例,子宫腺肌症17例;手术方式为经阴道全宫切除术(10例)和经腹部全子宫切除术(42例),术中均保留双侧附件;记为该组选取对象为观察组;同时选取40例患有宫颈炎、阴道炎、外阴炎但未作手术者作为对照组,本组选取对象均未绝经;年龄36-43岁,平均年龄(39.5±2.2)岁;两组患者均签署知情同意书;且两组患者在年龄等一般资料上对比上均无显著性差异(P>0.05);具有可比性。
1.2 排除对象
①排除宫颈癌患者;②排除子宫内膜癌患者;③排除术前及术后服用大量激素类药物;④排除合并严重心、肝、肾脏器疾病患者;⑤排除存在重症肺部或呼吸道疾病患者;⑥排除盆腔内存在肿块、存在家族性卵巢早衰病史患者;⑦排除不配合本院调查就不愿接受随访患者。
1.3 方 法
观察组52例选取对象在行子宫切除术前,均给予常规经阴道镜检查或经宫颈细胞学检查或宫颈活检查,排除宫颈癌患;对于阴道存在不规则流血患者,行诊断性刮宫,排除子宫内膜癌。观察组52例患者依据自身病症及手术指征,行经阴道全宫切除术或经腹部全子宫切除术治疗,同时分别于术前、术后半年、术后1年接受内分泌水平检测及阴道彩超检查;对照组患者同样在上述三个时间段给予免费内分泌水平检测和阴道彩超检查。两组在接受随访1年内,均叮嘱其未经过本院允许,不得擅自使用激素药物,均按时复查。
1.4 观察指标的测定
1.4.1 性激素的测定 ①仪器:全自动Eleesyslolo型电化学发光分析仪(瑞士罗氏公司生产),配套试剂;②方法:应用化学发光法于术前、术后半年、术后1年后,分别对两组患者血清中E2、FSH、LH含量水平进行检测,均于晨时取血,静置30min后,离心1500r/min,持续8min,去血清,对对其中E2、FSH、LH含量水平进行检测。
1.4.2 阴道长度、阴道壁厚度测定 应用彩色多普勒超声诊断仪对两组患者术前及术后1年阴道长度及阴道壁厚度进行检测,探头频率设定为7.5MHz;测定前,叮嘱患者排空膀胱,取患者膀胱截石位,叮嘱患者放松,将阴道维持在自然形态,以免因膀胱压迫导致阴道变形;术前经阴道超声扫描时,将探头置于阴道后穹隆处,用食指标记阴道探头和引导口后壁接触点,待阴道探头抽出后,测算顶端至接触点之间的距离,该长度记为术前时阴道长度;术后测量阴道长度时,将探头置于阴道残端处,测量方法同上。在测量阴道壁厚度时,同样将阴道探头缓缓在阴道中推进,直至阴道中断,采取纵切面测量阴道探头上方阴道壁厚度。
观察和记录两组患者随访1年间,发生月经量稀少、稀发或周期延长等月经异常情况的人数。
1.5 统计学方法
2 结果
2.1 卵巢功能变化
两组患者术前E2、FSH、LH三项性激素检测指标水平对比差异并不明显,无统计学意义(P<0.05);而在术后半年两组间上述性激素检测水平指标对比差异明显,有统计学意义(P<0.05);同在在术后1年后两组间性激素检测水平指标对比同样具有统计学意义(P<0.05);观察组52例患者在术前、术后半年及术后1年发生月经不规律的人数分别为0例、15例和23例,所占比例依次为0%、28.85%和44.23%;对照组40例患者在以上三个时间段出现月经不规律的人数分别为0例、4例和8例,所占比例依次为0%、10.0%和20.0%,两组间术前月经不规律对比无明显差异,但在术后半年和术后1年时月经不规律发生情况对比上有明显差异,对比均有统计学意义(P<0.05)。详细见下表1。
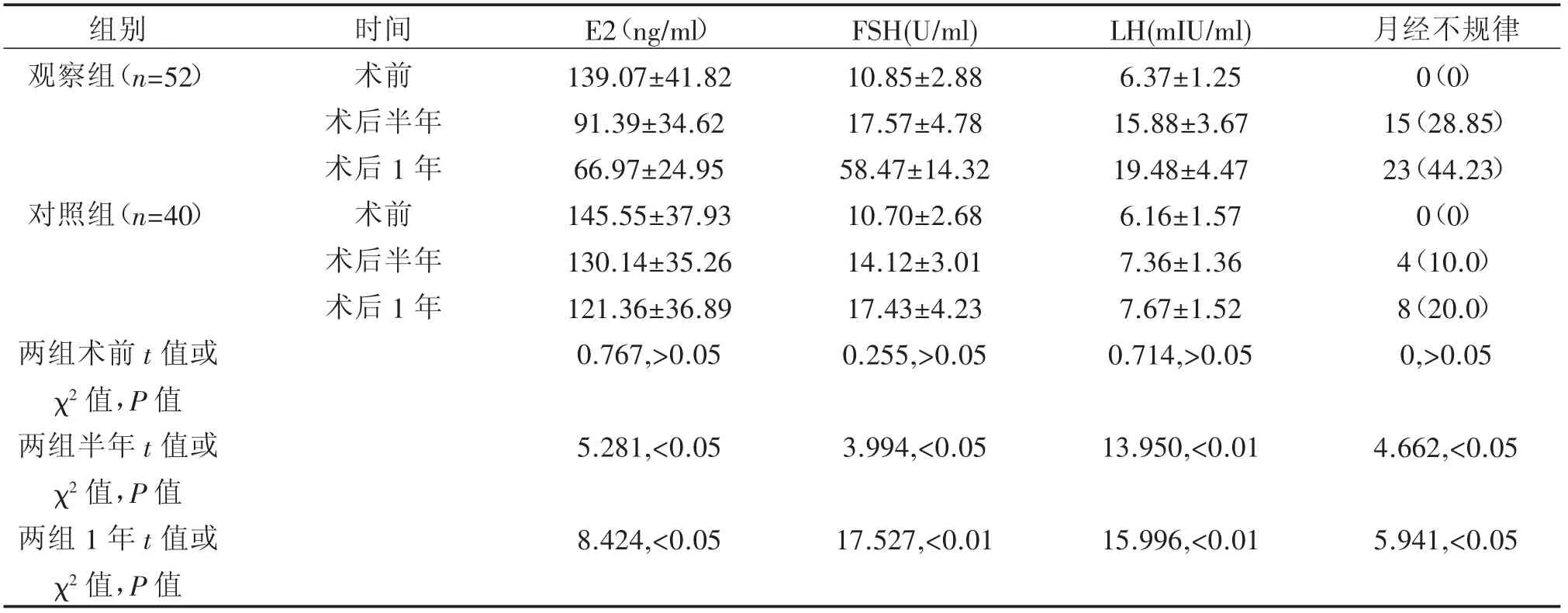
表1 两组患者在术前、术后半年、术后1年性激素含量水平变化及月经异常情况对比
2.2 阴道形态变化
对照组40例患者阴道无明显变化,观察组52例患者,1年后观察组阴道长度较术前缩短1-1.2cm,阴道壁厚度变薄。
3 讨 论
子宫全切除术作为妇科较为常见的一种手术,其主要应用子宫病变引发的多种病症,如子宫肌瘤等病症,尤其是子宫或附件的恶性肿瘤,该类病症应用子宫全切术治疗有着其他术式不可替代的作用。虽然,子宫全切术对治疗因子宫病变有着明显的疗效,但该术式同样会患者的生殖系统造成不可逆转的创伤;子宫通过血管、内分泌、神经等方式与其他器官紧密相连,而在实施该术式后,必然会对女性的其他功能产生一定的不良影响[1]。
郝素青等人研究分析表明,采取子宫全切术治疗子宫肌瘤患者,在术后会对患者卵巢功能造成损伤,导致患者内分泌功能下降[2];而侯锐等人研究同样也表明了切除子宫后,患者的卵巢功能会受到影响[3]解剖学角度上,卵巢位于子宫底的后外侧,与盆腔侧壁相接,同时其动脉主干常位于卵巢门外的骨盆漏斗韧带内,同时卵巢的供血与子宫有着紧密的联系,因而切除子宫后,会对卵巢的正常供血造成一定的影响,而卵巢合成和分泌的雌性激素主要作用于子宫,子宫一旦切除,必然会对雌性激素的分泌造成影响。本文研究表明,对观察组52例患者行子宫全切术治疗后,该组患者E2、FSH、LH三项性激素检测指标水平明显异常,这说明卵巢的内分泌功能出现异常,同时该组患者阴道长度缩短,阴道壁变薄,这都说明行全子宫切除术后,对患者患者卵巢功能及阴道形态产生影响,因而临床上应把握该手术指征,慎重使用。
[1] 朱吉红,谭海平.经阴道与经腹腔镜行卵巢囊肿剥除术临床对比分析[J].中外医疗,2011,30(10):45-46.
[2] 郝素青,贾玉玲.子宫肌瘤剔除术和子宫全切术对卵巢功能的影响[J].河南外科学杂志,2012,18(1):64-65.
[3] 侯锐,赵福杰,林蓓,等.腹腔镜下处理残留卵巢的不同方法对卵巢功能的影响[J].中国医科大学学报,2011,40(5):455-457.
