免疫功能正常宿主重症病毒性肺炎诊治体会
2014-03-15邓新宇吴建辉陈霞
邓新宇吴建辉陈霞
免疫功能正常宿主重症病毒性肺炎诊治体会
邓新宇①吴建辉①陈霞①
免疫功能正常宿主发生的病毒性肺炎病情进展非常迅速,很快发展为急性呼吸窘迫综合征和多器官功能障碍。近期本院诊治2例重症病毒性肺炎伴ARDS患者,1例死亡、1例康复。在诊疗过程中早期诊断是关键,有发热和典型的影像学表现时就应该及时采取经验性抗病毒治疗,同时留取鼻咽部分泌物标本送病毒学检测。并发ARDS时无创机械通气应早期使用,使用的目标是保障氧合,强调患者的依从性,保证持续性的PEEP存在。激素的使用存在争议,早期使用有可能改善预后。对于不能完全排除细菌感染的病例仍然需要使用抗菌药物,没有相关危险因素时不必覆盖铜绿假单胞菌。基础疾病多可能影响疾病的预后。
重症肺炎; 病毒性肺炎; 免疫功能正常宿主; 急性呼吸窘迫综合征
近年来,病毒性肺炎在免疫功能正常宿主社区获得性肺炎中所占比例不断增多,同时以流感病毒为代表的病毒变异较快,可能存在人际间传播,越来越被人们所重视。病毒性肺炎常发展迅速,容易快速进展为重症肺炎,并发急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)和多器官功能障碍(multiple organ dysfunction syndrome,MODS)等[1]。本文就本院2014年2-3月收治的2例重症病毒性肺炎伴ARDS诊治经过进行介绍并浅析诊治过程中的体会。
1 案例分析
例1:男性,71岁,退休职工,以“咳嗽2 d,发热1 d”入院。入院前2 d出现咳嗽、咳痰,痰白、量少,间断痰中带暗红色血丝,不易咳出,伴鼻塞、流涕。1 d前出现畏冷、寒战,发热(体温未测),伴口干、乏力、呼吸困难,无胸痛、胸闷,无皮疹、关节肿痛,无恶心、呕吐、腹痛、腹泻等。在社区诊所予以退热处理后,畏冷、寒战缓解后就诊本院。入院体检:体温:35.6 ℃;脉搏:80次/min;呼吸:20次/min;血压:150/64 mm Hg;SpO2:99%(FiO2:21%)。神志清楚,口唇无发绀,咽部轻度充血,扁桃体无肿大。双肺呼吸音粗,双肺可闻及散在细湿啰音,未闻及干性啰音及胸膜摩擦音。心率80次/min,心律齐,各瓣膜区未闻及杂音及心包摩擦音。腹部平软,无压痛、反跳痛,肝脾肋下未触及。无杵状指,双下肢无水肿,病理征阴性。既往有冠状动脉粥样硬化性心脏病、陈旧性广泛前壁心肌梗死、原发性高血压病史,2年前曾行冠脉支架成型术,长期服用“硝苯地平控释片、氯沙坦、比索洛尔、氯吡格雷、阿托伐他汀钙”等药物治疗。辅助检查:血常规:白细胞:6.39×109/L中性细胞百分比88.4%,血红蛋白:168.0 g/L,血小板:154.0×109/L。肺部CT见双肺分布磨玻璃状渗出病灶(图1)。入院考虑“社区获得性肺炎”,给予“头孢美唑2.0 q12h”联合“阿奇霉素0.5 qd”抗感染治疗。
患者入院3 h后开始出现畏冷、发热,体温逐渐升至39.5 ℃。并呼吸困难进行性加重,伴胸闷,安静休息时经面罩吸氧5 L/min时仍有呼吸窘迫。体格检查呼吸频率32次/min,肺部仍为少量细湿啰音,未闻及哮鸣音。检测血氧饱和度在80%~85%。血气分析:pH 7.515,PaO245.4 mm Hg(面罩吸氧5 L/min),PaCO227.9 mm Hg。床旁胸片提示肺部病灶进展(图2)。考虑合并ARDS于入院后12 h转入重症监护病房行无创机械通气治疗。转入后进一步检查肝肾功能、电解质正常。脑利钠肽2672.00 pg/mL,超敏肌钙蛋白0.090 ng/mL。临检血凝:D2-聚体0.890 mg/L。降钙素原0.271 ng/mL,C反应蛋白79.24 mg/L。HIV:阴性。心电图提示窦性心动过速(心率:150次/min)。转入后继续原方案抗感染治疗,加用奥司他韦150 mg bid抗病毒,甲泼尼松龙40 mg bid抗炎,同时使用无创呼吸机行机械通气,S模式、IPAP 15 cm H2O、EPAP 8 cm H2O、给氧10 L/min。同时给予支持治疗,基础疾病继续原治疗方案的同时加用低分子肝素0.3 mL qd。经过上述治疗后,患者体温于次日逐渐降至正常,呼吸窘迫逐渐改善,监测血氧饱和度在93%,心率90次/min左右。次日鼻咽试子标本回报H1N1病毒阳性,确诊病毒性肺炎。复查血气分析:pH 7.490,PaO266.6 mm Hg,PaCO229.1 mm Hg。维持包括无创机械通气在内的上述治疗,3 d后甲泼尼松龙减量为40 mg qd,7 d后停用奥司他韦和甲泼尼松龙。患者未再出现发热,呼吸窘迫明显改善,复查床边胸片病灶有部分吸收(图3)。于住院第11天用力大便后出现胸闷、血压下降,并迅速出现心脏骤停,心肺复苏无效死亡。
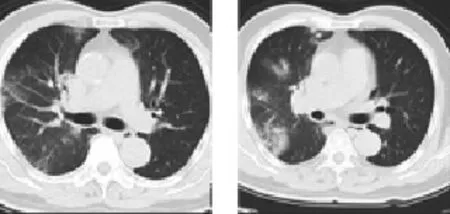
图1 例1入院时胸部CT
例2:女,65岁,农民,以“咳嗽、咳痰10 d,气喘2 d”为主诉入院。入院前10 d受凉后出现咳嗽、咳痰,为阵发性咳嗽,咳少量黄脓痰,无痰中带血,伴发热,体温38.5 ℃,未就诊,4 d前在当地行胸片提示双肺炎,给予“头孢唑啉1.0 bid”输液治疗,病情无好转。2 d出现呼吸窘迫,并进行性加重,逐渐出现发绀,休息时需要吸氧。转诊本院,门诊测血氧饱和度61%(未吸氧),胸部CT提示双肺弥漫性磨玻璃样病变(图4)。拟“重症肺炎、ARDS”收住重症监护病房。体格检查:体温:39.0 ℃;脉搏:100次/min;呼吸:34次/min;血压:145/86 mm Hg,SpO262%(鼻导管吸氧5 L/min)。神志倦怠,呼吸急促,口唇发绀。咽部充血,双肺呼吸音粗,双肺闻及散在干湿性啰音。心率100次/min,心律齐,各瓣膜听诊区未闻及杂音及心包摩擦音。腹平软,肝脾肋下未触及,双下肢无水肿。神经系统检测无异常。入院后查血常规:白细胞4.96×109/L,中性细胞百分比81.3%,淋巴细胞百分比16.3 %,血红蛋白122.0 g/L,血小板187×109/L。血气分析:pH 7.474,PaO242.6 mm Hg(鼻导管吸氧5 L/min),PaCO235.6 mm Hg。降钙素原2.0 ng/mL。血沉80 mm/h。C反应蛋白84.48 mg/L。HIV:阴性。肝肾功能、电解质正常。床边胸片示双肺广泛渗出病灶(图5)。考虑社区获得性重症肺炎合并ARDS,不排除病毒性肺炎。给予莫西沙星0.4 qd抗感染,奥司他韦150 mg bid抗病毒,甲泼尼松龙40 mg bid抗炎,同时使用无创呼吸机行机械通气,S模式、IPAP 13 cm H2O、EPAP 8 cm H2O、给氧8 L/min。同时给予对症支持治疗。次日鼻咽试子标本回报H1Nx病毒阳性,确诊病毒性肺炎。经过上述治疗后患者呼吸窘迫逐渐改善,体温2 d后降至正常,检测血氧饱和度在95%,心率80 次/min左右。3 d后甲泼尼松龙减量为40 mg qd,7 d后停用奥司他韦和甲泼尼松龙,患者使用无创机械通气是没有呼吸窘迫。继续上述治疗至10 d后停用无创通气,改鼻导管吸氧5 L/min,复查胸片双肺病灶明显吸收(图6),血气分析:pH 7.413,PaO266.2 mm Hg,PaCO241.4 mm Hg。转至普通病房治疗至14 d好转出院。

图2 例1入院后胸片

图3 例1治疗7 d胸片
2 讨论
病毒性肺炎起病急、病情进展快,常有轻度咳嗽、无痰等呼吸道症状和全身酸痛的全身表现。发热是其共有的临床特征,并有快速进展的呼吸困难,直至并发ARDS。体征通常不多,少数有肺部细湿啰音。血常规表现为白细胞不高、淋巴细胞比例低。影像学以肺间质病变为主,可伴有不同程度的肺实质改变,影像表现以磨玻璃影、碎石征、小片状或大片状实变为特征[2]。尽管没有免疫缺陷的危险因素,具有以上特征的社区获得性肺炎也应高度注意病毒性肺炎的可能,应尽早送检病毒学标本和早期经验性抗病毒治疗。本文2例均在疾病早期采集鼻咽试子标本行流感病毒检测得以确诊,同时抗病毒治疗不必等待检测结果就应该早期经验性运用以提高疗效。

图4 例2入院时胸部CT

图5 例2入院后胸片

图6 例2治疗10 d胸片
病毒性肺炎可很快并发ARDS。其病理生理表现为广泛不均质的小灶性肺不张或肺泡萎陷导致的肺容积明显降低,严重的ARDS患者仅剩余20%~30%肺泡参与通气,故称为“小肺”或“婴儿肺”,运用传统的机械通气方法时,会引起肺泡过度膨胀,并且ARDS患者的肺损伤分布具有不均一性,塌陷肺泡与正常肺泡之间的剪切力容易引起气压伤。目前对ARDS患者进行机械通气的目标是保证基本组织氧合,同时减少或者至少不加重通气带来的肺损伤,因此提出了肺保护性通气策略。肺保护通气策略强调适当潮气量(或小潮气量)、低平台压力和最佳PEEP,这种通气方式发生气压伤的机会较少,能够降低病死率。上述理论是基于有创机械通气模式下提出的ARDS通气策略,在无创通气模式下同样适用并能很好地实现,可以取得同样的临床疗效[3]。本文介绍2例都是使用无创通气,从病情监测过程中看氧合都能够保证,例1中患者终末期血氧饱和度下降与心功能不全后血压下降有关,而并非呼吸支持不足。无创通气还有简便易行、不发生呼吸机相关肺炎等优势。在使用无创通气治疗病毒性肺炎引起的ARDS是应高度关注患者的依从性,依从性不佳势必导致漏气,PEEP不能维持,肺泡进一步塌陷,降低疗效。另外无创机械通气应及早使用以维持氧合功能。
激素在病毒性肺炎治疗中的地位存在争议。Quispe-Laime等[4]应用大剂量奥司他韦(150 mg bid)联合糖皮质激素治疗了13例重症病毒性肺炎合并ARDS患者(其中8例H1N1阳性),治疗7 d后,通过监测发现C反应蛋白(C reactive protein,CRP)水平呈明显下降,临床症状明显改善。研究者建议使用激素作为治疗H1N1流感病毒所致重症肺炎的辅助治疗。但是Martin-Loeches等[5]和Brun-Buisson等[6]的研究都认为,对于H1N1流感病毒所致重症肺炎患者,早期(3 d内)使用激素并不能改善预后,激素治疗组的机械通气时间及ICU住院时间与未使用激素的对照组比较差异均无统计学意义,而且激素会加重病情变化并增加二重感染的发生。本文2例均在早期使用激素治疗,对于控制急性炎性反应综合征起到一定效果。在没有气管插管等院内获得性感染高风险医疗措施时,激素可控制发热等全身炎症症状,可以提高无创机械通气的依从性,并不增加院内获得性感染的危险。
理论上说,在确诊病毒性肺炎后不应该继续使用抗菌药物。但临床上存在病毒性肺炎诊断困难,难以排出合并或并发细菌感染的问题,所以抗细菌药物仍在广泛使用。本文2例均有CRP、降钙素升高等细菌感染的证据,故均有使用抗细菌药物。笔者的体会是在诊断更倾向于病毒性肺炎时抗细菌药物不能因为并发有ARDS而进行广覆盖的治疗,可按普通住院社区获得性肺炎患者选择抗细菌药物。没有危险因素时不必覆盖铜绿假单胞菌。
患者的基础疾病直接影响病毒性肺炎的预后,合并高龄、慢性肺部疾病、冠心病、高血压、糖尿病等慢性疾病者病预后不佳。本文例1患者经过治疗呼吸功能基本稳定,最后不良预后与并发心功能不全直接相关。例2没有相关基础疾病则预后好。总之,病毒性肺炎病情进展快,病死率高,值得临床医师高度关注。
[1] Zhang Q,Zhao Z W,Xing Z L,et al.Analysis of the risk factors for influenza A (H1N1) pneumonia[J].Biomed Rep,2013,1(5):723-726.
[2]李华玲,张冬友,彭洪芬.23例成人病毒性肺炎CT影像表现分析[J].中国医疗设备,2013,28(11):161-163.
[3]江勇,付印强,王金宝,等.急性呼吸窘迫综合征早期应用无创正压通气的效果观察[J].中国医学创新,2013,10(11):25-26.
[4] Quispe-Laime A M,Bracco J D,Barberio P A,et al.H1N1 influenza A virus-associated acute lung injury:response to combination oseltamivir and prolonged corticosteroid treatment[J].Intensive Care Med,2010,36(1):33-41.
[5] Martin-Loeches I,Lisboa T,Rhodes A,et al.Use of early corticosteroid therapy on ICU admission in patients affected by severe pandemic (H1N1)v influenza A infection[J].Intensive Care Med, 2011,37(2):272-283.
[6] Brun-Buisson C,Richard J C,Mercat A,et al.Early corticosteroids in severe influenza A/H1N1 pneumonia and acute respiratory distress syndrome[J].Am J Respir Crit Care Med,2011,183(9):1200-1206.
The Experience of Diagnosis and Treatment of Severe ViraI Pneumonia Caused by Immunocompetent Hosts/
DENG Xin-yu,WU Jian-hui,CHEN Xia.//MedicaI Innovation of China,2014,11(23):121-124
Progression of viral pneumonia in immunocompetent hosts often occur very rapidly,and soon developed into acute respiratory distress syndrome and multiple organ dysfunction.Recently there were two cases of severe viral pneumonia in patients with ARDS our hospital,one case died,one case of recovery.In the treatment process the key is early diagnosis,when fever and typical imaging findings should be timely empiric antiviral therapy,while specimens from nasopharyngeal secretions were sent to virology testing.Early noninvasive mechanical ventilation should be used to protect oxygenation if concurrent ARDS,emphasizing patient compliance,to ensure continuity of PEEP.There are disputed of the hormones,the early use may improve the prognosis.For the cases not completely rule out bacterial infections still need to use antibiotics,and not to cover the Pseudomonas aeruginosa in the lower risk factors.Underlying diseases may affect the prognosis of the disease.
Severe pneumonia; Viral pneumonia; Immunocompetent hosts; Acute respiratory distress syndrome
10.3969/j.issn.1674-4985.2014.23.042
2014-03-05) (本文编辑:欧丽)
①福建医科大学附属宁德市医院 福建 宁德 352100
邓新宇
First-author’s address:Ningde HospitaI AffiIiated to Fujian MedicaI University,Ningde 352100,China
