早产儿支气管肺发育不良的诊治新进展分析
2014-03-07彭冬霞
彭冬霞
巨野县人民医院,山东 菏泽 274900
早产儿支气管肺发育不良的诊治新进展分析
彭冬霞
巨野县人民医院,山东 菏泽 274900
目的分析早产儿支气管肺发育不良(BPD)的诊治新进展,期望找到更加有效的治疗方案。方法选择我院2012年1月~2014 年1月收治的发展成为BPD的早产患儿的56例,分为对照组和治疗组,每组28例;对照组给予常规综合治疗,治疗组在常规治疗的基础上实施新的治疗方案,经过治疗,对比两组患儿的治疗效果。结果治疗组的总有效率为78.6%,明显高于对照组的有效率50%,差异显著,有统计学意义(P<0.05)。结论常规治疗加上新的治疗手段辅助能够减少患儿的死亡率,并且提高患儿的治疗效果。
早产儿;支气管肺发育不良;诊治新方法;进展分析
支气管肺发育不良(BPD)又称新生儿慢性肺疾病(CLD ),由Northway等首次报道并命名,其主要特点为患者均为早产儿,出生体质量极低、胎龄普遍偏小。目前,BPD已成为早产儿,尤其是胎龄普遍偏小、出生体质量极低患儿死亡或致残的主要原因[1]。BPD显现逐年增加的趋势,成为新生儿重症监护中心(NICU)最为棘手的问题之一。我院从2013年1月开展针对BPD诊治的新方法,并对28例患儿实施新的诊治方法,取得了较好的疗效。
1 资料与方法
1.1 一般资料
选择我院2012年1月~2014年1月收治的发展成为BPD的早产患儿的56例,分为对照组和治疗组,每组28例;对照组为开展针对BPD诊治新方法前收治的患儿,治疗组为开展后收治的患儿。全部患儿中男25例,女31例;胎龄为27~32周,平均胎龄为(30.7±2.1)周;体重为860~1 570 g,平均体重为(1 365.4±245.8)g;56例BPD患儿中重度为3例、中度为13例、轻度为40例;原发病新生儿肺透明膜病25例,胎粪吸入性肺炎7例,反复呼吸暂停5例,并发症呼吸机相关性肺炎4例,新生儿肺炎21例,新生儿贫血23例。详见表1。
1.2 方法
对照组给予常规的综合疗法。
治疗组在常规治疗的基础上实施新的诊疗方案。新的治疗方案包括:(1)运用nCPAP或NIPPV辅助患儿通气;给予氦氧混合物;建立允许性高碳酸血症;(2)针对患儿的病情适当给予维生素A、PS、肌醇、抗氧化剂等药物;(3)干细胞治疗;(4)给予患儿舒适的护理。
1.3 临床疗效评估标准
显效:治疗4~5 d进行性呼吸困难、紫绀、喘憋得到缓解、肺部干湿啰音减少、停止氧气吸入;有效:治疗6~7 d后进行性呼吸困难、紫绀、喘憋得到控制、肺部干湿啰音减少、停止氧气吸入;无效:治疗>7 d后患儿的症状不减轻、继续氧气吸入。
1.4 统计学方法
所得结果用SPSS17.0统计学软件进行处理,各组计数资料采用χ2检验,P<0.05,表示差异具有显著性。
2 结果
对我院收治的发展成为BPD的早产患儿的56例分别给予不同的治疗。治疗后,治疗组的总有效率为78.6%,明显高于对照组的有效率50%,差异显著,有统计学意义(P<0.05)。详见表2。
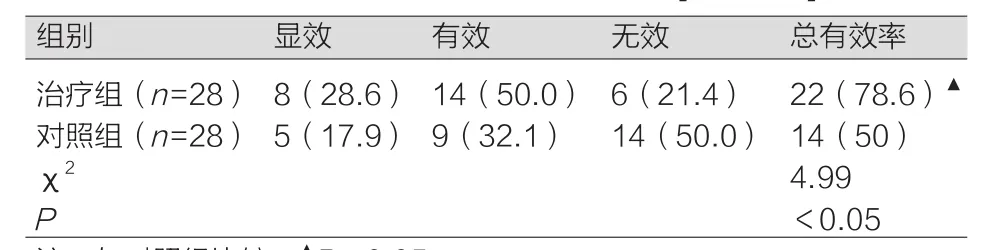
表2 治疗组与对照组的疗效对比 [n(%)]
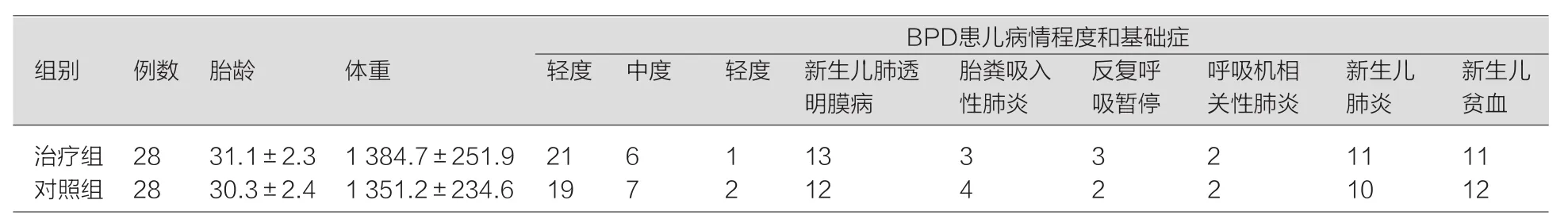
表1 两组患者一般资料比较 [n,例,周,g]
3 讨论
BPD的治疗是新生儿科和NICU临床的难点,其已成为早产儿,尤其是胎龄普遍偏小、出生体质量极低患儿死亡或致残的主要原因。传统的BPD由Northway等首次报道并命名,常常继发于呼吸窘迫综合征(RDS),其与氧中毒以及机械通气气压伤等密切相关。近些年来,随着糖皮质激素和外源性活性物质的应用及保护性机械通气的使用,传统的BPD在临床已不常见,取代其地位的被称为新BPD,其主要特点为:患儿通常是出生体质量极低以及胎龄极短等为主要特征,出生时肺部基本正常,无需给氧,但是在住院期间逐渐出现氧依赖[2]。造成BPD的高危因素有很多,主要和胎龄小、长时间机械通气、长时间给氧、肺部感染、败血症等因素相关[3]。
对于BPD的治疗迄今为止还没有达成统一的共识,对于临床医生要总结一个能够有效缓解BPD的最佳治疗方案。本研究应用新的治疗方法中每个措施都经过研究应用和临床使用,其创新在于将这些措施有效组合成一个最佳的治疗方案。运用nCPAP或NIPPV辅助患儿通气能够减少拔管后发生呼吸衰竭的风险及预防CMV对肺部造成损伤;给予氦氧混合物可以减少早产儿呼吸做功,改善气体交换以及患儿对呼吸机通气的依赖,有利于早产儿撤机和预防BPD的发生;低碳酸血症是引起BPD发生的独立因素,建立允许性高碳酸血症有助于减少机械通气使用时间。针对患儿的病情适当给予维生素A、PS、肌醇、抗氧化剂等药物,可以保护肺部细胞的稳定性,维持肺部气管、支气管、毛细支气管以及肺泡的完整性,使患儿肺部的气体交换正常进行;给予患儿舒适的护理,提高患儿所处环境的舒适度,让患儿更好的恢复[4-5]。
综上使用,合理组合上述治疗措施,针对患儿的症状及内在的发病机制给予相应的治疗。应用新的治疗方案后取得了较好的治疗效果。这说明常规治疗加上新的治疗方案辅助能够减少患儿的死亡率,并且提高患儿的治疗效果。
[1]李彦夫. 早产儿支气管肺发育不良高危因素及防治对策[J].中国医药导刊,2012,15(3):417-418.
[2]曾云清,刘赛红. 早产儿支气管肺发育不良的危险因素分析[J]. 现代诊断与治疗,2013,24(4):913-914.
[3]扶杨,朱功升. 早产儿支气管肺发育不良的影像学分析[J].医药论坛杂志,2011,32(9):166-167.
[4]曹卢莹,韦红. 早产儿支气管肺发育不良的药物防治进展[J]. 儿科药学杂志,2013,19(1):49-50.
[5]陈勇. 支气管肺发育不良的影像诊断探析[J]. 中国医学创新,2014,7(1):47-48.
Advances in Diagnosis and Treatment of Preterm Infants With Bronchopulmonary Dysplasia
PENG Dongxia, People’s Hospital of Jvye, Heze Shandong 274900, China
Objective To analyze the preterm infants with bronchopulmonary dysplasia (BPD) in the diagnosis and treatment, expect to find a more effective treatment.Methods56 cases of BPD developing into premature children who were self admitted from 2012 January to 2014 January were divided into treatment group and control group, 28 cases in each group. The control group was given conventional treatment, the treatment group were implemented with treatment scheme on the basis of routine treatment. After treatment, compared two groups of patients effect.Resultsthe total effective rate in treatment group was 78.6% which was higher than the control group (P < 0.05).ConclusionRoutine treatment plus new means of treatment can reduce the mortality rates of children and improve the treatment.
Premature, Bronchopulmonary dysplasia, Analysis on new treatment
R722.6
B
1674-9308(2014)05-0034-03
10.3969/J.ISSN.1674-9308.2014.05.019
