卡贝缩宫素/卡前列素氨丁三醇联合地塞米松防治高危妊娠产妇产后出血的临床观察
2014-02-03许伟荣临安市昌化人民医院浙江临安311321
许伟荣(临安市昌化人民医院,浙江临安 311321)
卡贝缩宫素/卡前列素氨丁三醇联合地塞米松防治高危妊娠产妇产后出血的临床观察
许伟荣*(临安市昌化人民医院,浙江临安 311321)
目的:观察卡贝缩宫素/卡前列素氨丁三醇联合地塞米松防治高危妊娠产妇产后出血的临床疗效和安全性。方法:176例有高危因素的经阴道分娩或剖宫产产妇按随机数字表法分为观察组(91例)和对照组(85例)。两组产妇均给予地塞米松10mg加入10%葡萄糖注射液20m l中静脉推注,催产素20 IU静脉推注或臂部肌肉注射后,观察组产妇给予卡贝缩宫素100μg单次静脉推注;对照组产妇给予卡前列素氨丁三醇250μg,剖宫产产妇单次子宫体肌肉注射,阴道分娩产妇在胎儿娩出后立即经臀部肌肉注射。观察两组产妇的临床疗效,产前、产中给药前及给药30m in后收缩压(SBP)、舒张压(DBP)、心率(HR)的变化,产后2 h内和2~24 h的出血例数和平均出血量,产后2 h内子宫张力变化,产后24 h内是否需要额外干预治疗及不良反应发生情况。结果:两组产妇总有效率、产后2 h内子宫张力变化比较差异均无统计学意义(P>0.05);给药30min后两组产妇SBP、DBP、HR均显著高于产前及产中给药前,两组产妇产后2~24 h平均出血量均显著低于同组2 h内,观察组产妇不良反应发生率显著低于对照组产妇,差异均有统计学意义(P<0.05)。两组产妇产后24 h内均无需要额外干预治疗的情况发生。结论:卡贝缩宫素/卡前列素氨丁三醇联合地塞米松治疗高危妊娠产妇产后出血均具有显著疗效,但卡贝缩宫素联合地塞米松的安全性更好。
卡贝缩宫素;卡前列素氨丁三醇;地塞米松;高危妊娠;产后出血
产后出血是产妇分娩期常见并发症,是导致我国产妇死亡的首要原因[1],因此早期预防产后出血是降低围产期死亡率的关键。卡贝缩宫素/卡前列素氨丁三醇均可用于防治产后出血,具有较高的安全性、稳定性和较好的作用[2]。地塞米松可以增强子宫平滑肌的收缩,能在一定程度上减少产后出血。在本试验中,笔者尝试采用卡贝缩宫素/卡前列素氨丁三醇联合地塞米松治疗高危妊娠产妇产后出血,并对其疗效和安全性进行了观察,以为临床治疗提供参考。
1 资料与方法
1.1 一般资料
选择2010年1月-2012年12月我院收治的176例有高危因素的经阴道分娩或剖宫产产妇。年龄21~39岁,孕周35~41周。本试验方案经医院相关部门批准,所有产妇或其家属均知情同意且签署了知情同意书。纳入标准:(1)所有产妇均无重要脏器疾病;(2)无哮喘及过敏体质;(3)无前列腺素禁忌证;(4)产前血小板计数(1~3)×1011L-1。按随机数字表法分为观察组(91例)和对照组(85例)。两组产妇年龄、产次、孕周、高危因素构成等一般资料比较,差异无统计学意义(P>0.05),具有可比性,详见表1。
表1 两组产妇一般资料比较(±s)Tab 1 Comparison of general information between 2 group(±s)

表1 两组产妇一般资料比较(±s)Tab 1 Comparison of general information between 2 group(±s)
组别观察组对照组n高危因素,例多胎妊娠产次,次2.02±0.50 2.11±0.53年龄,岁25.87±3.54 26.26±3.77孕周,周38.35±1.45 38.77±1.71前置胎盘 胎盘早剥91 85羊水过多10 11 43 45巨大胎儿9 10宫缩乏力17 15 53剖宫产42 38
1.2 治疗方法
两组产妇均给予地塞米松(广州白云山天心制药股份有限公司)10mg加入10%葡萄糖注射液20m l中静脉推注,催产素20 IU静脉推注或臂部肌肉注射后,观察组产妇给予卡贝缩宫素(巧特欣,加拿大辉凌制药有限公司)100μg单次静脉推注;对照组产妇给予卡前列素氨丁三醇(欣母沛,美国法玛西亚普强制药公司)250μg,剖宫产产妇单次子宫体肌肉注射,阴道分娩产妇在胎儿娩出后立即经臀部肌肉注射。
1.3 观察指标
(1)观察两组产妇产前、产中给药前及给药30m in后收缩压(SBP)、舒张压(DBP)、心率(HR)的变化。(2)观察两组产妇产后2 h内和2~24 h的出血例数和平均出血量。胎儿娩出后24 h内失血量超过500m l即为产后出血[3]。出血量的计算采用称质量法[4]:分娩后敷料重(湿质量)-分娩前敷料重(干质量)=失血量(血液密度为1.05 kg/L)。(3)观察两组产妇产后2 h内子宫张力变化。子宫张力分为:①软——软的、无张力的子宫;②硬——压可凹陷的子宫;③强直——压不可凹陷的坚硬的子宫。(4)观察两组产妇产后24 h内是否需要包括催产素、子宫按摩、输血等额外的干预治疗。(5)观察两组产妇不良反应发生情况
1.4 疗效判定标准[5-6]
(1)显效:单次给予卡贝缩宫素/卡前列素氨丁三醇后,15 m in内子宫收缩明显,阴道出血量显著减少;(2)有效:单次给予卡贝缩宫素/卡前列素氨丁三醇后,30m in内子宫收缩好,阴道出血量明显减少;(3)无效:多次给予卡贝缩宫素/卡前列素氨丁三醇后,子宫仍不收缩,阴道出血量无减少。总有效率=(显效例数+有效例数)/总例数×100%。
1.5 统计学方法
采用SPSS 16.0统计软件对所得数据进行分析处理。计量资料以±s表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以率表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇临床疗效比较
两组产妇总有效率比较差异无统计学意义(P>0.05),详见表2。

表2 两组产妇临床疗效比较[例(%)]Tab 2 Com parison of clinical efficacies between 2 groups [case(%)]
2.2 两组产妇产前、产中给药前及给药30m in后SBP、DBP、HR比较
给药30m in后两组产妇SBP、DBP、HR均显著高于产前及产中给药前,差异有统计学意义(P<0.05);但两组产妇在产前、产中给药前、给药30m in后的组间比较差异均无统计学意义(P>0.05),详见表3(1mm Hg=0.133 kPa)。
表3 两组产妇产前、产中给药前及给药30m in后SBP、DBP、HR比较(±s)Tab 3 Com parison of SBP,DBP and HR between 2 groups before and during birth before and 30 m in after adm inistration(±s)

表3 两组产妇产前、产中给药前及给药30m in后SBP、DBP、HR比较(±s)Tab 3 Com parison of SBP,DBP and HR between 2 groups before and during birth before and 30 m in after adm inistration(±s)
与产前、产中给药前比较:*P<0.05vs.before and during birth before administration:*P<0.05
组别观察组对照组n 产前 产中给药前 给药30min后91 85 SBP,mm Hg 127.4±10.1 129.2±12.0 DBP,mm Hg 75.2±8.0 76.5±7.1 HR,次/min 78.9±5.9 80.1±9.0 SBP,mm Hg 112.3±9.4 114.2±11.1 DBP,mm Hg 74.3±8.7 75.2±8.9 HR,次/min 80.2±6.8 78.7±8.1 SBP,mm Hg 138.9±9.2*142.7±11.9*DBP,mm Hg 91.0±12.3*90.9±9.6*HR,次/min 92.6±8.9*96.8±11.0*
2.3 两组产妇产后2 h内和2~24 h的出血例数和平均出血量比较
两组产妇产后2~24 h平均出血量均显著低于同组2 h内,差异有统计学意义(P<0.05);但两组产妇的产后出血例数、平均出血量的组间比较差异无统计学意义(P>0.05),详见表4。
2.4 两组产妇产后2 h内子宫张力变化比较
两组产妇产后2 h内子宫张力变化比较差异无统计学意义(P>0.05),详见表5。
2.5 两组产妇产后24 h内额外干预治疗情况
两组产妇产后24 h内均未见需要额外干预治疗的情况发生。
表4 两组产妇产后2 h内和2~24 h的出血例数和平均出血量比较(±s)Tab 4 Com parison of case number of postpartum hemorrhage and average amount of bleeding between 2 groups 2 h and 2-24 h after delivery(±s)

表4 两组产妇产后2 h内和2~24 h的出血例数和平均出血量比较(±s)Tab 4 Com parison of case number of postpartum hemorrhage and average amount of bleeding between 2 groups 2 h and 2-24 h after delivery(±s)
与产后2 h内平均出血量比较:*P<0.05vs.average amount of bleeding 2 h after delivery:*P<0.05
平均出血量,ml 2 h内组别n 出血例数,例(%)2~24 h 297.5±57.2 304.3±59.7观察组对照组91 85 4(4.40)2(2.35)169.6±29.9*132.5±25.3*
表5 两组产妇产后2 h内子宫张力变化比较(±s)Tab 5 Com parison of postpartum uterine tension between 2 groups 2 h after deliver(y±s)
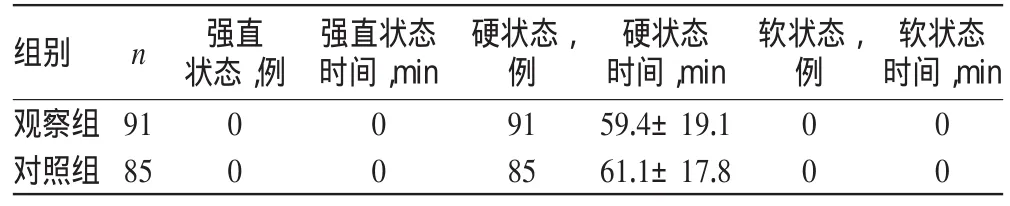
表5 两组产妇产后2 h内子宫张力变化比较(±s)Tab 5 Com parison of postpartum uterine tension between 2 groups 2 h after deliver(y±s)
组别观察组对照组n 强直状态,例强直状态时间,min软状态, 软状态时间,min 91 85 00 00硬状态,例91 85硬状态时间,min 59.4±19.1 61.1±17.8例00 00
2.6 不良反应
观察组产妇不良反应发生率显著低于对照组产妇,两组比较差异有统计学意义(P<0.05),详见表6。
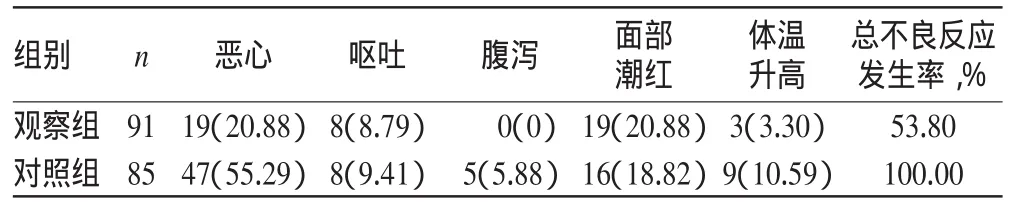
表6 两组产妇不良反应比较[例(%)]Tab 6 Com parison of ADR between 2 groups[case(%)]
3 讨论
产后出血是导致产妇围产期死亡的重要原因,其发生率约为4%~6%[7]。有研究报道,我国产后出血导致死亡的产妇占产妇死亡总数的40%以上[8],因此及时有效地控制产后出血对提高产妇的生存率极为重要。Fahy KM[9]研究认为,积极有效地处理第三产程可以减少产后出血及其并发症的发生。传统的治疗药物如缩宫素、前列腺素等均存在半衰期短、止血强度不佳、副作用大、安全性差等缺点,限制了其临床使用。卡贝缩宫素/卡前列素氨丁三醇是目前临床上常用于产后出血的药物。卡贝缩宫素为人工合成的催产素类似物,通过促进子宫平滑肌细胞间隙连接的形成及直接作用于子宫平滑肌的收缩蛋白,促使子宫平滑肌收缩压迫子宫肌层血管[10],从而达到止血的目的。其不良反应与催产素相似,但是其具有起效时间短、作用时间长于催产素的特点[11]。卡前列素氨丁三醇为强效的子宫收缩药,是前列腺素F2a的衍生物,可以作为钙离子(Ca2+)的载体,提高细胞内Ca2+的浓度,由此增加对子宫平滑肌张力,使子宫内压力增加,从而使宫腔开放的血窦和血管迅速闭合,以达到止血的作用[12]。其具有安全、高效、迅速、方便等优点,但因其价格昂贵,通常不作为产后出血治疗的首选药物[5]。地塞米松具有保持血管张力,增加Ca2+的活性,促进Ca2+向肌细胞内流动,增强血管平滑肌和子宫平滑肌的收缩的作用,同时还具有抗过敏和抗弥散性血管内凝血(DIC)的作用[13],可辅助卡贝缩宫素/卡前列素氨丁三醇防治高危妊娠产妇产后出血。
本研究结果显示,两组产妇总有效率、产后2 h内子宫张力变化比较差异无统计学意义;给药30min后两组产妇SBP、DBP、HR均显著高于产前及产中给药前,两组产妇产后2~24 h平均出血量均显著低于同组2 h内,观察组产妇不良反应发生率显著低于对照组产妇,差异均有统计学意义。两组产妇产后24 h内均无需要额外干预治疗的情况发生。
综上所述,卡贝缩宫素/卡前列素氨丁三醇联合地塞米松防治高危妊娠产妇产后出血均具有显著疗效,但卡贝缩宫素联合地塞米松的安全性更好。由于纳入观察的样本较小,此结论有待大样本、多中心研究进一步验证。
[1]丰有吉,沈铿.妇产科学[M].北京:人民卫生出版社,2005:209.
[2] 余俊,冯玲,胡月,等.药物控制多胎妊娠产妇剖宫分娩产后出血的回顾性研究[J].华中科技大学学报:医学版,2011,40(4):477.
[3] 李玉兰.产后出血目测估计与实际测量的差异分析及对策[J].健康研究,2011,49(31):112.
[4]乐杰.妇产科学[M].6版.北京:人民卫生出版社,2004:224.
[5] 何小玲,温秀兰,谭超群.欣母沛治疗宫缩乏力性产后出血42例临床观察[J].中国妇幼保健,2010,25(14):1 990.
[6] 蒋美华.欣母沛治疗产后出血92例的临床分析[J].中国妇幼保健,2007,22(35):4 975.
[7] Quiñones JN,Uxer JB,Gogle J,etal.Clinical evaluation during postpartum hemorrhage[J].Clin Obstet Gynecol,2010,53(1):157.
[8]梁娟,李维敏,王艳萍,等.1996-2000年全国孕产妇死亡率变化趋势分析[J].中华妇产科杂志,2003,38(5):257.
[9] Fahy KM.Third stage of labour care forwomen at low risk of postpartum haemorrhage[J].J Midwifery Womens Health,2009,54(5):380.
[10]吴丹霞,张睿,李丽华,等.卡贝缩宫素防治剖宫产术中产后出血的疗效观察[J].中国医药导报,2009,6(17):53.
[11]Su LL,Rauff M,Chan YH,etal.Carbetocin versus syntometrine for the third stage of labour flow ing vaginal delivery--a double-blind random ized controlled trial[J].BJOG,2009,116(11):1 461.
[12]王寿芳.巧特欣防治高危产后出血因素的剖宫产患者的临床观察[J].海峡药学,2012,24(4):141.
[13]彭伟,间俊,王小敏.地塞米松辅助欣母沛防治高危因素致产后出血的临床意义[J].中外医疗,2010,29(2):91.
Clinical Observation of Carbetocin/Hem abate Combined w ith Dexam ethasone for Postpartum Hem orrhage in High-risk Pregnancy Puerperant
XUWei-rong(Lin’an Changhua People’s Hospital,Zhejiang Lin’an 311321,China)
OBJECTIVE:To observe clinical efficacy and safety of carbetocin/hemabate combined w ith dexamethasone for postpartum hemorrhage in high-risk pregnancy puerperant.METHODS:176 pregnant women adopting vaginal delivery and cesarean section were divided into observation group(91cases)and control group(85cases)by random numbermethod.Both groups were given dexamethasone 10mg added into 10%Glucose injection 20 m l intravenously,and intravenous injection or arm intramuscular injection of oxytocin 20 IU.Observation group additionally
single intravenous injection of carbetocin 100μg;control group additionally received hemabate 250μg,and pregnant underwent cesarean section was given single intramuscular injection while pregnant underwent vaginal delivery was given arm intramuscular injection once fetal disengagement.Clinical efficacy,the changes of SBP,DBP and HR before and 30 m in after medication before and during births were observed in 2 groups;the case number of bleeding and the average amount of bleeding in 2 h and 2-24 h after postpartum,changes of postpartum uterine tension in 2 h,additional postpartum interventions w ithin 24 h and the occurrence of ADR were all observed in 2 groups.RESULTS:There was no significant difference in total effective rate and 2 h postpartum uterine tension between 2 group(P>0.05);the levels of SBP,DBP and HR in 2 groups 30 m in aftermedication were significantly higher than before birth and beforemedication during birth;the average amount of hemorrhage in 2-24 h after postpartum were significantly lower than that in 2 h;the incidence of adverse drug reactions in observation group was significantly lower than in control group;there were statistical significance(P<0.05);there were no additional intervention cases w ithin 24 h after postpartum.CONCLUSIONS:Carbetocin/hemabate combined w ith dexamethasone is significantly effective for postpartum hemorrhage in high-risk pregnancy puerperant,but carbetocin combined w ith dexamethasone is safer than hemabate.
Carbetocin;Hemabate;Dexamethasone;High-risk pregnancy;Postpartum hemorrhage
R714
A
1001-0408(2014)12-1084-03
DOI 10.6039/j.issn.1001-0408.2014.12.09
*主治医师。研究方向:临床妇产科。E-mail:tuyafu@163.com
2013-04-21
2013-12-30)
