针刺配合康复训练治疗脑卒中后吞咽障碍疗效观察
2013-12-16董巍方剑乔陈丽芳马睿杰罗培张璐
董巍,方剑乔,陈丽芳,马睿杰,罗培,张璐
(浙江中医药大学,杭州 310053)
吞咽障碍是脑卒中后常见的合并症,约30%~78%的脑卒中患者会发生吞咽障碍,患者常因不能进食、进水,出现营养不良及水电解质紊乱,易因呛咳导致肺部感染,甚至因窒息而危及生命。目前西医常采取鼻饲、留置胃管及内科支持等吞咽替代疗法,但由其所致的并发症严重影响患者身心健康和生活质量。经研究发现,伴有吞咽障碍的脑卒中患者死亡率是吞咽功能正常但脑卒中程度相似组的3倍[1]。笔者采用针刺配合康复训练治疗脑卒中后吞咽障碍患者21例,并与单纯康复训练治疗21例相比较,现报告如下。
1 临床资料
1.1 一般资料
42例脑卒中后吞咽障碍患者均为2012年1月至2012年8月浙江省针灸推拿医院、杭州市中医院、嘉兴市中医院住院患者。按照临床对照试验设计,将患者按就诊顺序随机分为治疗组和对照组,每组21例。两组患者性别、年龄、发病类型比较,差异均无统计学意义(P>0.05),具有可比性。详见表1。
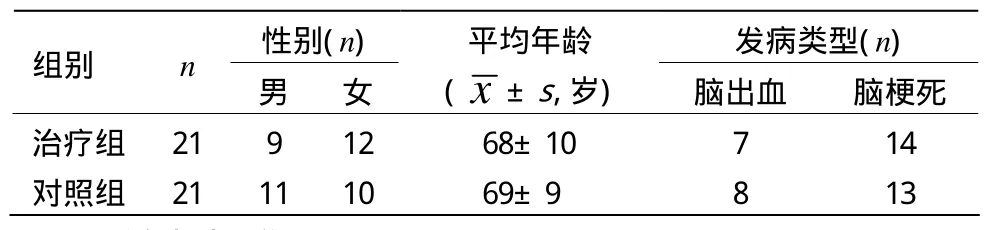
表1 两组患者一般资料比较
1.2 诊断标准
西医诊断标准参照1995年中华医学会第四届全国脑血管病学术会议通过的《各类脑血管疾病诊断要点》[2]中的吞咽障碍诊断标准。中医诊断及辨证标准参照国家中医药管理局全国中医脑病急症科研协作组制定的《中风病诊断疗效评定标准》[3]。
1.3 纳入标准
①符合中医中风病诊断,并经CT/MRI检查符合西医脑梗死或脑出血诊断;②具有吞咽功能障碍的主要症状,即吞咽困难,饮水反呛,声音嘶哑,构音障碍,咽反射减弱或消失[4];③洼田吞咽功能3级以上者;④初次中风,病程为(30±5)d;⑤美国国立卫生研究院卒中量表(The National Institutes of Health Stroke,Scale,NIHSS)评估4~24分;⑥年龄为35~80岁,患者本人或亲属签署知情同意书。
1.4 排除标准
①合并心、肝、肾和造血系统等严重原发性疾病的患者;②有严重并发症,如呼吸衰竭、心力衰竭、急性心肌梗死、肾功能衰竭、肝功能衰竭、严重的肺感染;③正在参加其他临床试验或纳入研究前1个月内已接受针灸、康复、中药治疗者;④精神病患者,有认知障碍;患者及家属不配合治疗者;⑤无法理解知情同意书内容,无法签署知情同意书者;⑥哺乳及妊娠期妇女。
1.5 剔除标准
①受试者主动提出退出者;②研究过程中出现严重不良反应而不宜继续参加本研究者;③研究过程中出现严重并发症或出现病情恶化,需采取紧急措施者。
2 治疗方法
两组均接受内科基础治疗,具体方法参照2011年版《中国缺血性脑卒中和短暂性脑缺血发作二级预防指南》[5]制定。主要包括危险因素控制如高血压、糖尿病、脂代谢异常等,抗栓治疗如抗血小板治疗。
2.1 治疗组
2.1.1 针刺治疗
取风池(双)、翳明(双)、供血(双)、治呛、吞咽、廉泉、外金津玉液。供血位于风池穴直下50 mm;治呛位于喉结与舌骨之间的凹陷中;吞咽位于舌骨与喉结之间,正中线旁开0.5寸凹陷中。患者取坐位,75%乙醇常规消毒后,采用0.30 mm×50 mm毫针进行针刺,风池、翳明、供血刺入1~1.5寸,针尖稍向内下方。得气后,风池、供血接电针仪,施以疏波(2 Hz),电流强度以患者能耐受为宜,留针30 min。再取廉泉、外金津玉液,用长50 mm毫针向舌根方向刺入1~1.5寸,吞咽、治呛分别直刺刺入0.3寸,上述各穴均需快速捻转行针15 s后出针,不留针。行针时如有咳嗽倾向,即刻出针后压迫针孔。若舌下静脉迂曲者,用三棱针点刺金津、玉液、咽喉壁,出血1~2 mL。
2.1.2 康复训练
①基础训练。唇舌肌训练包括让患者舌做水平、后缩、左右运动和舌背抬高运动,并用压舌板给予阻力,练习吹气、缩唇、微笑、张口闭口等动作来促进口唇运动;或者用指尖、冰块叩击唇周;或对患者做短暂的肌肉牵拉和抗阻运动、按摩,做吸吮和咀嚼动作。另行咽部冷刺激与空吞咽,咽部冷刺激系使用冰冻的蘸水棉棒轻轻刺激软腭、舌根及咽后壁,然后嘱患者做空吞咽动作。②摄食训练。一般选择坐位或半坐位,患者颈部前屈,如不能取坐位可采取健侧卧位。食物的形态应根据吞咽障碍的程度及阶段本着先易后难的原则来选择,可先从果冻、蛋羹、豆腐脑、米糊等半固体食物开始,逐渐增加固体食物量,最后为正常饮食。同时,提醒患者及照顾者对进食的安全意识,教导照顾者如病患家属及护士帮助患者进食的方法。③低频电刺激治疗。电刺激参数设置分为,矩形对称双相归零直流电,波宽300 ms,频率80 Hz,电流0~25 mA,常调至运动阈以上,治疗时间持续20~60 min,并搭配主动运动。
2.2 对照组
采用单纯康复训练,操作方法同治疗组。
两组患者均每日治疗1次,每星期治疗6次,共治疗8星期(48次)。
3 治疗效果
3.1 观察指标
采用洼田吞咽功能评定表[6]、日常生活活动能力评定[7],即采用改良Barthel指数(modified Barthel index,MBI)对两组患者治疗前及治疗4星期、8星期进行评分,均由主治医师级别的康复专业医师评定。
3.2 疗效标准
参照洼田吞咽功能评定量表进行疗效评定。
显效:吞咽障碍缓解2级或接近正常。
有效:吞咽障碍明显改善,吞咽分级提高1级。
无效:治疗前后无变化。
3.3 统计学方法
采用SPSS17.0软件进行统计分析。计量资料采用t检验和方差分析;计数资料采用卡方检验。以P<0.05表示差异具有统计学意义。
3.4 治疗结果
3.4.1 两组患者临床疗效比较
由表2可见,治疗组总有效率为95.3%,对照组为71.4%,两组比较差异具有统计学意义(P<0.01),提示治疗组总有效率优于对照组。

表2 两组患者临床疗效比较 [n(%)]
3.4.2 两组治疗前后MBI评分比较
由表3可见,两组治疗4星期后、8星期后MBI评分与同组治疗前比较,差异均有统计学意义(P<0.01)。治疗组治疗8星期后MBI评分与对照组比较,差异具有统计学意义(P<0.05)。
表3 两组治疗前后MBI评分比较 (±s,分)
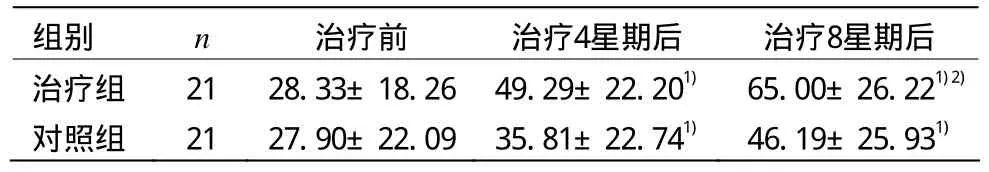
表3 两组治疗前后MBI评分比较 (±s,分)
注:与同组治疗前比较1)P<0.01;与对照组比较2)P<0.05
组别 n 治疗前 治疗4星期后 治疗8星期后治疗组 21 28.33±18.26 49.29±22.201) 65.00±26.221)2)对照组 21 27.90±22.09 35.81±22.741) 46.19±25.931)
4 讨论
吞咽障碍是指由包括脑卒中在内的许多病况导致患者不能安全有效地将食物送到食管内完成吞咽过程的表现。吞咽障碍是脑卒中后常见合并症,且后果严重。有报道约6%的卒中患者在发病后1年内死于吸入性肺炎[8],而误吸的卒中患者吸入性肺炎的发生率是无误吸患者的6.5倍[9]。这导致患者死亡率明显增高,影响患者独立生活自理的能力。由于卒中急性期吞咽困难患者常可自愈,但仍有少数患者导致持久性残疾或残障,因而仍需要及时和有效的治疗,为此我们选择病程在25 d以上的患者,避免了急性期因自愈而对疗效评价的影响。
针刺疗法能疏通经络、行气活血。已有研究表明[10-11],针刺风池、翳明、供血等穴能加强局部脑微循环,针刺风池穴具有扩张椎-基底动脉的作用,增加脑的血流量,促进建立侧支循环。由于吞咽障碍是脑卒中所致,通过改善病变脑组织的缺氧供应,能从根本上改善吞咽障碍。针刺治呛、吞咽、发音、外廉泉等咽喉诸肌群,直接刺激舌咽、迷走、舌下神经,使兴奋传入上运动神经元,直接通过感觉纤维恢复这些腧穴所在神经的运动神经纤维功能,因而可以直接调整颏舌肌的伸曲、会厌及咽缩肌及环咽括约肌,建立和恢复吞咽反射的皮质控制功能,从而恢复舌咽部的随意运动[12-13]。同时,咽后壁点刺是局部刺激,也是为促使其咽反射的建立。在单纯针刺的同时,本研究采用与电针结合,电针能提高超氧化物歧化酶的活性,使肌体有效地清除自由基,减轻脑组织的损害,促进神经递质传导功能恢复,修复损伤脑组织,同时电针还具有电刺激的作用[14-15]。
随着现代医学模式的转变,康复训练越来越注重个体功能的改善及对康复疗效的影响。通过基础训练和摄食训练,可以提高神经系统的兴奋性或抑制异常的反射,使与吞咽有关的肌肉运动协调性功能加强,可防止咽下肌群发生废用性肌肉萎缩,加强舌肌、咀嚼肌的按摩及运动,强化肌肉的协调性,提高吞咽反射的灵活性[16]。
[1] Barer DH. The natural history and functional consequences of dysphagia after hemisphere storke[J]. J Neurol Neurosurg Psychiatry, 1989,52(2):236-241.
[2] 全国第四届脑血管病学术会议.各类脑血管疾病诊断要点[J].中医实用内科杂志,1997,17(5):312.
[3] 国家中医药管理局脑病急症科研组.中风病辨证诊断标准(试行)[J].北京中医药大学学报,1994,17(3):64-66.
[4] 陈立典,陶静.应用针刺配合冰刺激治疗急性脑卒中后吞咽障碍的疗效观察[J].中国康复医学杂志,2005,20(11):849.
[5] 中华医学会神经病学分会.中国缺血性脑卒中和短暂性脑缺血发作二级预防指南(2010)[J].中国临床医生,2011,39(11):868-874.
[6] 张倩,王拥军,崔韬.脑卒中后吞咽困难9个评价量表的信度及效度研究[J].中国临床康复,2004,8(7):1201-1203.
[7] 夏文广.脑卒中后吞咽障碍的评价及康复治疗[D].2011.
[8] Ding R, Logemann JA. Pneumonia in stroke patients: a retrospective study[J]. Dysphagia, 2000,15(2):51-57.
[9] Perlman AL, Booth BM, Grayhack JP. Videofluoroscopic predictors of aspiration in patients with oropharyngeal dysphagia[J]. Dysphagia,1994,9(2):90-95.
[10] 高维滨,刘勇,倪金霞,等.项针治疗假性延髓麻痹的临床疗效再评价[J].针灸临床杂志,2006,22(9):8-10.
[11] Liu DD, Tong X, Kou JY,et al. Influence of acupuncture on remodeling of swallowing functions for patients with pseudobulbar palsy after cerebral infarction[J]. J Acupunct Tuina Sci, 2012,10(1):44-48.
[12] 高维滨,高金立,王鹏,等.项针治疗假性延髓麻痹的临床研究[J].上海针灸杂志,2000,19(6):14-15.
[13] Wang SZ. Observations on the efficacy of combined acupuncture and medicine in treating 50 cases of pseudobulbar paralysis[J]. J Acupunct Tuina Sci, 2006, 4(3):150-152.
[14] 张盘德,姚红,周惠嫦,等.针灸与吞咽训练治疗脑卒中后吞咽障碍的研究[J].中国康复医学杂志,2007,22(11):989-993.
[15] 李子勇,刘志良,邓聪.颈夹脊配合头针对卒中后假性球麻痹吞咽障碍的影响[J].上海针灸杂志,2011,30(12):826-827.
[16] 张为民,郑鹏,张为奇,等.针刺联用康复训练治疗中风后吞咽障碍的规范化研究[J].世界中西医结合杂志,2007,2(11):659-661.
