导管内溶栓联合局部抗凝治疗急性下肢深静脉血栓
2013-12-10岳天华肖艳华
岳天华 袁 鹏 肖艳华 黄 健 赵 辉
下肢深静脉血栓是临床常见病、高发病,保守治疗及外科取栓术效果一般且安全性较差[1,2]。随着血管腔内介入技术的发展,导管内溶栓的疗效与安全性得到提高[3]。本研究比较导管内溶栓联合局部抗凝与同期联合全身抗凝治疗急性下肢深静脉血栓患者的疗效,为临床治疗下肢深静脉血栓提供有效方法。
1 资料与方法
1.1 研究对象 2009-05~2012-01南通大学附属建湖医院与南通大学附属医院介入科共收治单侧急性下肢深静脉血栓患者32例,病程均小于7 d。根据患者肝素使用方法不同分为A、B两组。其中17例采用导管内溶栓联合局部抗凝治疗(A组),男10例,女7例;年龄28~74岁,平均(51.09±12.54)岁;病程6 h~7 d;左侧14例,右侧3例;中央型8例,混合型9例,2例累及下腔静脉。15例采用导管内溶栓联合全身抗凝治疗(B组),其中男8例,女7例;年龄28~74岁,平均(51.91±13.76)岁;病程6 h~7 d;左侧13例,右侧2例;中央型5例,混合型10例。血栓形成原因包括外伤、术后、肿瘤等;临床表现为患肢肿胀、疼痛、行走困难等下肢深静脉栓塞症状;均通过下肢静脉造影证实,造影呈现双轨征,并见血栓游离;排除标准:消化道出血、凝血功能障碍等相关抗凝溶栓禁忌证。
1.2 仪器与方法
1.2.1 下腔静脉滤器植入术 采用改良Seldinger法穿刺健侧股静脉,置入导管鞘,行下腔静脉造影,观察下腔静脉是否通畅、有无血栓。若下腔静脉无血栓,直接置入下腔静脉滤器;若存在血栓,改由经右颈静脉途径置入下腔静脉滤器。所有患者均置入可回收的Cordis或Aegisy下腔静脉滤器,通常将下腔静脉滤器置于肾静脉开口下方0.5~1.0 cm处;若下腔静脉血栓延伸至肾静脉开口处,则相应地上移下腔静脉滤器植入位置。根据治疗效果和患者的经济承受能力决定治疗结束后是否取出下腔静脉滤器。
1.2.2 穿刺、置管方法 根据血栓类型的不同选择不同穿刺入路。9例经右侧颈静脉穿刺,20例经患肢腘静脉穿刺,3例经患肢小隐静脉切开穿刺,分别置入导管鞘,引入Unifuse溶栓导管。
1.2.3 治疗方法 所有患者均经溶栓导管滴注尿激酶,剂量为20万~80万U,2次/d,每2天行1次下肢深静脉造影,观察溶栓效果,调整溶栓导管位置,确保溶栓段埋于血栓中。A组每天经溶栓导管滴注普通肝素8000~10 000 U,24 h维持,B组皮下注射低分子肝素钙5000 U,12 h静脉注射1次。
治疗过程中,动态监测凝血功能,确保凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、国际标准化比值(INR)延长至正常值的1.5~2.0倍。治疗结束后,对血栓残留、Cockett综合征等原因所致的血管狭窄行球囊(8~10 mm)扩张术,两组均未置入血管支架。
1.2.4 停药标准 ①患肢症状、体征完全消失,静脉造影提示血管完全再通;②连续治疗3~4 d后,患肢症状、体征无明显变化,静脉造影提示血管堵塞;③治疗过程中出现消化道出血、颅内血肿及严重凝血功能障碍等并发症。
1.3 疗效观察 观察治疗前后健侧与患侧肢体周径差,并行患肢静脉造影。静脉通畅度参考Porter等[4]提出的标准:完全通畅0分,部分通畅1分,不通畅2分。方法如下:累加每段静脉(髂总静脉、髂外静脉、股总静脉、股浅静脉上段)通畅度评分,静脉通畅度=(治疗前通畅度评分-治疗后通畅度评分)/治疗前通畅度评分×100%。
1.4 统计学方法 采用SPSS 13.0软件,两组计量资料比较采用成组t检验,计数资料比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 下肢深静脉血栓患者患肢肿胀消退情况 32例患者治疗后症状均得到明显改善,治疗后患者健侧及患侧大腿、小腿周径差均明显减小,与治疗前比较差异有统计学意义(t=13.96、12.83, P<0.05),见表 1。

表1 治疗前后下肢深静脉血栓患者健、患侧肢体周径差(n=32, cm)
2.2 两组患者静脉通畅情况 A组治疗5 d后静脉通畅情况较治疗前明显改善(图1),静脉通畅度为(68.59±19.31)%;B组治疗5 d后静脉通畅度为(46.25±27.56)%,6例静脉通畅度较治疗前无明显变化,其中4例改用普通肝素维持,7 d后复查通畅情况明显改善(图2),2例采用血管成形术扩张静脉狭窄段,再次皮下注射低分子肝素,7 d后复查狭窄段通畅情况较差,部分侧支血管建立,取出溶栓导
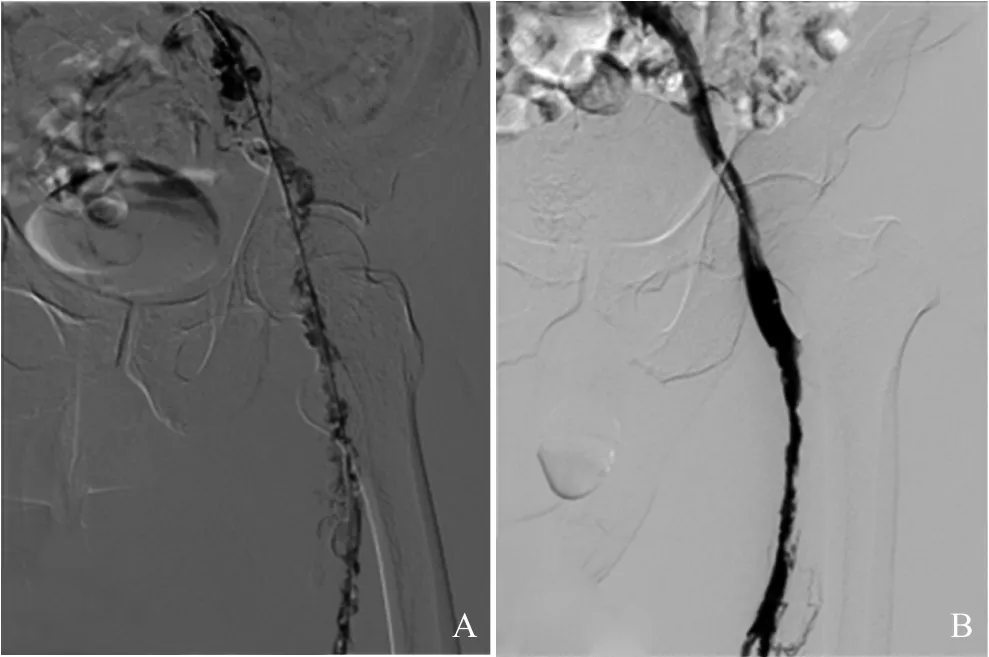
图1 导管内溶栓联合局部抗凝。A.置管造影显示下肢深静脉血栓形成;B.治疗5 d后复查显示血管明显通畅
3 讨论
下肢深静脉血栓是指血液在下肢深静脉内不正常凝积,引起下肢静脉堵塞、血液回流障碍的血管疾病,根据血栓发生在下肢深静脉位置不同分为周围型、中央型及混合型[5]。肺动脉栓塞是下肢深静脉血栓最危险的并发症,肺动脉栓塞达80%以上常导致死亡[6]。急性下肢深静脉血栓如治疗不及时、不彻底,患肢持续肿胀影响动脉功能,则会出现股白肿、股青肿;若血管内膜及静脉瓣膜损伤,则会出现反复肿胀、色素沉着、溃疡等血栓后综合征表现。血栓形成后2~3 d开始机化,10~12 d后完成机化[7],因此,下肢深静脉血栓早期诊断、治疗非常重要。
自Semba等[8]首次应用导管接触性溶栓技术治疗急性髂股静脉血栓以来,经过不断发展,导管内溶栓已成为治疗下肢深静脉血栓的首选方法。导管内溶栓即是将溶栓导管直接插至血栓中,经溶栓导管滴注尿激酶,使尿激酶直接与血栓接触,增加尿激酶与血栓的接触面积,延长尿激酶与血栓的作用时间,提高局部尿激酶的浓度,减少尿激酶的全身代谢,并减少出血等并发症,可以较好地溶解血栓,恢复血管再通,降低患肢远段静脉压力,减轻肌肉泵功能损害,保护静脉瓣膜,降低血栓后综合征的发生率。
常用的穿刺置管溶栓途径有经右侧颈静脉、经健侧股静脉、经患侧腘静脉、经患侧小隐静脉、经患侧大隐静脉。通管。治疗后5 d两组静脉通畅度差异有统计学意义(t=2.68,P<0.05)。
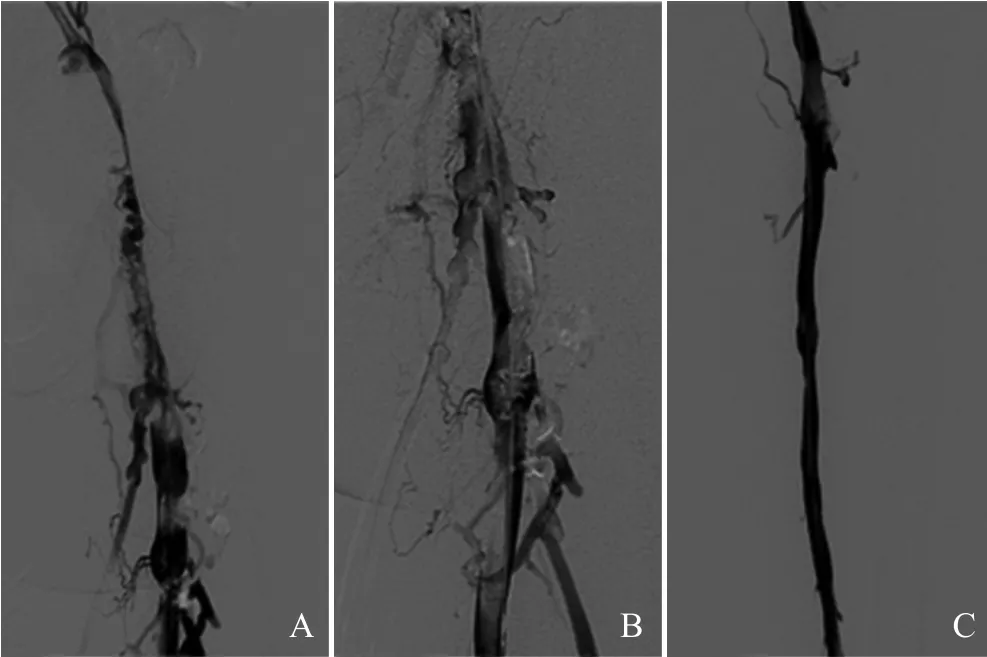
图2 导管内溶栓联合全身抗凝。A.置管造影显示下肢深静脉血栓形成;B.治疗5 d后血栓清除较前变化不大;C.改用普通肝素维持,7 d后复查显示血管明显通畅
2.3 随访 治疗后患者均穿抗血栓袜,口服华法林并监测凝血常规,INR控制在2.0~2.5。所有患者随访半年,B组有2例复发,再次溶栓治疗;A组无一例复发。所有患者均未出现下腔静脉滤器移位断裂、下腔静脉堵塞、穿孔等相关并发症,部分患者出现不同程度的暮重晨轻现象。常根据血栓类型等因素选择合适的入路[9]。本研究分别采用经右颈静脉、经患侧腘静脉及经患侧小隐静脉3种途径。经右颈静脉穿刺是一种逆流途径,颈静脉压力小,经颈静脉穿刺出血量少,相对于经腘静脉途径存在下肢活动受限,稍有弯曲穿刺处即可渗血,较长时间溶栓的缺点,经右颈静脉途径患者无体位限制,可以自由下床活动,并可延长溶栓时间[10]。下腔静脉血栓时经右颈静脉穿刺是唯一途径。本研究中2例造影发现血栓累及下腔静脉,均经右颈静脉途径置管。经右颈静脉途径路程较长,通过下腔静脉滤器时可能使其移位;受导管长度的限制,经右颈静脉途径导管只能到达髂股静脉,并且静脉血流是回心血流,经右颈静脉置管有利于近心段主干及侧支开放,对于腘静脉及小腿深静脉血栓效果差。经患侧腘静脉穿刺入路是临床常用途径,该方法为顺流性插管,不易损伤静脉瓣膜,但是对于腘静脉存在血栓及造影时腘静脉未显示的患者穿刺困难;对于混合型下肢深静脉血栓远侧小腿深静脉血栓溶栓效果也较差。黄晓钟等[11]报道一组37例混合型下肢深静脉血栓患者经小隐静脉置管溶栓取得成功。小隐静脉位置较固定,切口后直视下穿刺,减少因反复穿刺带来的损伤。由小隐静脉置管降低置管平面,增加溶栓范围,并且经小隐静脉置管为顺行性插管溶栓,可以减少机械性损伤,较好地保护静脉瓣膜。本研究中3例混合型下肢深静脉血栓采用经小隐静脉途径。
血液高凝状态是血栓形成的重要因素之一,血栓形成是血液高凝状态的持续和发展,溶栓药物的作用主要是溶解已形成的血栓,对于血液高凝状态作用有限[12]。抗凝治疗本身不溶解血栓,但可以抑制血栓进一步蔓延并刺激体内纤溶系统,增加溶栓治疗的效果。对于出院患者的抗凝治疗,有助于抑制血栓复发。因此导管内溶栓的同时也使用抗凝药物。常用的抗凝药物有普通肝素、低分子肝素等。普通肝素主要通过放大抗凝血酶Ⅲ的活性,达到抑制凝血酶的作用,实现抑制血栓形成的目的。普通肝素常用剂量为4000~10 000 U,皮下注射或静脉给药均可,静脉给药后立即起效,半衰期为2.0~3.0 h。低分子肝素的作用原理与普通肝素相似,但其抗凝作用比普通肝素强,对血小板聚集的影响较低,出血等的并发症也较少[13],常用剂量为每12小时皮下注射5000 U。鉴于低分子肝素的抗凝作用更强、并发症少,在临床上经常使用。本研究分别采用低分子肝素皮下注射和导管内滴注普通肝素维持两种方法,但采用普通肝素维持病例的患肢静脉通畅度优于低分子肝素皮下注射,可能与低分子肝素虽然抗凝效果好、不良反应相对较小,但高凝状态患者常规使用后,不能有效地抑制血栓形成有关。普通肝素虽然存在半衰期短、抗凝效果相对欠佳、不良反应较大等不足,但是经溶栓导管滴注维持后,大部分普通肝素局限在血栓部位持续抗凝,局部浓度高,可以有效地抑制血栓进一步蔓延,减少全身不良反应,并且少部分普通肝素进入体循环后起到全身抗凝的作用。同时相对于低分子肝素价格昂贵,普通肝素更为经济、有效,适合于基层医院应用。
导管内溶栓是治疗下肢深静脉血栓的重要手段,联合溶栓导管内滴注普通肝素维持有利于进一步溶解血栓、恢复血管再通、保护静脉瓣、减少血栓复发。
[1] Comerota AJ, Throm RC, Mathias SD, et al. Catheter-directed thrombolysis for iliofemoral deep venous thrombosis improves health-related quality of life. J Vasc Surg, 2000, 32(1): 130-137.
[2] Rhodes JM, Cho JS, Gloviczki P, et al. Thrombolysis for experimental deep venous thrombosis maintains valvular competence and vasoreactivity. J Vasc Surg, 2000, 31(6): 1193-1205.
[3] Baldwin ZK, Comerota AJ, Schwartz LB. Catheter-directed thrombolysis for deep venous thrombosis. Vas Endovascular Surg,2004, 38(1): 1-9.
[4] Porter JM, Moneta GL. Reporting standards in venous disease: an update. International Consensus Committee on Chronic Venous Disease. J Vasc Surg, 1995, 21(4): 635-645.
[5] 张希全, 王义平, 潘晶晶, 等. 急性下肢深静脉血栓形成解剖分布对机械性血栓碎吸疗效的影响. 中国医学影像学杂志, 2013,21(2): 95-100, 104.
[6] 张文英, 李文静, 姚红, 等. 下腔静脉滤器在下肢深静脉血栓形成治疗中的应用. 中国医学影像学杂志, 2012, 20(3): 239-240.
[7] 屈文华, 谢春明. 介入治疗下肢深静脉血栓临床研究. 当代医学, 2010, 16(11): 128-130.
[8] Semba CP, Dake MD. Iliofemoral deep venous thrombosis:aggressive therapy with catheter-directed thrombolysis. Radiology,1994, 191(2): 487-494.
[9] 武贝, 顾建平. 深静脉血栓经导管接触性溶栓的现状与进展.中国临床研究, 2010, 23(8): 649-652.
[10] 钱结胜, 李征然, 姜在波, 等. 经颈静脉导管血管内溶栓联合足背静脉溶栓治疗下肢深静脉血栓. 介入放射学杂志, 2009,18(4): 266-269.
[11] 黄晓钟, 梁卫, 张纪蔚. 经小隐静脉插管导管溶栓治疗下肢深静脉血栓形成. 中华普通外科杂志, 2008, 23(3): 183-185.
[12] 朱康顺, 单鸿, 李征然, 等. 下肢深静脉血栓局部溶栓的疗效与影响因素. 介入放射学杂志, 2001, 10(5): 264-267.
[13] de Bruijn SF, Stam J. Randomized, placebo-controlled trial of anticoagulant treatment with low-molecular-weight heparin for cerebral sinus thrombosis. Stroke, 1999, 30(3): 484-488.
