16层螺旋CT薄层及后处理影像显示肺叶间裂
2013-12-10薛贞龙XUEZhenlong
薛贞龙 XUE Zhenlong
李一鸣 LI Yiming
李 澄 LI Cheng
成维艳 CHENG Weiyan
叶间裂是肺部分叶的重要解剖标志,对于评价肺癌的侵犯及预后有重要意义[1]。在常规CT(层厚8 mm或10 mm)上,由于相邻肺实质的部分容积效应,叶间裂表现为低密度带。薄层扫描(1.5 mm或2 mm)通常可以直接显示斜裂为线样或带状高密度影或不透明影。然而,当病变影响肺结构或毗邻的肺血管和支气管树发生改变时,叶间裂显示较为困难。目前,多层螺旋CT可以进行胸部容积扫描,并在工作站行薄层重建和多种后处理方式,有利于提高对叶间裂的显示。本研究拟探讨16层螺旋CT薄层重建及后处理对肺斜裂的显示情况,以帮助肺内病灶的定位诊断及判断病灶与叶间裂的关系。
1 资料与方法
1.1 研究对象 随机选取2010-01~2012-03于扬州市第一人民医院行胸部CT检查未见异常者60例,其中男34例,女26例;年龄8~83岁,平均(45.2±16.7)岁。同时选取经手术病理、支气管镜或临床证实的病变位于叶间裂附近(1 cm以内)的25例患者,其中男14例,女11例;年龄35~74岁,平均(52.6±13.9)岁,其中支气管肺癌13例,肺结核7例,炎性假瘤3例,错构瘤2例。
1.2 仪器与方法 采用GE LightSpeed 16层螺旋CT机,螺距0.938∶1,进床速度18.75 mm/r,旋转时间0.8 s,管电压120 kV,管电流220 mA,扫描范围从肺尖至肺底。深吸气末扫描,一次屏气完成,扫描方向从头侧至足侧。扫描后分别重建为1.25、2.50、3.75 mm层厚连续影像。重建算法为细节算法(Detail)。然后在AD 4.2工作站进行后处理,采用多平面重组(MPR)及表面遮盖显示(SSD)于肺窗下进行观察,窗宽1000 Hu,窗位-600 Hu。
1.3 图像分析 由2名从事影像诊断15年以上的医师采用盲法进行分析,根据CT表现将叶间裂分别定为线样影、带状影和乏血管区[2-4]。线样影表现为线样高密度,边缘锐利,宽度<2 mm;带状影表现为较宽的带状高密度影,边缘欠锐利至稍模糊,宽度>2 mm;乏血管区表现为带状低密度影,区域内缺乏血管纹理影。
1.4 统计学方法 采用SPSS 10.0软件,率的比较采用Pearson χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 不同层厚影像上斜裂显示情况 不同层厚下60例胸部CT检查未见异常者共120侧肺斜裂的CT表现见表1。不同层厚下线样影的显示率差异有统计学意义(χ2=65.904, P<0.001),其中2.50 mm层厚线样影的显示率高于3.75 mm,差异有统计学意义(χ2=24.754,P<0.001);1.25 mm层厚线样影的显示率高于2.50 mm组,差异有统计学意义(χ2=10.228, P<0.01),随着层厚减小,线样影出现的机会增多(图1A、B)。
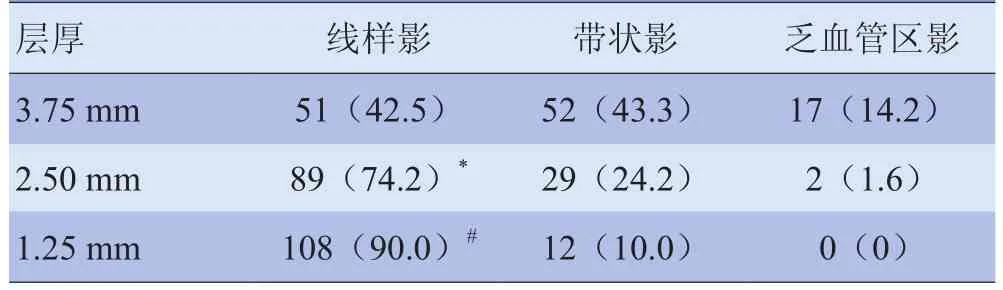
表1 不同层厚下60例胸部CT检查未见异常者120侧肺斜裂的CT表现[侧(%)]

图1 男,43岁,体检患者。A. 3.75 mm层厚,右侧斜裂显示为乏血管区(箭);B.相同层面1.25 mm层厚,右侧斜裂显示为线样影(箭);C. MPR矢状影像清晰地显示左肺下叶副裂(箭)
2.2 水平裂及叶间裂变异的显示情况 在1.25 mm影像上,60例胸部CT检查未见异常者中,44例(73.3%)水平裂表现为宽带状影或环状影,14例(23.3%)表现为线样影,2例(3.3%)水平裂未见显示;21例(35.0%)出现副裂,不完全叶间裂27例(45.0%)。在层厚2.50 mm及3.75 mm影像上,水平裂均显示为片状乏血管区。
2.3 后处理影像对叶间裂的显示情况 1.25 mm连续重建影像均可以用于后处理。MPR不仅可以在标准矢状面与冠状面上显示斜裂和水平裂的走行及相互关系,还可以采用倾斜方向重组,在与叶间裂垂直的方向上进行处理,更好地显示叶间裂。在SSD影像上,可以从肺的表面观察叶间裂的走行。同时,用切割法可以切去左侧或右侧部分肺组织,从侧位或旋转观察叶间裂。在MPR及SSD影像上,斜裂与水平裂均表现为线样影,水平裂可以分为上凸型、平直型及下凹型(图2)。MPR及SSD影像可以清晰地显示副裂的走行及不完全叶间裂(图1C、图3)。对于25例常规CT难以判断病灶与叶间裂关系的病变,MPR及SSD可以清楚地显示病变牵拉、推压及跨越叶间裂(图4、5)。
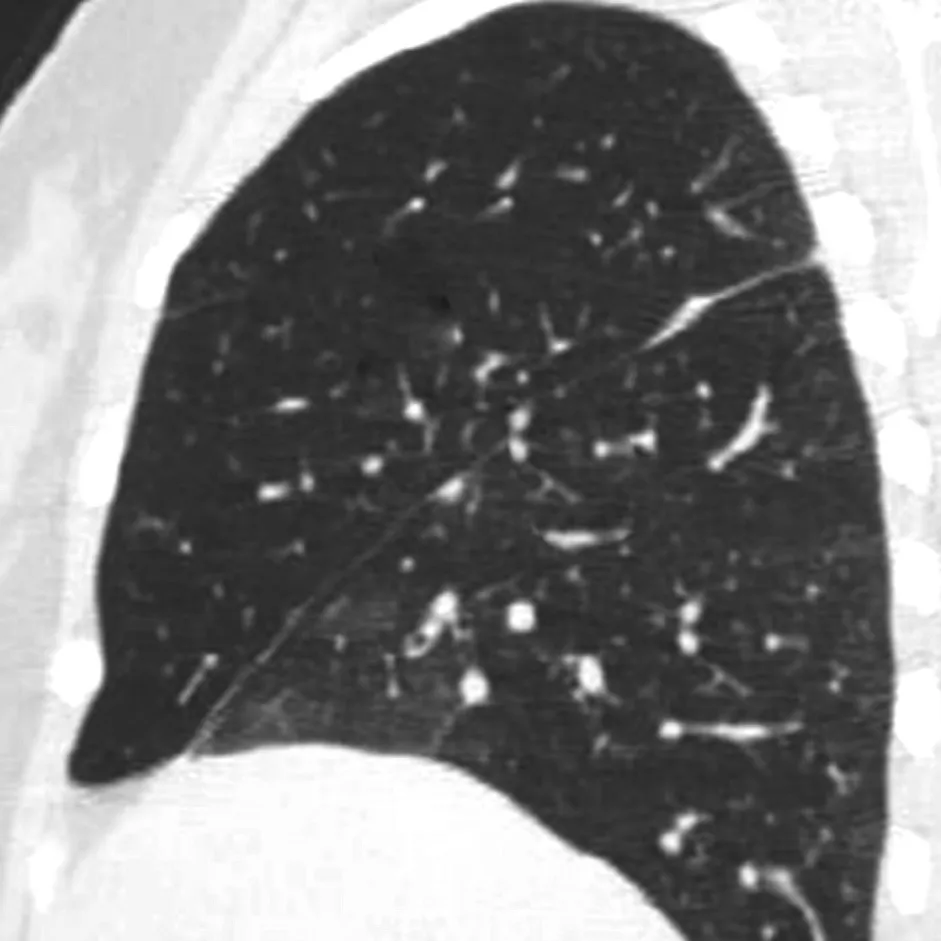
图2 患者女,48岁,肺炎。MPR矢状影像清晰地显示斜裂(箭)和水平裂(箭头)
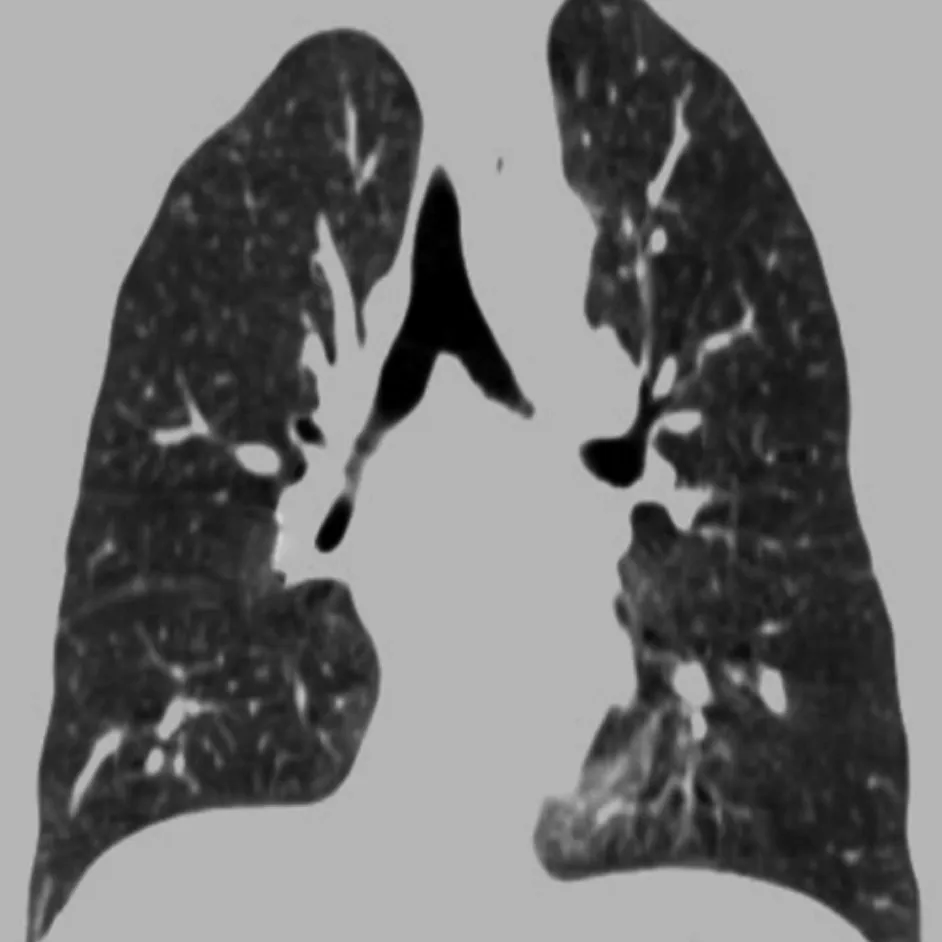
图3 患者男,55岁,肺炎。MPR冠状影像可见右侧不完全水平裂(箭)

图5 患者男,66岁,左肺下叶腺癌。MPR矢状影像可见病变跨越斜裂(箭),累及上叶
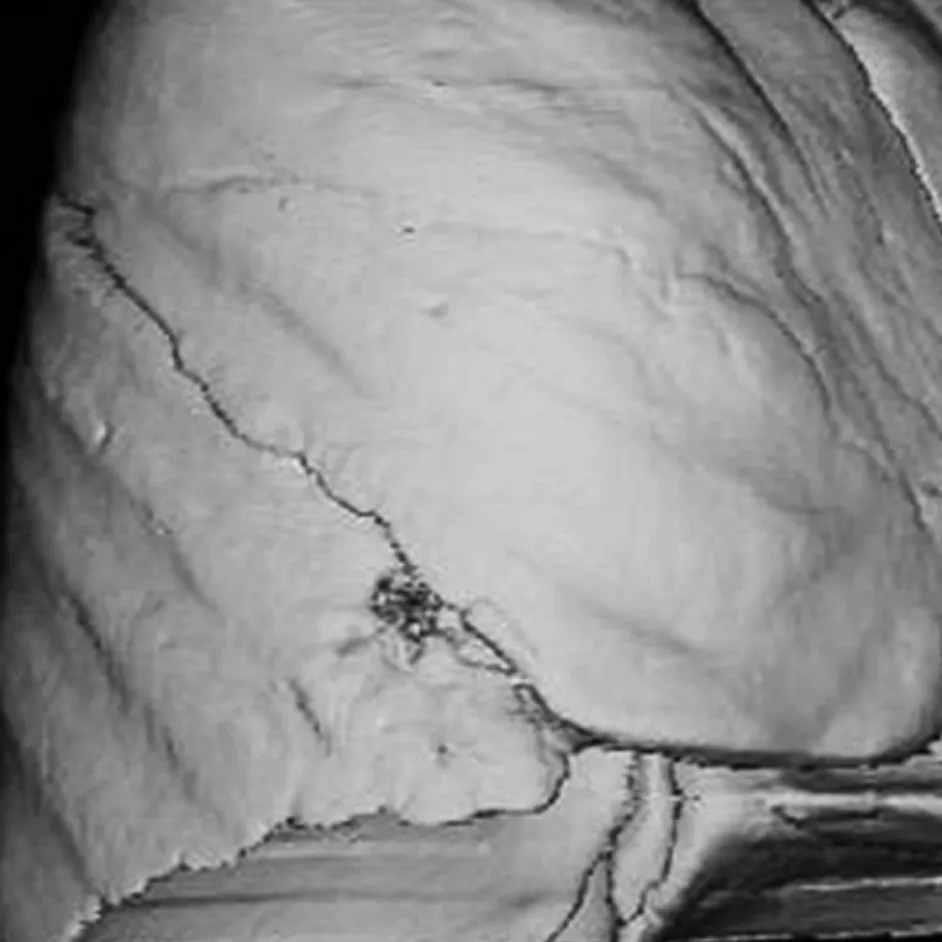
图4 患者男,71岁,右肺下叶腺癌。SSD影像清晰地显示斜裂和水平裂;右肺下叶病变(箭)侵及胸膜,但未跨越斜裂
3 讨论
3.1 16层螺旋CT对斜裂与水平裂的显示 在影像学上清晰地显示肺叶间裂,了解其解剖和正常变异有重要意义[1-3]。CT在肺叶间裂的显示中占有主要地位。常规CT检查中,斜裂常表现为乏血管的透亮带,或称为低衰减带。薄层扫描(1.5 mm或2 mm)通常可以直接显示斜裂为线样或带状不透明影。在高分辨率CT上,斜裂通常表现为锐利的线样影[4,5]。然而,多数研究采用的高分辨率CT扫描为特定数个层面或1 mm层厚、10 mm间隔[6-8],这样既不能进行图像后处理,也容易遗漏病灶。Sakai等[5]根据斜裂与水平面之间的角度设计出头侧25°横断扫描的检查方式,发现以2 mm和5 mm准直倾斜扫描优于2 mm常规扫描,有助于直接观察斜裂。王亚非等[9]采用64层螺旋CT重组进行研究,结果发现肺叶间裂的显示与MPR方位以及重组图像层厚有关;矢状面3 mm重组显示肺叶间裂最好,以3 mm层厚矢状面、冠状面及7 mm层厚横断面图像的联合运用为最佳组合方式。
本研究采用16层螺旋CT,相对于64层螺旋CT应用更加普及,也可以在一次屏气间获得肺部各向同性的容积数据。本研究结果显示,1.25 mm层厚影像对斜裂为线样影的显示率为90.0%(108/120),表现为带状影的显示率为10.0%(12/120)。MPR与SSD结合可以清晰地显示斜裂,并从多角度进行观察。由于右侧斜裂与水平面之间的角度平均为45.5°,左侧约为39.5°,因此,采用倾斜方向MPR可以提高对斜裂的显示率,能很好地观察斜裂。
在常规CT上,由于与扫描方向平行,水平裂表现为圆形或椭圆形乏血管带[5],不易观察。本研究结果表明,在1.25 mm层厚影像上多数水平裂可以表现为高密度带状影,MPR和SSD可以清晰地显示水平裂为线样影;并且可以显示水平裂的形态。
此外,本组采用1.25 mm层厚影像结合MPR与SSD后处理,可以清楚地显示病变与叶间裂的关系,表现为病变牵拉、推压及跨越叶间裂。
3.2 16层螺旋CT对叶间裂变异的显示 Davis等[10]采用SSD重组对副裂进行检查,可以清晰地显示副裂的走行,其中滑动切割法(cutaway)可以更清楚地显示细节。本研究结果表明,在1.25 mm层厚影像上,21例(35.0%)出现副裂,MPR及SSD影像可以清晰地显示副裂走行,与Davis等[10]的研究结果一致。
肺叶间裂常常是不完全的,相邻各叶的肺实质可以通过缺如部分相互融合,这容易导致病变的播散及同侧气体的沟通,也可以影响胸腔积液的分布方式。熟悉不完全叶间裂的表现对于制订肺叶切除手术方案非常重要,因为肺叶融合的部分发生空气瘘的可能性很高[11]。不完全叶间裂往往发生在叶间裂靠近纵隔侧,其不完全程度可以从纵隔侧的缩短至几乎完全缺如。本研究中,在1.25 mm层厚影像上,不完全叶间裂27例(45.0%),但是单纯的横断层面显示会产生一定的误区,应该结合多方向的MPR影像进行观察。
总之,叶间裂是重要的解剖结构,正确认识其正常表现和变异,对于分析疾病的定位和进展有重要意义。多层螺旋CT薄层重建及后处理对肺叶间裂的显示有独特的优势,1.25 mm层厚重建结合MPR与SSD,可以从不同角度对斜裂进行观察,并评价附近病变与叶间裂的关系。
[1] Riquet M, Berna P, Arame A, et al. Lung cancer invading the fi ssure to the adjacent lobe: more a question of spreading mode than a staging problem. Eur J Cardiothorac Surg, 2012, 41(5):1047-1051.
[2] Schieman C, MacGregor JH, Kelly E, et al. Can preoperative computed tomography of the chest predict completeness of the major pulmonary f i ssure at surgery? Can J Surg, 2011, 54(4):252-256.
[3] Ahn MI, Gleeson TG, Chan IH, et al. Perif i ssural nodules seen at CT screening for lung cancer. Radiology, 2010, 254(3): 949-956.
[4] Hayashi K, Aziz A, Ashizawa K, et al. Radiographic and CT appearances of the major f i ssures. Radiographics, 2001, 21(4):861-874.
[5] Sakai O, Takahashi K, Nakashima N, et al. CT visualization of the major pulmonary f i ssures: value of 25 degrees cranially tilted axial scans. Am J Roentgenol, 1993, 161(3): 523-526.
[6] Aziz A, Ashizawa K, Nagaoki K, et al. High resolution CT anatomy of the pulmonary fissures. J Thorac Imaging, 2004,19(3): 186-191.
[7] Ariyürek OM, Gülsün M, Demirkazik FB. Accessory fissures of the lung: evaluation by high-resolution computed tomography. Eur Radiol, 2001, 11(12): 2449-2453.
[8] Ariyürek OM, Karabulut N, Yelgeç NS, et al. Anatomy of the minor fissure: assessment with high-resolution CT and classif i cation. Eur Radiol, 2002, 12(1): 175-180.
[9] 王亚非, 吴树春, 谌业荣, 等. 64层螺旋CT多平面重组显示肺叶间裂. 中华放射学杂志, 2009, 43(8): 817-821.
[10] Davis SD, Yu LS, Hentel KD. Obliquely oriented superior accessory f i ssure of the lower lobe of the lung: CT evaluation of the normal appearance and effect on the distribution of parenchymal and pleural opacities. Radiology, 2000, 216(1):97-106.
[11] Pu J, Fuhrman C, Durick J, et al. Computerized assessment of pulmonary f i ssure integrity using high resolution CT. Med Phys, 2010, 37(9): 4661-4672.
