脐带血干细胞移植治疗非肝炎后肝硬化的临床研究*
2013-11-28杨彦林王树平王丽华刘艳茹付广印韩东亮吴国良杨占辉
杨彦林 王树平 王丽华 刘艳茹 付广印 韩东亮 李 华 吴国良 杨占辉
肝硬化是临床常见的终末期肝病,在我国,肝炎后肝硬化是主要的肝硬化类型。但酒精性肝硬化、药物性肝硬化等非肝炎后肝硬化的病例逐年增多,且药物治疗效果欠佳。本研究对我院采用脐带血干细胞经肝动脉灌注移植治疗的12例非肝炎后肝硬化患者资料进行分析,评价该方法的近期疗效及安全性。
1 资料与方法
1.1 一般资料 收集2010年3月—2011年6月入住我院的非肝炎后肝硬化患者12例。纳入标准:(1)肝硬化失代偿期。(2)肝功能Child分级C级以上或C级患者经药物治疗能耐受手术者。(3)预期生存期1年以上者。排除标准:(1)肝硬化代偿期。(2)肝功能C级虽经治疗仍不能耐受手术者。(3)预期生存期不足 1 年者。(4)伴发肝癌者。(5)其他原因不能耐受手术者。12例患者中男7例,女5例,年龄52~70岁,平均(61.6±4.5)岁;5例为酒精性肝硬化,4例为胆汁淤积性肝硬化,2例为药物性肝硬化,1例为特发性肝硬化 (病因不明)。Child-Pugh分级:A级3例,B级6例,C级3例。临床表现:食欲减退12例,乏力12例,不同程度腹胀及腹水9例。患者均遵循知情同意、自愿的原则,术前签订脐带血干细胞移植同意书,并报院伦理委员会批准备案。
1.2 试剂及仪器 PHILIPSINTEGRISCV数字减影血管造影机,AMS美森全自动生化分析仪,脐带血干细胞10~15 mL由北京天河森蓝医疗设备有限公司提供,细胞计数 (2.0~2.8)×109/mL,细胞成活率>96%。
1.3 方法 所有患者入院后均行基本的内科综合治疗,禁饮酒,停止服用肝损害药物,期间不予输注白蛋白。局麻下改良Sildinger技术穿刺右侧股动脉插管至肝固有动脉,行选择性肝动脉造影排除早期小肝癌,将脐带血干细胞提取液10~15 mL与生理盐水1∶1稀释后经导管以1 mL/min的速度缓慢注入。术毕拔管,穿刺点加压包扎,肢体制动24 h,术后给予促肝细胞生长素140 mg,1次/d,持续2周。
1.4 观测指标 于术前1周、术后1周、1个月、3个月分别测量患者丙氨酸氨基转移酶(ALT)、白蛋白(ALB)、总胆红素(TBIL)及纤维蛋白原(FIB)含量,并观察患者临床症状和体征改善情况。
1.5 统计学方法 使用SPSS 17.0软件进行统计分析,计量数据采用±s表示,比较采用配对t检验,计数资料比较采用Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 手术结果 所有患者均顺利插管至肝固有动脉,常规造影均有不同程度肝脏体积缩小、肝叶比例失调等肝硬化表现,未发现合并小肝癌者,干细胞均顺利注入,术中、术后无明显并发症出现,技术成功率100%。
2.2 临床症状变化情况 患者术后1周纳差、乏力、腹胀、腹水开始有所改善,术后3个月时均较术前明显改善,差异有统计学意义(P<0.05或P<0.01),见表1。术后3个月时复查腹部B超和CT均未见肝脏新生占位病变。
2.3 肝功能变化情况 患者ALT术后1周较术前升高,术后1个月时下降至术前水平,术后3个月时较术前明显降低。ALB术后1周较术前轻度降低,术后1月时升至术前水平,术后3个月时较术前明显升高,但仍低于正常值(35~50 g/L)。TBIL术后1周时均值较术前有所升高,但差异无统计学意义,术后1个月时降至术前水平,术后3个月时较术前明显减低(P<0.05)。血浆FIB术后1周较术前稍有降低,但差异无统计学意义,术后1个月时升至术前水平,术后3个月时较术前明显升高,但仍低于正常值(2~4 g/L),见表2。
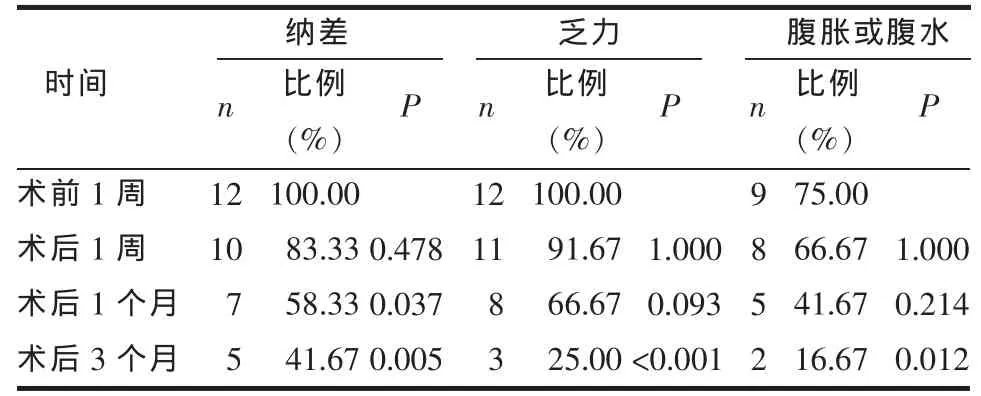
Table 1 Changes of clinical symptoms and signs at different times表1 不同时间临床症状及体征变化情况
Table 2 Changes of liver function at different times表2 不同时间肝功能变化情况 (n=12,±s)
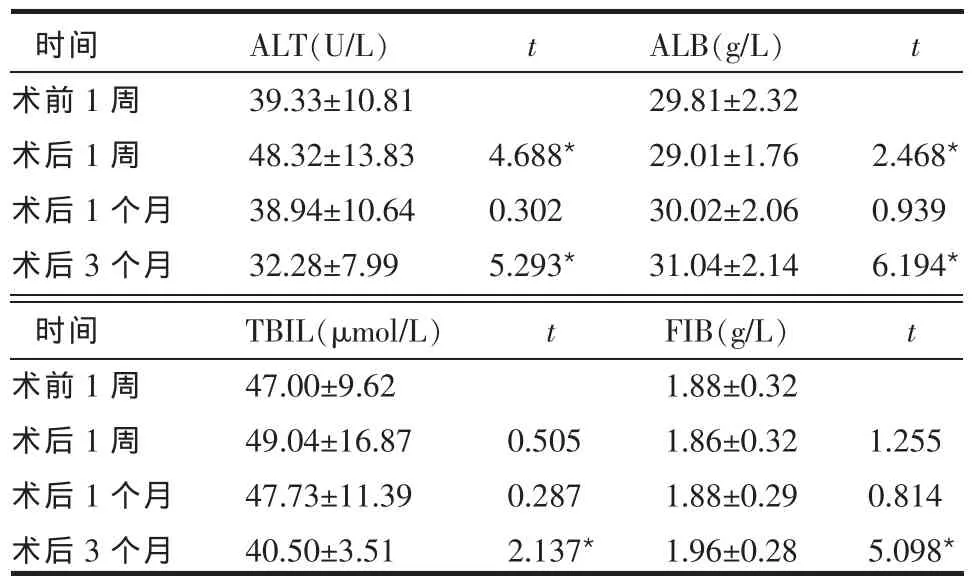
Table 2 Changes of liver function at different times表2 不同时间肝功能变化情况 (n=12,±s)
t:均与术前1周相比,*P<0.05
?
3 讨论
非肝炎后肝硬化主要包括酒精性肝硬化、胆汁淤积性肝硬化、药物性肝硬化、自身免疫性肝硬化及遗传代谢性肝硬化等,其病理变化及临床表现与肝炎后肝硬化相似,目前无特效治疗方法。原位肝移植是治疗终末期肝病的最佳方法,但供体缺乏、昂贵的手术费和长期使用免疫抑制剂等因素限制了其应用。研究显示脐带血干细胞能转化为肝样细胞并表达白蛋白及角蛋白[1],抑制肝脏纤维化的发展,改变细胞微环境并促进受损肝细胞的再生[2]。脐带血干细胞来源于中胚层,具有多向分化潜能,可以跨胚层分化为神经细胞、肌细胞、骨细胞、肝细胞及血管等多种功能细胞[3],脐带血中的干细胞含量远较骨髓丰富且其表面无血型分子及主要组织相容性复合体(major histocompatibility complex,MHC)分子,基本不具有抗原性,临床应用无需配型[4]。动物及人体实验表明,肝脏干细胞移植后受体的肝功能均能得到不同程度的改善[5-6]。
本组患者干细胞移植后1周至1个月纳差、乏力、腹胀、腹水等临床症状开始不同程度改善,术后3月时均较术前明显改善。患者ALT术后1周较术前升高,ALB术后1周较术前降低,考虑与手术应激有关。相关指标术后1个月时恢复至术前水平,术后3个月时较术前明显好转,但ALB及FIB仍低于正常下限。提示干细胞移植后从定植到分化为功能细胞约需1个月的时间,患者肝功能的恢复则可能需要更长时间,与以往报道相似[6-7]。
本组患者均顺利完成手术并出院,无明显并发症。虽然有实验显示肝硬化小鼠干细胞移植后肝肾综合征的发生率明显升高[8],但在本组患者及其他报道中并未有相似发现[9]。所有患者术后3个月均行肝胆B超和CT检查未见占位病变。
干细胞移植治疗肝硬化操作安全可靠,近期效果明确,显示出良好的应用前景,但其具体机制仍不十分明确。干细胞移植的最佳时间、远期疗效、是否需要多次移植以及是否增加罹患肿瘤的风险等问题仍需进一步研究。
[1]Bassiouny AR,Zaky AZ,Abdulmalek SA,etal.Modulation of P-endonuclease1 levels associated with hepatic cirrhosis in rat model treated with human umbilical cord blood mononuclear stem cells[J].Int JClin Exp Pathol,2011,4(7):692-707.
[2]Elkhafif N,El Baz H,Hammam O,etal.CD133(+)human umbilical cord blood stem cells enhance angiogenesis in experimental chronic hepatic fibrosis[J].APMIS,2011,119(1):66-75.
[3]Lee OK,Kuo TK,Chen WM,etal.Isolation of multipotent mesenchymal stem cells from umbilical cord blood[J].Blood,2004,103(5):1669-1675.
[4]周汉超,刘黎,周健,等.骨髓、脐血干细胞中淋巴细胞和单核细胞与CD34、CD38亚型细胞百分比在治疗肝硬化中的比较[J].中华临床医师杂志,2011,5(6):1731-1733.
[5]Lin SZ,Chang YJ,Liu JW,etal.Transplantation of human Wharton's Jelly-derived stem cells alleviates chemically induced liver fibrosis in rats[J].Cell Transplant,2010,19(11):1451-1463.
[6]Khan AA,Parveen N,Mahaboob VS,etal.Management of hyperbilirubinemia in biliary atresia by hepatic progenitor cell transplantation through hepatic artery:a case report[J].Transplant Proc,2008,40(4):1153-1155.
[7]Lin SZ,Chang YJ,Liu JW,etal.Transplantation of human Wharton′s Jelly-derived stem cells alleviates chemically induced liver fibrosis in rats[J].Cell Transplant,2010,19(11):1451-1463.
[8]Alvarez-Mercado AI,García-Mediavilla MV,Sánchez-Campos S,etal.Deleterious effect of human umbilical cord blood mononuclear cell transplantation on thioacetamide-induced chronic liver damage in rats[J].Cell Transplant,2009,18(10):1069-1079.
[9]翁敬飚,韦摇玲,阮海兰,等.人脐带干细胞外周静脉移植治疗酒精性肝硬化的可行性研究 [J].时珍国医国药,2010,21(8):2054-2056.
