改良Ranson评分评估胆源性胰腺炎严重度及预后的价值
2013-11-28陈丽芬周群燕陆国民
陈丽芬 周群燕 陆国民 占 强
胆源性急性胰腺炎易发展为重症急性胰腺炎(severeacute pancreatitis,SAP),病死率也相应增高[1]。因此,准确判断胆源性急性胰腺炎的严重程度,及时对患者进行合理的诊疗,可以更好地改善预后。为了提高对胆源性SAP的诊断能力,1979年Ranson对Ranson评分进行了修改,即为改良Ranson评分。目前国内关于改良Ranson评分预测胆源性SAP价值的报道较少。笔者分析328例胆源性急性胰腺炎患者的病历资料,比较改良Ranson评分、Ranson评分及急性生理和慢性健康状况(acute physiological and chronic health evaluation,APACHE)Ⅱ评分预测胆源性急性胰腺炎严重程度及其判定预后的能力。
1 资料与方法
1.1 一般资料 收集2005年1月—2010年12月在我院住院的胆源性急性胰腺炎患者328例,排除资料不完整、发病3 d后入院和慢性胰腺炎者。其中男181例,女147例,平均年龄(56.92±15.81)岁。所有患者根据病情采用禁食、胃肠减压、抑酸、抑制胰酶分泌、改善微循环、抗感染及补液等治疗,有胆道梗阻者酌情行内镜治疗,必要时采用肠内营养,有并发症的采取相应的处理。
1.2 急性胰腺炎诊断 参照中国急性胰腺炎诊治指南[2],临床表现为急性、持续性腹痛(偶无腹痛);血淀粉酶至少高于正常上限的3倍;影像学提示胰腺有或无形态学改变,排除其他疾病者。若腹部B超、上腹部CT、磁共振成像(MRI)、内镜逆行胰胆管造影术(ERCP)检查发现有胆囊结石或者胆总管结石,或者两者同时存在,除外其他病因者则可诊断为胆源性急性胰腺炎[3]。
1.3 严重度分类 参照亚特兰大标准(1992年)[4]:急性胰腺炎伴有器官衰竭和(或)局部并发症者为SAP。器官衰竭包括休克 (收缩压<90 mm Hg,1 mm Hg=0.133 kPa)、 呼吸衰竭(PaO2≤60 mm Hg)、肾功能衰竭(血清肌酐>177 μmol/L)和消化道大出血(24 h内出血量>500 mL);局部并发症包括胰腺坏死、胰腺脓肿和假性囊肿。其余则为轻症急性胰腺炎(mild acute pancreatitis,MAP)。
1.4 数据评分及分析 分析48 h内的数据进行改良Ranson评分、Ranson评分,24 h内数据进行APACHEⅡ评分。每项指标均选择最异常的数据计算评分,并比较3个评分预测胆源性急性胰腺炎严重程度及其各指标判断预后的准确性。
1.5 统计学方法 采用SPSS 17.0处理数据。正态分布资料用±s,组间比较采用t检验,非正态分布资料用 M(P25,P75)表示,比较采用秩和检验;各评分系统分值数据间的相关性采用Spearman相关;各评分系统对胆源性急性胰腺炎严重程度及其预后的判断能力采用MEDCALC生成受试者工作曲线(ROC),并进行曲线下面积(AUC)的比较分析,同时根据约登指数计算出各评分系统诊断SAP的最佳cut-off值及敏感性、特异性、阳性预测值、阴性预测值。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况分析 本组中SAP 72例 (21.95%),MAP 256例 (78.05%)。2组男女性别构成(35/37 vs 146/110, χ2=1.611)、年龄(59.17±16.00 vs 56.29±15.74,t=1.366)差异无统计学意义(P>0.05)。SAP组中发生器官衰竭24例(33.33%),出现胰腺坏死21例(29.17%),死亡 10例(13.89%)。
2.2 各评分系统间分值数据的分析 SAP组改良Ranson、APACHEⅡ和 Ranson评分值均大于 MAP组 (均 P<0.01), 见表1。改良 Ranson评分与APACHEⅡ评分、Ranson评分值呈正相关(rs分别为0.531、0.835,P<0.05),APACHEⅡ评分与 Ranson评分呈正相关(rs=0.584,P<0.05)。

Table 1 Comparison of biliary Ranson score,APACHE II score and Ranson score between MAP and SAP groups表1 MAP和SAP组各评分值比较[分,M(P25,P75)]
2.3 改良Ranson评分预测SAP的能力 改良Ranson评分预测SAP的ROC曲线的AUC值为0.862(95%CI:0.819~0.897),APACHEⅡ评分和Ranson评分分别为0.778 (95%CI:0.729~0.822) 和 0.812(95%CI:0.766~0.853),见图1,改良 Ranson 评分预测SAP的能力较APACHE II评分及Ranson评分强(Z 分别为2.305 和 2.712,P<0.05),APACHE II评分及Ranson评分预测SAP能力差异无统计学意义(Z=0.944,P>0.05)。根据约登指数计算出改良Ranson评分、APACHEⅡ评分和Ranson评分预测SAP的最佳cut-off值分别为2、8、3,各评分系统预测SAP的敏感性、特异性、阳性预测值、阴性预测值见表2。
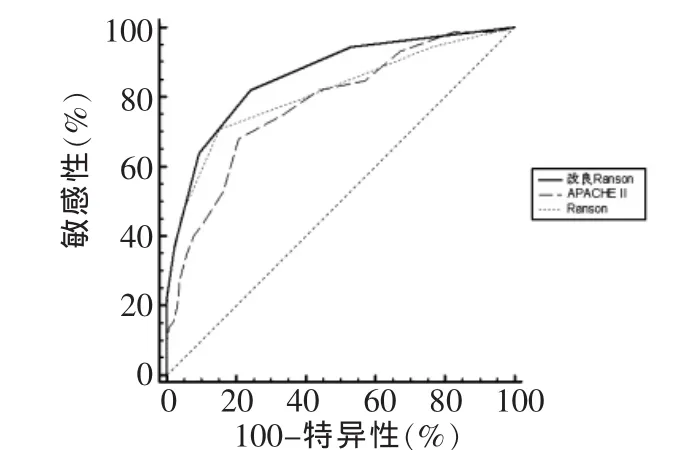
Figure 1 Results of receive operating characteristic curve analysis of SAPpredicted by biliary Ranson score,APACHEⅡscore and Ranson score图1 各评分系统预测SAP的ROC曲线

Table 2 The ability of different scoring systems in predicting SAP表2 各评分系统预测SAP的能力
2.4 各评分系统预测SAP预后的能力
2.4.1 各评分系统预测SAP胰腺坏死发生的比较 SAP患者中,改良Ranson评分预测胰腺坏死的ROC 曲线的 AUC 值为0.751(95%CI:0.635~0.846),APACHEⅡ评分和Ranson评分分别为0.609(95%CI:0.487~0.722)和 0.713(95%CI:0.594~0.813),见图2。改良Ranson评分预测胰腺坏死能力较APACHEⅡ评分强(Z=2.020,P<0.05),其余两两相比差异无统计学意义(Z分别为0.953和1.451,均P>0.05), 见表3。改良 Ranson评分、APACHEⅡ评分和Ranson评分预测SAP胰腺坏死的最佳cut-off值分别为5、13、5。各评分系统预测SAP胰腺坏死的最佳cut-off值、敏感性、特异性、阳性预测值、阴性预测值见表3。
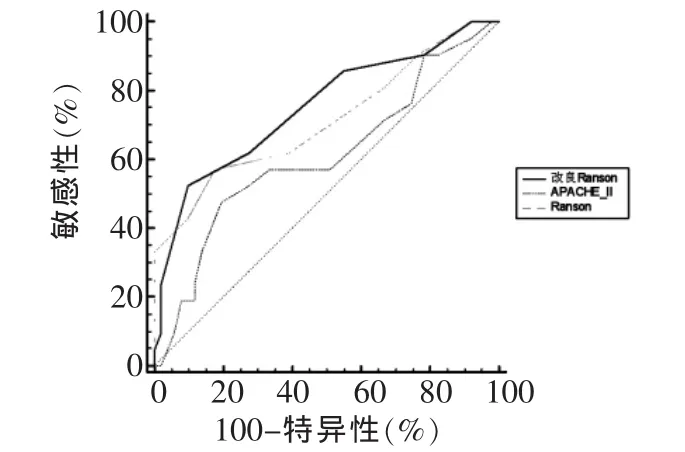
Figure 2 Comparison of receive operating characteristic curve analys is of pancreatic necrosis in SAPpredicted by biliary Ranson,APACHEⅡand Ranson scores图2 各评分系统预测SAP胰腺坏死的ROC曲线
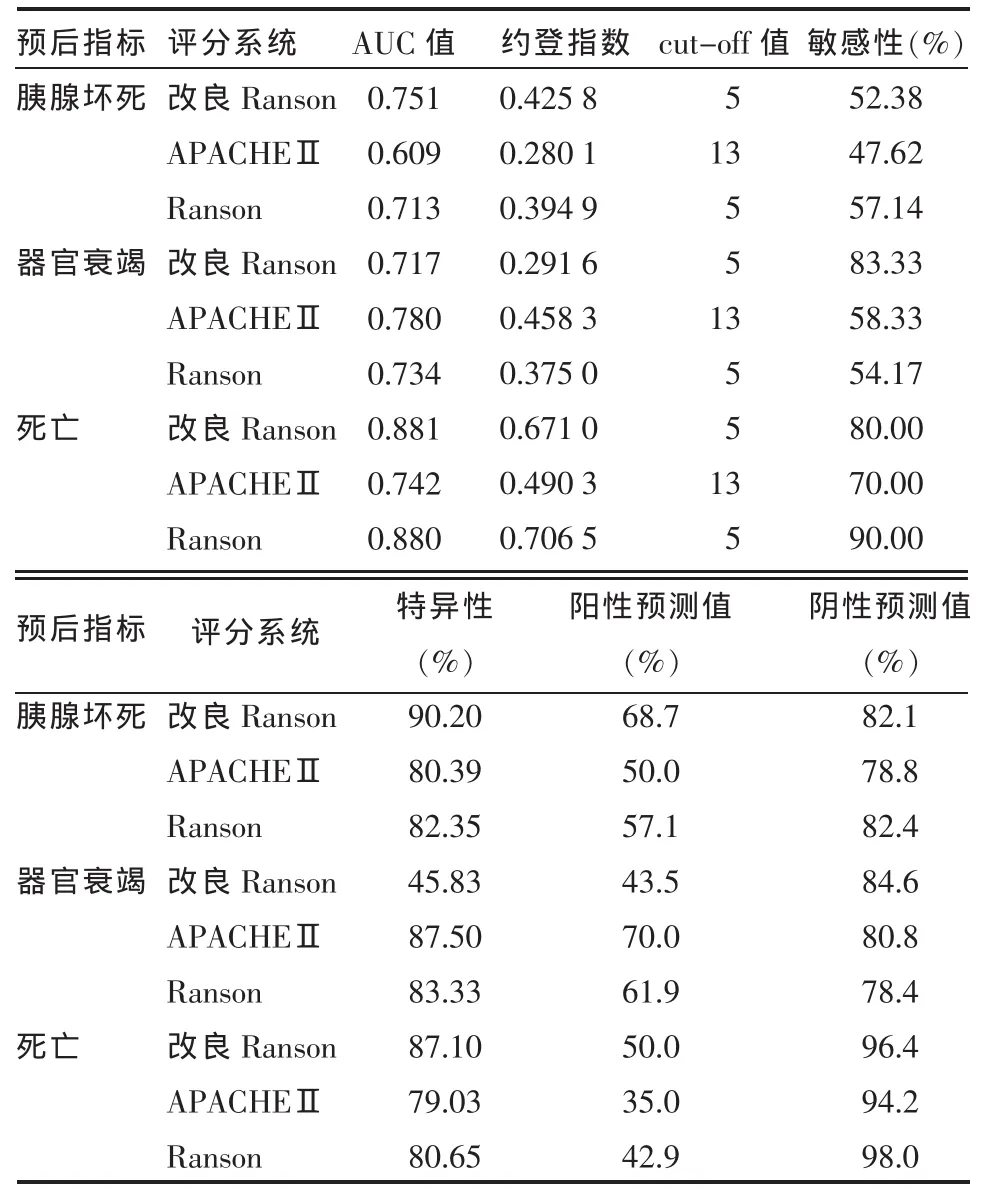
Table 3 Comparison of the ability of different scoring systems in predicting SAP prognoses表3 各评分系统预测SAP各预后指标的能力比较
2.4.2 各评分系统预测SAP器官衰竭发生的比较 SAP患者中,改良Ranson评分预测器官衰竭的ROC 曲线的 AUC 值为0.717(95%CI:0.599~0.817),APACHEⅡ评分和Ranson评分分别为0.780(95%CI:0.666~0.869)和 0.734(95%CI:0.617~0.832),见图3,以上各曲线的AUC通过MEDCALC软件进行比较无差异(Z分别为0.875、0.475和0.680,均P>0.05),见表3。各评分系统预测SAP器官衰竭的最佳cut-off值、敏感性、特异性、阳性预测值、阴性预测值见表3。

Figure 3 Comparison of receive operating characteristic curve analysis of the organ failure in SAPpredicted by biliary Ranson,APACHEⅡand Ranson scores图3 各评分系统预测SAP器官衰竭的ROC曲线
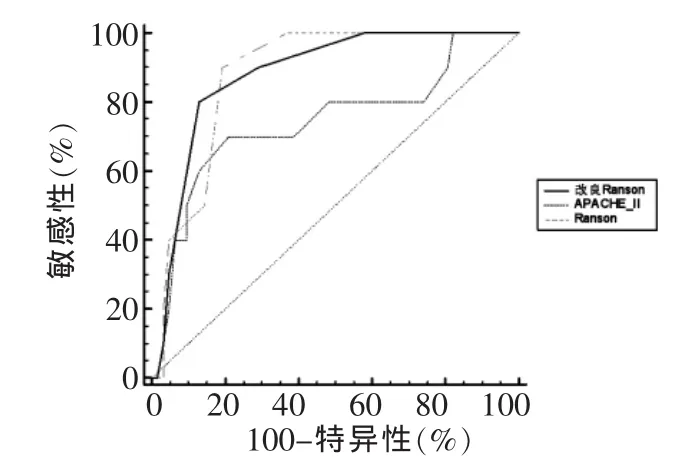
Figure 4 Comparison of receive operating characteristic curve analysis of the mortality in SAPpredicted by biliary Ranson,APACHE II and Ranson scores图4 各评分系统预测SAP死亡发生的ROC曲线
2.4.3 各评分系统预测SAP死亡发生的比较 SAP患者中,改良Ranson评分预测SAP死亡发生的ROC 曲线的 AUC值为0.881 (95%CI:0.783~0.945),APACHEⅡ评 分 和 Ranson评分分别为0.742(95%CI:0.625~0.838)、0.880(95%CI:0.782~0.945),见图4,以上各曲线的AUC通过MEDCALC软件进行比较无显著差异 (Z分别为1.252、0.019、1.537,均P>0.05)。各评分系统预测SAP死亡发生的最佳cut-off值、敏感性、特异性、阳性预测值、阴性预测值见表3。
3 讨论
目前临床上用于急性胰腺炎严重程度评估的标准较多,但是不同标准对不同病因急性胰腺炎的严重程度评估可能存在差异,而准确判断急性胰腺炎的病情影响到其治疗的选择和预后。亚特兰大标准是被大多数学者接受的一个标准,其指标综合评价了急性胰腺炎患者在疾病发生发展过程中的器官特异性(局部)及病理生理学(系统)的改变[5],是反映急性胰腺炎严重程度相对客观的评估标准,且在既往研究中,亚特兰大标准均被作为诊断SAP的标准[5-6],故本研究中采用亚特兰大标准作为诊断SAP的金标准。
Ranson评分是第一个用来预测急性胰腺炎严重程度的评分系统,Ranson评分≥3分提示SAP。Forsmark等[7]认为其预测SAP的敏感性为75%,特异性为77%,阳性预测值为49%,阴性预测值为91%。本研究中,其诊断胆源性重症急性胰腺炎的最佳cut-off值为3,此时其敏感性为70.83%,特异性为84.77%,阳性预测值为56.7%,阴性预测值为91.2%。Ranson评分的评价指标多基于酒精性胰腺炎,对胆源性急性胰腺炎等的评价能力欠佳[8]。
APACHEⅡ评分包括急性生理指标、慢性健康状况、年龄3大指标,是目前临床中应用较为广泛的评分系统。APACHEⅡ评分≥8分提示SAP,其预测SAP的敏感性为97%,特异性为100%[9]。在本研究中,其诊断胆源性重症急性胰腺炎的最佳cut-off值为8,其敏感性为68.06%、特异性为79.30%。APACHEⅡ评分在入院24 h即可被用于SAP的评估,且不受治疗因素的影响,可以动态观察,但其是在预测重症监护病房患者严重程度的基础上发展而成的,对于急性胰腺炎患者的一些数据可能没有特异性,且其参数数据比较复杂,计算繁琐[10],很难记忆。
改良Ranson评分是1979年Ranson在Ranson评分的基础上取消动脉氧分压,并对个别参数的临界值进行调整而成的,它提高了Ranson评分对胆源性急性胰腺炎严重程度判断的准确性。Kasimu等[11]对58例胆源性急性胰腺炎患者进行分析,改良Ranson评分≥3时提示为SAP,其敏感性为96.4%,特异性为96.7%。本研究中改良Ranson评分诊断胆源性重症急性胰腺炎的最佳cut-off值为2,此时其敏感性为81.94%、特异性为75.78%、阳性预测值为48.8%、阴性预测值为93.7%。敏感性和特异性较Kasimu等的研究低,可能和两研究样本量的大小和SAP与MAP构成比存在差异等有关。
本研究中改良Ranson评分预测胆源性急性胰腺炎严重程度的ROC曲线下面积显著大于Ranson评分及APACHE II评分,说明它对胆源性急性胰腺炎严重程度的诊断能力较高,且其参数相对较少,计算相对较为简便。在SAP患者中,改良Ranson评分预测器官衰竭及死亡的能力和Ranson评分没有显著差异,但预测胰腺坏死能力较APACHE II评分强,对于改良Ranson评分预测胆源性急性胰腺炎预后的能力可能需要进一步深入研究。
[1]Forsmark CE.The clinical problem of biliary acute necrotizing pancreatitis:epidemiology,pathophysiology,and diagnosis of biliary necrotizing pancreatitis[J].JGastrointest Surg,2001,5:235-239.
[2]中华医学会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案)[J].现代消化及介入诊疗,2007,12(3):206-208.
[3]急性胰腺炎协助组.中国6223例急性胰腺炎病因及病死率分析[J].中华胰腺病杂志,2006,6(6):321-325.
[4]Bradley EL 3rd.A clinically based classification system for acute pancreatitis.Summary of the International Symposium on Acute Pancreatitis,Atlanta,Ga,September 11 through 13,1992[J].Arch Surg,1993,128(5):586-590.
[5]Stimac D,Mileti D,Radi M,etal.The role of nonenhanced magnetic resonance imaging in the early assessment of acute pancreatitis[J].Am JGastroenterol,2007,102(5):997-1004.
[6]刘岩,路筝,李兆申,等.APACHE II、Ranson和CT评分系统对重症急性胰腺炎预后评价的比较[J].胰腺病学,2006,6(4):196-200.
[7]Forsmark CE,Baillie J,AGA Institute Clinical Practice and Economics Committee,etal.AGA Institute technical review on acute pancreatitis[J].Gastroenterology,2007,132(5):2022-2044.
[8]袁耀宗.胰腺病学新进展与新科技[M].上海:上海科技文献出版社,2001:114.
[9]Dambrauskas Z,Gulbinas A,Pundzius J,etal.Value of the different prognostic systems and biological markers for predicting severity and progression of acute pancreatitis [J].Scand J Gastroenterol,2010,45(7/8):959-970.
[10]Yeung YP,Lam BY,Yip AW.APACHE system is better than Ranson system in the prediction of severity of acute pancreatitis[J].Hepatobiliary Pancreat Dis Int,2006,5(2):294-299.
[11]Kasimu H,Jakai T,Qilong C,etal.A brief evaluation for preestimating the severity of gallstone pancreatitis[J].JOP,2009,10(2):147-151.
