急性淋巴细胞白血病乳腺浸润的CT表现及文献回顾
2013-11-08霍天龙康钰杜湘珂
霍天龙 康钰 杜湘珂
北京大学人民医院放射科,北京 100044
淋巴造血系统恶性肿瘤侵犯乳腺很少见。在为数不多的病例报道中,淋巴瘤更多见,白血病相对少见,多发性骨髓瘤则更罕见[1]。淋巴瘤和白血病约占乳腺所有肿瘤的0.25%[2]。所有类型的白血病均可累及乳腺,其中大部分为粒细胞白血病,急性淋巴细胞白血病居第2位[3]。在发现和随访白血病乳腺浸润的过程中,影像学检查具有非常重要的作用。在有关白血病乳腺浸润的文献报道中,乳腺X线检查[4-5]、超声[6]、MRI[7]均可应用于影像评价,但CT评价和随访白血病乳腺浸润并不作为推荐[3]。本例患者自发现双乳占位起,因种种原因一直未采用其他影像检查,而一直规则使用CT复查病情,现总结报告如下。
1 资料
1.1 一般情况及发病过程
患者,女性,20岁。1年前因牙龈出血于当地牙科诊所就诊,无特殊发现,后因四肢出现瘀斑,就诊于当地医院,诊断为急性白血病。为进一步治疗转诊本院。
1.2 确诊依据
血常规结果:白细胞12.14×109/L,血红蛋白133 g/L,血小板 50×109/L。骨穿刺提示:骨髓增生极度活跃。粒细胞∶红细胞=2∶1,淋巴系极度增生占98%,原幼淋巴细胞占96.5%。胞体中等大小且不均匀,以大细胞为主,呈圆形、类圆形或不规则。胞质量少,染透明蓝色。胞核圆形、椭圆形或略不规则,常居中或偏位。核染色质细致,核仁清晰可见1~3个。粒系相对减低,仅见1%分叶粒细胞。红系相对减少,仅见0.5%晚幼红细胞。全片未见巨核细胞,散在血小板。免疫分型:原始细胞占有核细胞96%,表达CD34、CD7、cCD3,部分表达人类白细胞抗原(human leukocyte antigen,HLA)-DR、CD117,弱表达CD33,少数表达CD5、CD2,不表达CD1a、CD56、CD4、CD8和膜表面CD3,不表达CD33、cMPO。基因突变监测未见异常。所有结果支持急性淋巴细胞白血病。
1.3 治疗过程
患者自确诊起病程反复,后行异基因骨髓移植治疗,并先后进行多次输注血小板治疗、诱导化疗及抗感染治疗。2011年4月22日行CDVLP方案(环磷酰胺0.8 g,第1天。甲氧柔红霉素4 mg,第1~3天。长春新碱4 mg,第1、8、15、22天。左旋门冬酰胺酶1×104u,第11、14、17、20、23、26天。地塞米松15 mg,第1~14天;7.5 mg,第15~28天)诱导化疗。化疗后28 d,骨穿刺提示未缓解,于第29天加用长春新碱4 mg。第46天复查骨穿刺,提示部分缓解。给予CAM方案化疗(环磷酰胺1.2 g,第1天;异环磷酰胺1.5 g,第8~10天;阿糖胞苷 150 mg,第1~7天;巯嘌呤100 mg,第1~7天)期间出现双乳、右上臂皮下结节,双泪腺占位。右上臂皮下结节活检病理结果提示肿瘤细胞浸润。2011年8月10日予奈拉滨(2.3 g,第1、3、5天)治疗,化疗后眼部肿块及乳房肿块明显变小。出现感染后,用泰能和地米对症治疗,并行甲氨蝶呤10 mg+地塞米松5 mg+灭菌注射用水2 mL行鞘内注射。2011年9月8日给予奈拉滨2.3 g,第1、3、5天。继续服用伏立康唑。病程反复,因双眼及双侧乳房肿块较前明显增大,患者与其母HLA4/6相合,血型B+供B+,给予改良TBI/CY+ATG方案预处理。2011年10月6日行异基因骨髓移植,移植后患者双眼及乳房肿块明显缩小,左侧乳房肿块明显缩小,右侧乳房肿块基本消失。2011年11月7日PET/CT可见双侧眼睑、颈内静脉旁、纵隔内淋巴结标准摄取值(standardized uptake value,SUV)值增高,双侧乳腺内未见异常代谢改变。随后检查发现,患者除乳腺外,发生全身浸润改变,于2012年3月26日开始给予米托蒽醌及依托泊苷化疗(米托蒽醌8 mg,第1~2天;依托泊苷50 mg,第1~5天),出现出血、感染等并发症,先后进行抗病毒、细菌及真菌感染治疗,随后出现危象,抢救无效去世。2012年4月7—18日去世前1天,体格检查:右侧乳腺外下象限仍可触及一个2 cm×2.5 cm肿块,质地硬,活动尚可;左侧乳腺可扪一个2 cm×2 cm包块。
1.4 CT表现
在整个治疗周期中,患者存在反复感染,因观察肺部感染情况而行多次CT检查。白血病乳腺浸润CT表现为:双侧乳房外形对称性增大;双侧乳腺受累,腺体结构消失,见结节状及团块状表现,边界部分较清楚,部分弥漫生长边界不清;病灶呈等或略高密度;双乳皮下脂肪层清晰,乳晕皮肤及乳头未见明显增厚、内陷及牵拉;两侧腋窝无明显淋巴结肿大。治疗后随访,双乳病灶大部分吸收,仍残留部分结节(图1)。
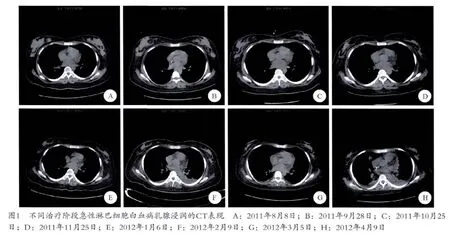
2 讨论
白血病乳腺浸润不常见,迄今为止发表的资料主要为个案报道,还没有大宗病例报道[3]。白血病乳腺浸润通常是白血病弥漫性播散的局部表现。白血病乳腺浸润通常为双侧,也可为单侧。临床上患者大多数为15岁以下[8],也可为成人[9]。既可表现为单发肿块,也可表现为多发肿块或乳腺弥漫性增大,伴或不伴结节有或无腋窝淋巴结肿大。肿块一般质硬。乳腺X线表现变异较大,从孤立结节或多发结节,到弥漫性乳腺密度增高均可见到;超声为混合回声,中心可无回声伴外周强回声,边缘规则或分叶状。部分肿块在多普勒血流成像可见血管增多[10];MRI平扫脂肪抑制T1WI序列上呈高-等信号、短时间反转恢复(short time inversion recovery,STIR)序列和脂肪抑制T2WI序列上呈混杂低-高信号。乳腺评估容积成像(volume imaging for breast assessment,VIBRANT)序列呈明显实性强化。时间-信号强度曲线呈平台型曲线。磁共振扩散加权成像(diffusion-weighted imaging,DWI)病灶呈高信号,表观弥散系数(apparent diffusion coefficient,ADC)值可非常低,代表扩散明显受限。磁共振波谱(MR spectroscopy, MRS)可见明显的胆碱峰。可有腋窝淋巴结肿大。胸壁可不受累[11]。经系统治疗后,肿块往往缩小或消失。
一般情况下,如果有白血病病史,随后发现乳腺肿块,相对容易诊断。而先于骨髓侵犯的乳腺白血病浸润,诊断则相对困难[5]。这种情况下需与乳腺癌,尤其是特殊类型的乳腺癌,如黏液癌、髓样癌等鉴别。总的来说,鉴于年轻人发生乳腺癌罕见,一旦年轻患者发现一侧乳房巨大或多发病灶,呈非典型乳腺癌影像表现,则应仔细追问病史,并参考相关检查,除外白血病乳腺浸润。另外,抗白血病化疗后病灶缩小或消失是鉴别乳腺癌的重要依据。本例患者即根据临床、影像学表现及随访表现,综合诊断为白血病乳腺浸润,乳腺本身未进行任何有创组织学检查。
从影像学表现来看,本病有时类似于炎性乳腺癌。X线表现与炎性乳腺癌的鉴别在于:炎性乳腺癌由于乳腺淋巴管受浸润造成腺体密度广泛增高,因而不均匀;部分可见典型恶性钙化;皮下脂肪广泛浑浊,皮肤增厚,伴有腋下淋巴结增大。本例未见钙化,乳腺皮肤无增厚,皮下脂肪层清楚,无腋窝淋巴结肿大,更重要的是有白血病病史,不难与炎性乳腺癌鉴别。与普通致密型乳腺的鉴别诊断在于:致密型乳腺密度增高,可见斑片状或圆形腺体结构及纤维结构,触诊腺体呈均匀片状增厚[4]。本例患者明确触及肿块,质硬。诊断困难时,可进行细针或粗针活检,以免不必要的手术治疗。
乳腺白血病影像表现没有特异性征象。尽管白血病乳腺浸润罕见,但对于有白血病病史的患者,发现多发或单发乳腺病变,尤其是双侧乳腺多发病变,应首先考虑乳腺浸润的可能。对于病史不明确或以乳腺浸润为首发表现的患者,鉴别诊断相对困难;但如果为年轻成人,至少应想到淋巴造血系统疾病乳腺浸润的可能。
[1]KHOURY N J, HANNA AL-KASS F M, JAAFAR H N, et al.Bilateral breast involvement in acute myeloid leukemia [J].Eur Radiol, 2000, 10(6): 1031.
[2]MANDAL S, JAIN S, KHURANA N.Breast lump as an initial manifestation in acute lymphoblastic leukemia: an unusual presentation.A case report [J].Hematology, 2007,12(1): 45-47.
[3]SUROV A, WIENKE A, ABBAS J.Breast leukemia: an update [J].Acta Radiol, 2012, 53(3): 261-266.
[4]马捷, 徐坚民, 窦永充, 等.急性淋巴细胞白血病缓解期双侧乳腺浸润一例 [J].中华放射学杂志, 2004, 38(8):895-896.
[5]LAURA U, LILIANA R, LILIANA R, et al.Diagnostic challenges: atypical breast onset of acute myeloid leukemia in a middle-age, apparently healthy woman [J].Eur J Radiology, 2011, 78(3): 1–3.
[6]AHRAR K, MCLEARY M S, YOUNG L W, et al.Granulocytic sarcoma (chloroma) of the breast in an adolescent patient: ultrasonographic findings [J].J Ultrasound Med, 1998, 17(6): 383-384.
[7]BASARA I, ORGUC S.Giant breast involvement in acute lymphoblastic leukemia: MRI findings [J].J Breast Cancer, 2012, 15(2): 258-260.
[8]TODO K, MORIMOTO A, OSONE S, et al.Isolated relapse of acute lymphoblastic leukemia in the breast of a young female [J].Pediatr Hematol Oncol, 2008, 25(6):607-613.
[9]王加菊, 李芳, 于泳, 等.以乳腺肿物为首发或复发表现的成人急性淋巴细胞白血病诊治分析: 附病例报告 [J].中国全科医学, 2012, 15(5): 1622-1624.
[10]IRSHAD A, ACKERMAN S J, POPE T L, et al.Rare breast lesions: correlation of imaging and histologic features with who classification [J].Radiographics, 2008,28(5): 1399-1414.
[11]BASARA I, ORGUC S.Giant breast involvement in acute lymphoblastic leukemia: MRI findings [J].J Breast Cancer, 2012, 15(2): 258-260.
