新型髋关节假体行全髋关节置换术后近期疗效分析
2013-10-23曾义高杜杏利王向东郑守超董学海陈文坚方忠刘常宇赵利波肖骏
曾义高 杜杏利 王向东 郑守超 董学海 陈文坚 方忠 刘常宇 赵利波* 肖骏
前言
人工全髋关节置换术现已经成为一种非常成熟的外科技术,对于某些类型的髋关节疾患,通过全髋置换术可以有效地解决髋关节部位的疼痛,改进其髋关节功能,进而提高患者生活质量。现以华中科技大学同济医学院附属同济医院骨科自2009年3月至2010年4月由同一组手术医生进行的国产验证髋关节假体全髋关节置换26例病人(26髋)为研究对象,通过前瞻性研究,与同期本手术组医生所进行的国际品牌的26例髋对比分析。进行平均17个月随访。报告如下。
1.1 一般资料
以华中科技大学同济医学院附属同济医院骨科自2009年3月至2010年4月由同一组手术医生进行的一国产验证髋关节假体全髋关节置换26例病人(26髋)为研究对象(实验组),并与同期本手术组医生所进行的一种国际品牌的26例髋(对照组)对比分析。术中所使用的验证髋关节假体产品已报经伦理委员会批准并签署知情同意书。实验组和对照组病例资料如下表1。其中实验组,男11例,女15例;年龄40~75岁,平均58.5岁。对照组,男14例,女12例;年龄43~78岁,平均62.5岁。两组之间一般资料差异无统计学意义。
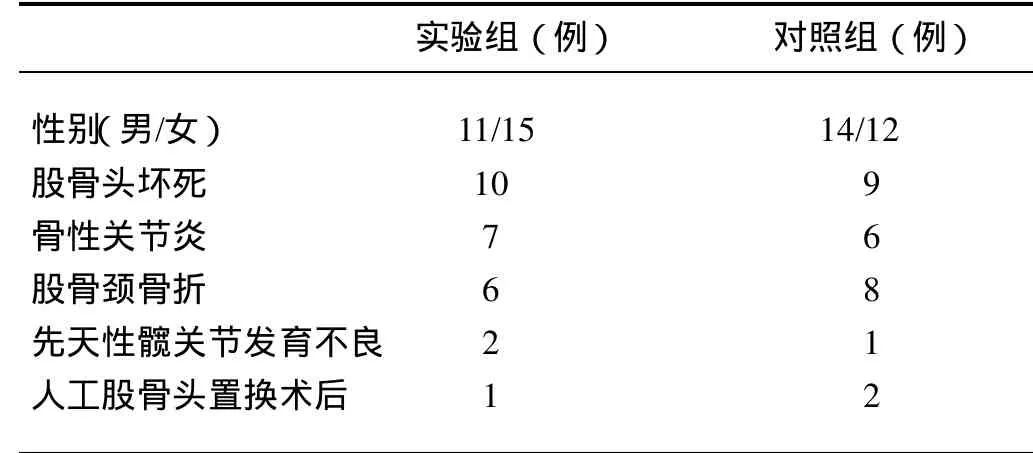
表1 实验组和对照组病例资料
1.2 术前准备
术前综合分析患者病例特点,包括髋周有无软组织炎症、双下肢是否等长;是否合并脊柱畸形及有无关节屈曲、内收或旋转畸形;下肢肌力情况。术前常规拍摄骨盆正位以及患髋正侧位X线片;必要时需行患侧三维CT重建。常规术前检查,尤其对于高龄患者,术前充分完善检查以确保手术安全。
1.3 手术方法
其中,实验组:20例采用硬膜外麻,6例采用气管插管全麻;对照组:17例采用硬膜外麻,9例采用气管插管全麻。两组患者均取侧卧位,患侧在上,对侧下肢伸直位。取髋关节后外侧切口,切开阔筋膜显露臀大肌,钝性分开臀大肌纤维,术中注意止血和保护坐骨神经。分离显露关节囊,将关节囊行“工”字形切开,术中注意保留前侧关节囊。脱出股骨头,并于股骨颈上缘与粗隆交界处到股骨颈的下缘中点,在距小粗隆上方1.5cm处用摆据垂直切断股骨颈,取出股骨头,修整髋臼周围组织,如髋臼边缘合并有骨质增生,注意将其切除,以免影响对髋臼的深度和内壁角度的判断。用髋臼锉由小型号逐渐加大以加深髋臼磨除髋臼表面软骨,髋臼试模后安置髋臼侧假体。对股骨髓腔开髓、逐步加大髓腔锉扩髓,合适后将人工股骨头试样安装在髓腔锉柄上,将关节复位,观察关节活动度、及其稳定性和颈的长度。满意后按步骤置入股骨侧假体。复位,反复冲洗切口,确认无活动出血后缝合关闭切口,并置负压引流管,对于切断的软组织如臀中肌须缝合。实验组使用的假体为武汉德骼拜尔公司验证髋关节生物型假体;对照组使用的为Depuy髋关节生物型假体。
1.4 术后处理
所有患者在术后使患侧肢体处于外展中立位,行T型防旋鞋防止旋转。术后24~48h内据引流量拔出负压引流管,常规使用抗生素,下肢间歇充气气压泵,低分子肝素或利伐沙班。定时复查血常规,C反应蛋白和血沉。鼓励患者尽早进行股四头肌的主动舒缩锻炼。术后三天后视情况可嘱患者使用双侧掖拐或助行器下床活动,并告知患者正确下床方式。两到三周后可改为单拐并逐渐弃用。
1.5 统计学方法
统计数据采用SPSS12.0统计软件处理,实验组和对照组数据均通过了正态分布检验和方差齐性检验,实验组和对照组术前与术后比较选用检验,以<0.05为差异有统计学意义。实验组和对照组组间的对比采用 检验分析,以<0.05为差异有统计学意义。
2 结果
术后仅实验组1例术后脱位患者于术后第三天夜间不正确活动患侧髋关节导致脱位,经手法复位后按正常康复计划进行康复训练指导,亦与其他患者能保持相同满意疗效。两组患者经过平均大约17个月的随访,所有病例均获得随访,无失访及剔除者,术后疗效按照人工全髋关节疗效评分标准(Harris评分)进行评估,分别统计实验组和对照组的所有患者在术前及术后 1周、4周、3个月、半年的Harris评分。术前Harris评分实验组平均(37.6±4.32)分,对照组平均(38.7±4.16)分。术后实验组的 Harris平均分分别为:术后 1 周(82.4±3.92)分、4 周(87.9±3.12)分、3个月(91.7±2.84)、半年(93.8±2.65)分;对照组分别为:术后 1周(83.7±3.73)分、4周(88.7±3.23)分、3个月(92.5±2.76)分、半年(94.1±2.59)分。两组病例术后与术前的Harris评分相比有统计学意义(<0.05),术后两组组间进行对比无统计学意义(>0.05)。均无明显下肢深静脉血栓症状、感染、下肢不等长及坐骨神经损伤等并发症发生。人工全髋关节置换术后能明显改善关节功能,此外,实验组和对照组相比,在术后疗效方面无明显差异,能够达到同样满意的治疗效果。至2011年3月最后一次随访,所有患者均能保持末次统计时满意效果。如表2显示的术前及术后的Harris评分情况。附下图示典型病例。
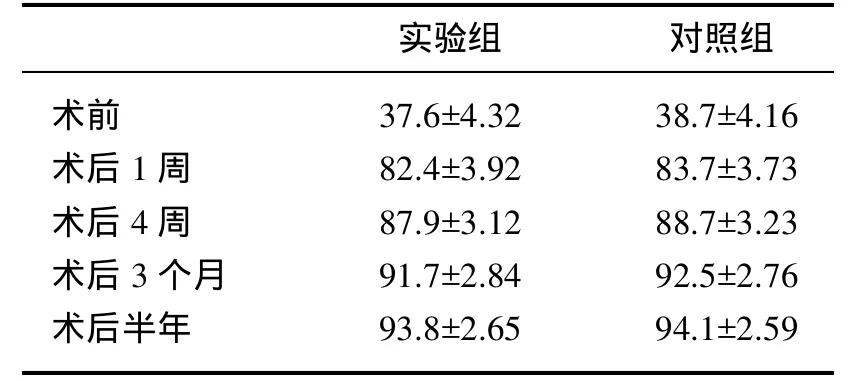
表2 术前及术后平均的Harris评分
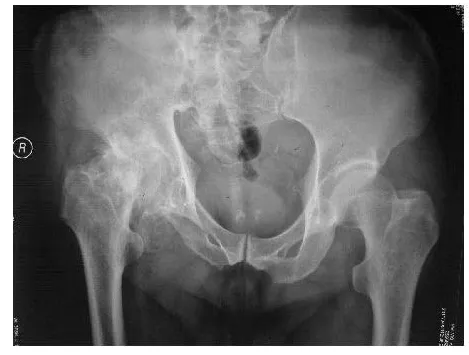
图1 术前骨盆平片(实验组)
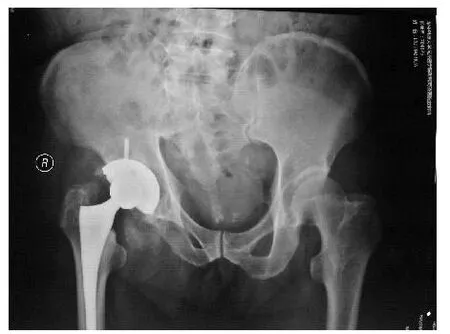
图2 术后骨盆平片(实验组)
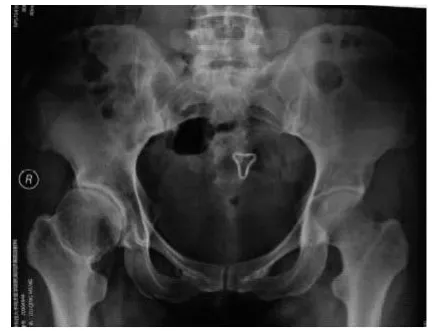
图3 术前骨盆平片(对照组)
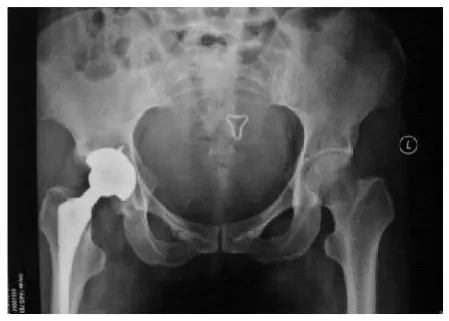
图4 术后骨盆平片(对照组)

图5 德骼拜尔髋关节髋臼内衬
3 讨论
全髋关节置换术经过数十年的发展,在假体的设计与材料的选择均有了较大进步,现在已经成为一种非常成熟的外科技术。对于某些类型的髋关节疾患,该手术可有效的解决髋关节部位的疼痛及改善髋关节的功能,然而术前疾病的不同,其术后治疗结果亦存在差异,本研究中两组患者病例情况不完全一致,因此对术后近期疗效的评估结果有一定影响。另外假体类型的选择也对术后近期效果有影响,并且该手术仍存在一定的并发症,现对此两方面讨论如下。
3.1 假体特点及对疗效影响
在假体设计方面,该验证产品除具备其他主流品牌的优点外,还具备其自己的设计特点。其髋关节髋臼内衬保留公认的防脱位结构,同时和同类产品相比,防脱位部位采用周边外缘倒角的形式,去除了多余占用的空间,更加圆滑,可减轻术后的疼痛。
其髋关节的假体可以分为骨水泥型及生物型假体。对于股骨颈骨折老年患者(一般>65岁),如合并有明显的骨质疏松,骨生长机能障碍和(或)营养不良者,倾向于使用骨水泥型假体。以便术后患者可以早期下床活动关节,而且还可减少假体的松动及下沉的发生。比起生物型假体,其也能够减轻疼痛。对于生物型假体,随着骨组织长入假体表面涂层微孔内,能够达到与假体紧密结合,起到远期稳定效果。目前对于年龄较轻或预期寿命较长、活动度较大及骨质条件较好的患者,倾向于使用生物型假体。本研究中使用的均为生物型假体,故只评估生物型假体的疗效。
3.2 术后相关并发症
由于纳入本研究的病例数较少,致使术后两组患者的并发症发生率比较低,故该研究存在一定的局限性。此外,术前髋关节的畸形程度也可明显影响全髋置换术后并发症的发生率[1],在本研究中,没有严重的术前髋关节的畸形,使得统计结果存在偏倚。但充分的术前评估及有效的预防是减少患者术后并发症发生的关键。尤其对于老年患者,往往合并其它基础疾病,其术后相关并发症发生的危险性相对也高。另外,手术医师的技术水平以及医院护理工作方面对其发生也有很大的影响。但对于全髋关节置换术,我们制定了系统的术前计划及完整的康复方案,在很大程度上减少了术后并发症的发生。
3.2.1 静脉血栓栓塞
骨科大手术后深静脉血栓(DVT)的发生率比较高,是骨科大手术病人术后常见严重并发症之一,其可以导致致命的肺栓塞(PTE)的发生,也是围手术期死亡的主要原因之一。邱贵兴等[2]的一项来自多中心的研究的结果表明,对于关节置换的患者,在未预防组,深静脉血栓(DVT)形成的发生率为30.18%(16/52)、 而预防组深静脉血栓(DVT)形成的发生率为11.18%(8/68),通过预防可以明显地降低其发生率。目前我科已建立规范化预防深静脉血栓程序,从患者入院常规术前检查,发现问题及时纠正,必要时相关科室会诊治疗;术中应该注意实施规范的操作技术;术后依据适应证行物理预防措施,或者药物预防,如低分子肝素。在利伐沙班口服抗凝药上市后,因其应用方便,故在患者经济允许情况下可考虑作为首选。住院期间院内护理人员监督患者按时服用药物,正确指导患者早期肌肉收缩和功能锻炼以及协助患者早期下床活动等一系列康复措施,有助于预防该并发症。
3.2.2 假体无菌性松动
假体的无菌性松动主要发生于术后远期,也是行关节翻修手术的主要原因。两组患者术后时间较短,故尚为发现假体松动者。目前普遍认为引起假体松动的主要因素与机械因素和生物因素有关,人工关节假体组件的错位是引起严重磨损和骨质溶解的主要原因,松动还受活动程度、假体材料及组件设计的影响[3]。对于假体无菌松动,应考虑有感染的可能,据报道[4~5],隐性感染的发生率约4%~13%。
3.2.3 关节脱位
全髋关节置换术后髋关节脱位也是一种常见的并发症。该并发症的发生不但会给患者精神和肉体上带来极大的痛苦,而且还会引起手术失败甚至有时需要进行再次手术翻修。术中对髋臼及股骨假体位置的正确安置可以从根本原因上避免术后脱位。术中使用较大直径的股骨头在增加脱位时股骨头的移动距离的同时,并不减少关节的活动度,也增加了关节的稳定性[6],当直径超过36mm时,这一效果更肯定[7]。小切口术中常规缝合后侧髋关节囊并同时修复外旋诸肌群,也减少假体脱位的发生[8]。另外术后正确的护理指导也起到关键作用。对于避免预防髋关节脱位的发生,需要医生和护士共同参与。
3.2.4 双下肢不等长
双下肢不等长可以导致分布在双侧髋关节的力量出现不均衡,从而引起下肢力线的改变,因此可以加快假体的磨损及假体松动的出现,进而影响假体的使用寿命。目前一般定义为双下肢长度差异<10mm为双下肢等长[9]。术后患者负重行走后,通过骨盆等的自身调整,往往不会有临床症状以及心理负担等问题。我科对于双下肢长度差异<10mm的患者一般也鼓励其应用垫高鞋垫帮助逐渐调整纠正。在髋关节置换术中可以使用下肢等长装置[10],其有效地减少或消除髋关节置换术后双下肢不等长的发生,因而可以增加术后患者满意度。
3.2.5 假体周围骨折
全髋关节置换术后假体周围骨折主要为术后股骨骨折,可发生在置换术中,也可发生在术后数月或数年。其发生率据有关文献报道为0.1%~2.1%[11~12]。多见于骨质疏松或假体松动患者。其术中骨折主要与股骨头脱位时,由于髋关节暴露不充分,暴力脱位引起。髓腔扩大时,未按股骨柄部形状和大小准备,暴力扩髓造成股骨上段骨折,或出现柄尖穿破骨皮质。假体松动时可能因假体周围骨质溶解易发生假体周围骨折。另外,假体位置放置不当可由于股骨上段局部应力增加造成上段骨折。
总之,实验组在早期疗效方面与对照组具有同样的满意疗效,可以有效的改善髋关节的功能,提高患者的生活质量。虽然该验证关节假体近期疗效结果是令人非常满意的,其长期临床的临床疗效有待进一步随访研究。
[1]Abbas K,Murtaza G,Umer M,et al.Complications of total hip replacement.J Coll Physicians Surg Pak,2012,22(9):575-8.
[2]邱贵兴,杨庆铭,余楠生,等.低分子肝素预防髋、膝关节手术后下肢深静脉血栓形成的多中心研究.中华骨科杂志,2006,26(12):819-822.
[3]Callanan MC,Jarrett B,Bragdon CR,et al.The John Charnley Award:risk factors for cup malpositioning:quality improvement through a joint registry at a tertiary hospital.Clin Orthop Relat Res,2011,469(2):319-329.
[4]Parvizi J,Suh DH,Jafari SM,et al.Aseptic loosening of total hip arthroplasty:infection always should be ruled out.Clin Orthop Relat Res,2011,469(5):1401-1405.
[5]Moojen DJ,van Hellemondt G,Vogely HC,et al.Incidence of low-grade infection in aseptic loosening of total hip arthroplasty.Acta Orthop,2010,81(6):667-673.
[6]Sikes CV,Lai LP,Schreiber M,et al.Instability after total hip arthroplasty:treatment with large femoral heads vs constrained liners.J Arthroplasty,2008,23(7 Suppl):59-63.
[7]Jameson SS,Lees D,James P,et al.Lower rates ofdislocation with increased femoral head size after primary total hip replacement:a five-year analysis of NHS patients in England.J Bone Joint Surg Br,2011,93(7):876-80.
[8]李海波,刘文全,陈运庆,等.后外侧小切口人工全髋关节置换治疗老年股骨颈骨折.生物骨科材料与临床研究,2010,13(4):42-44.
[9]Clark CR,Huddleston HD,Schoch EP 3rd,et al.Leg-length discrepancy after total hip arthroplasty.J Am Acad Orthop Surg,2006,14(1):38-45.
[10]朱振安,李宏斌,陈雪荣,等.下肢等长装置在髋关节置换术中的初步应用.临床骨科杂志,2010,13(4):394-396.
[11]Zuurmond RG,Van Wijhe W,Van Raay JJ,et al.High incidence of complications and poor clinical outcome in the operative treatment of periprosthetic femoral fractures:An analysis of 71 cases.Injury,2010,41(6):629-633.
[12]Masri BA,Meek RM,Duncan CP.Periprosthetic fractures evaluation and treatment.Clin Orthop Res,2004,420:80-95.
