多模式镇痛在小儿包皮环切术术后镇痛中的应用
2013-10-10苏艾中温立勇金莲锦
苏艾中 温立勇 金莲锦
多模式镇痛(Multimodel analgesia,MMA)是通过联合多种机制不同的镇痛方法和不同作用机制的镇痛药物,包括阿片类药物、解热镇痛药物、非选择性非甾体抗炎药物(Non-steroid antiimflammatory drugs,NSAIDs)与环氧化酶-2(Cycloxyge-nase-2,COX-2)抑制剂等药物阻断疼痛病理生理机制的不同时相和靶位,减少外周和中枢敏感化,而获得最佳疗效,以达到更好的镇痛效果,同时将不良反应降至最低。酮咯酸氨丁三醇是新型非甾体抗炎药物,具有术后不良反应少,不抑制呼吸等优点,本研究采用酮咯酸氨丁三醇联合骶管麻醉用于小儿包皮环切术术后多模式镇痛,效果较好,现报道如下。
1 资料与方法
1.1 一般资料本研究选择行择期包皮环切术患儿60例,ASAI-II级,无心、肺、肝、肾等系统性疾病。将60例患儿随机分为两组:对照组(C组),多模式镇痛组(M组),每组30例。所有患儿均采用全麻复合骶管麻醉。C组患儿苏醒后不给任何镇痛药物,M组在患儿苏醒后缓慢静注 1mg/kg酮咯酸氨丁三醇。
1.2 方法所以患儿入手术室前即开放静脉缓慢滴入乳酸钠林格液,入室后用多功能监护仪连续监测心电图(ECG)、血压(BP)、平均动脉压(MAP)、心率(HR)、血氧饱和度(SpO2)及呼吸(RR)。立即静注戊乙奎醚0.01mg/kg,咪达唑仑0.04mg/kg作为术前用药。麻醉诱导选用芬太尼2ug/kg,维库溴铵0.1mg/kg,丙泊酚0.3mg/kg后行快速气管插管。气管插管后,所有患儿行骶管麻醉,1%利多卡因+0.25%罗哌卡因合剂 0.5ml/kg。术中持续吸入 1.5%七氟烷维持麻醉。C组患儿苏醒后不给任何镇痛药物,M组手术结束拔出气管插管后缓慢静注1mg/kg酮咯酸氨丁三醇。
1.3 观察指标根据患儿面部表情(Face)、肢体动作(Legs)、活动(Activity)、哭闹(Cry)、可抚慰性(Consolability)五个方面的行为变化采用FLACC评分法评估患儿 1、3、6、12、24h的疼痛程度,0分表示无痛;<3分为轻度疼痛;4~7分为中度疼痛;8~10分重度疼痛。观察术后1、2、4、6h的Ramsay镇静评分,1分为不安静、烦躁;2分为安静合作;3分为嗜睡,能听从指令;4分为睡眠状态,但可唤醒;5分为呼吸反应迟钝;6分为深睡状态,呼唤不醒。其中2~4分镇静满意,5~6分镇静过度。同时观察术后呼吸抑制、恶心、 呕吐、瘙痒等不良反应。
1.4 统计学处理采用SPSS 17.0统计软件进行统计分析,计量资料用均数±标准差(±s)表示,组间比较采用双因素方差分析,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
M组术后3、6、12h的 FLACC评分显著低于C组(P<0.01),差异显著。M 组术后 1、3、6h 的 Ramsay镇静评分显著高于C组(P<0.01)。2组患者均无呼吸抑制,两组术后恶心、呕吐、瘙痒等不良反应发生率的差异均无统计学意义(P>0.05)见表1~3。
表1 两组患者术后各时间点FLACC评分比较[(±s),分]
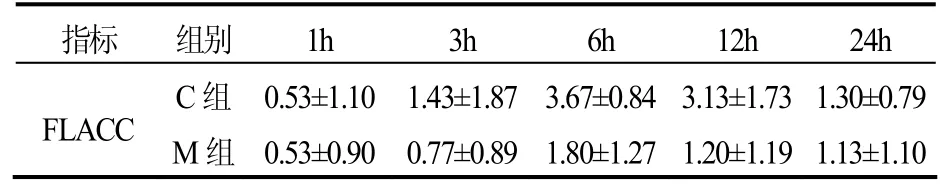
表1 两组患者术后各时间点FLACC评分比较[(±s),分]
指标 组别 1h 3h 6h 12h 24h C组0.53±1.101.43±1.873.67±0.843.13±1.731.30±0.79 FLACCM组0.53±0.900.77±0.891.80±1.271.20±1.191.13±1.10
表2 两组患者术后各时间点Ramsay镇静评分比较[(±s),分]

表2 两组患者术后各时间点Ramsay镇静评分比较[(±s),分]
指标 组别 n 1h 3h 6h Ramsay C组301.50±0.511.80±0.412.00±0.32 M组302.45±0.602.50±0.513.10±0.32

表3 两组患者术后不良反应发生率(n,%)
3 讨论
一直以来,由于麻醉性镇痛药物的呼吸抑制问题以及对小儿疼痛危害性认识不足等原因,小儿术后镇痛的开展远不及成人,致使临床上小儿术后疼痛常常得不到及时治疗[1]。有研究表明,从神经生物学角度分析婴幼儿手术后对疼痛和刺激的内分泌反应比成人强3~5倍[2]。疼痛还影响疾病恢复,延长住院时间,引起机体一系列应激反应,造成患儿在应激状态下代谢、免疫和器官功能的改变,还可造成持久的行为改变、痛觉过敏、注意力不集中、学习功能障碍等问题[3]。要解决小儿术后镇痛这个难题,首先是使用对呼吸循环系统影响小,不良反应少的药物,或联合应用不同作用机理的镇痛药物,以确保安全为前提,镇痛效果确切、方法简单有效、易被患儿接受为原则。
本研究术中采用小儿骶管麻醉复合全麻,骶管麻醉应用罗哌卡因镇痛作用持续至术后,骶管麻醉属于脊髓联合镇痛治疗(Spinal analgesic combined therapy),系指经椎管内应用多种药物作用于不同脊髓受体,作用于伤害感受性和神经病理性过程,从而抑制与持续性疼痛相关的脊髓水平的重组和中枢敏感化的发生。研究证实脊髓联合镇痛治疗能增强镇痛效应,减少不良反应,降低阿片类药耐受性的发生[5]。
酮咯酸氨丁三醇(Ketorolac Tromethamine,Toradol)是一种可供注射的新型非甾体抗炎药物(NSAIDS),主要通过阻断花生四烯酸的环氧化酶,抑制前列环素的合成,抑制外周组织中的环氧合酶使前列腺素的合成减少,从而减轻炎症反应及炎性介质对周围的刺激,达到镇痛的目的,同时可选择性地聚集在疼痛部位,局部药物浓度高使其镇痛效果明显。故酮咯酸氨丁三醇不仅具有中度抗炎解热作用,而且还有强力的镇痛作用[4],其最主要的优点是止痛作用点位于外周神经,因此一般没有中枢神经性副作用,可以放心用于术后镇痛,而不必担心呼吸抑制等并发症[6]。
小儿包皮环切术后患儿疼痛剧烈,不敢排尿,给患儿带来巨大痛苦,且疼痛持续时间较长。本研究在全麻复合骶管麻醉的前提下,多模式镇痛组在患儿苏醒后缓慢静注1mg/kg酮咯酸氨丁三醇,术后镇痛时间约24h,术后3、6、12h的FLACC评分显著低于对照组(P<0.01),镇痛效果良好,且不增加不良反应发生率。酮咯酸氨丁三醇与阿片受体激动药作用机理不同,无阿片受体激动药的呼吸抑制作用,是小儿围术期镇痛的安全且非常有效的补充,这种联合应用多种方法多种药物的多模式镇痛不仅可以达到最佳的镇痛效果,而且可以使副作用的发生减至最小。
多模式镇痛是应用外科学、麻醉学、疼痛神经生物学、疼痛治疗学等多学科进行联合镇痛的最新技术,对产生术后疼痛机制的不同层面、不同靶位予以阻滞,以实现平衡镇痛,减少神经内分泌免疫系统等的不利影响,有助于内环境的稳定和术后患者的康复。临床研究证明,多模式镇痛并已得到国际疼痛研究会的认可和提倡,被看作是术后高效率康复的“快通道”[7],是未来术后镇痛的主要发展方向[8]。本研究通过观察多模式镇痛与单模式镇痛对患儿镇痛、镇静以及不良反应的差别,发现酮咯酸氨丁三醇联合骶管麻醉的多模式镇痛方式效果较好,镇痛作用时间较长,为小儿多模式术后镇痛研究提供了依据,是临床值得推广的镇痛方法。
[1]Scherrer PD.Safe and sound: pediatric procedural sedation and analgesia[J].Minn Med, 2011,94(3):43.
[2]张秉均.小儿麻醉进展[J].中华麻醉学杂志,1998,18(4):76-78.
[3]Mitchell A,Boss BJ.Adverse effects of pain on the nervous systems newborns and youngchildren: a review of the literature[J].J Neurosci Nurs, 2002,34 (5):228.
[4]郭建荣.急性疼痛治疗发展趋势——多模式镇痛[J].现代实用医学,2010,22(2):129-131,135.
[5]李仕海,余丽珍,贾东林.酮咯酸氨丁三醇用于腹腔镜胆囊切除术对患者超前镇痛的观察[J].临床和实验医学杂志,2011,10(24):34-35.
[6]张志杰.新型非甾体止痛药酮咯酸氨丁三醇(尼松)[J].中南药学,2008,6(3):372.
[7]Sittl R, Griessinger N, Koppert W, et al.Management of postoperative pain in children[J].Schmerz,2000,14(5):333-339.
[8]Howard RF.Current status of pain management in children[J].JAMA,2003,290(18):2464-2469.
