短节段固定融合结合人工骨椎体增强术治疗骨质疏松性胸腰椎骨折
2013-09-27黄宇峰赵卫东吴德升
黄宇峰,沈 彬,赵卫东,吴德升
后路椎弓根螺钉系统治疗胸腰椎骨折,已成为目前最常用的治疗方法。随着病例的积累及随访时间的延长,内固定失败、椎体复位不理想和术后椎体高度丢失等并发症引起较多的关注,特别是在骨质疏松的患者,更容易出现上述问题。我们采用短节段固定融合结合人工骨椎体增强术治疗骨质疏松性胸腰椎骨折,取得良好疗效,现报告如下。
临床资料
1 一般资料
2008年3月~2011年2月共收治骨质疏松性胸腰椎骨折的患者36例,31例(31椎)获得完整随访,男性10例,女性21例;年龄48~75岁,平均(63.7±4.6)岁。入选标准:(1)骨折相应部位有疼痛,无脊髓和神经根受损的表现;(2)术前经双能X线片检测骨密度,T值为-2.0~-3.5SD;(3)脊柱侧位X线片显示椎体高度丢失,术前MRI脂肪抑制成像显示均为新鲜骨折。排除标准:(1)术前CT证实椎体后壁及椎弓根处明显骨折缝隙或骨质缺损;(2)严重后凸畸形,有脊柱感染、脊柱肿瘤等并发症;(3)术前检查提示存在手术禁忌证,不能耐受开放性手术治疗。本组病例中损伤平面:T101例,T113例,T129例;L111例,L25例,L32例。受伤至手术时间8h~10d,平均2.5d。
2 手术方法
全麻下置患者俯卧于腰桥上,先行体位复位。取后正中切口显露伤椎及其上下邻椎,在C型臂X线机监视下于邻椎两侧置入4枚椎弓根螺钉,安装固定系统后,在单侧或双侧椎弓根钉的撑开复位下,行伤椎椎弓根穿刺,建立工作管道。对复位不满意的病例,应用球囊扩张协助复位或辅以器械推顶技术对塌陷的终板进行复位。将搅拌好的硫酸钙人工骨(注射型粉剂硫酸钙Stimulan kit,Biocomposites,英国)缓慢注入椎体,透视监测灌注过程,避免人工骨渗漏入椎管或椎旁。应用高速磨钻对手术节段椎板、棘突、关节突关节等行去皮质化,保留磨削下的骨泥混合人工骨行关节突间、椎板间植骨融合。放置引流管后,缝合切口。
3 术后处理
术后24~48h拔除负压引流管,1周后可佩戴腰围下床活动并复查X线片及CT,8周内需在腰围保护下行功能锻炼。手术前后视情况予骨化三醇、阿仑磷酸钠或鲑鱼降钙素等抗骨质疏松治疗。术后半年每个月、术后1年及末次随访时摄X线片或CT检查,观察伤椎复位、硫酸钙人工骨吸收、替代情况。
4 疗效评价方法
从椎体高度丢失率、后凸Cobb’s角、内固定并发症和腰背痛等方面评价手术效果。侧位片上测量伤椎前缘、中央及后缘高度;将上下邻椎相应部位高度均值作为伤椎理论高度。椎体高度丢失率=(伤椎理论高度-伤椎椎体高度)/伤椎理论高度×100%;后凸Cobb’s角=伤椎上一椎体上终板与伤椎下一椎体下终板连线的夹角。后路短节段固定术后内固定失败的诊断标准为:随访时Cobb’s角增加>10°或出现内固定松动断裂。腰背痛采用VAS标准评分来评价。应用SPSS 13.0统计学软件,数据用均值±标准差表示,椎体高度丢失率、后凸角改变、VAS评分应用配对t检验,P<0.05为差异有统计学意义。
结 果
所有患者术程顺利,术中、术后无脊髓及神经根损伤,切口Ⅰ期愈合。术后随访11~35个月,平均(17.5±3.7)个月。本组患者均未取出内固定,术前与术后椎体前缘、中央高度丢失率、Cobb’s角和VAS均值相比存在统计学差异(P<0.05),术后与末次随访时椎体前缘、中央、后缘高度丢失率、Cobb’s角和VAS均值相比无显著差异(P>0.05)(表1)。伤椎内注入人工骨3.0~7.0ml,平均(5.1±0.9)ml;1例术中发生椎管内渗漏,经一侧椎板开窗取出漏出物,再经对侧椎弓根重新置入人工骨,术后患者无下肢神经症状;术后3~5个月CT扫描人工骨吸收完全,骨缺损区可见有正常骨组织取代的征象(图1)。本组1例短节段固定失败,后凸畸形角较术后1周丢失16°。
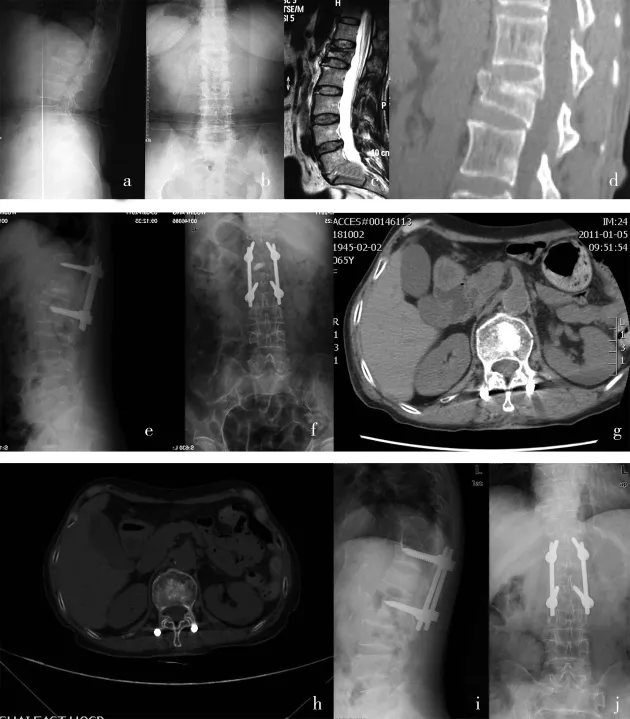
图1 女性,65岁,跌倒致L1椎体骨折。a、b.为术前正侧位X线片;c.术前MRI抑制像显示为新鲜骨折;d.术前CT示椎体前、中柱均受累;e、f.术后1周正侧位X片示骨折复位,硫酸钙人工骨填充良好;g.术后1周CT示硫酸钙人工骨在复位后的椎体空隙内充分填充,扩散均匀;h.术后5个月随访CT示人工骨完全吸收,有新生骨替代;i、j.末次随访正侧位X线片示椎体前缘恢复满意,中央高度部分丢失

表1 椎体高度丢失率、后凸Cobb角及VAS评分
讨 论
随着社会的老龄化,骨质疏松患者逐渐增多,骨质疏松性胸腰椎骨折因其致残率及致死率高,已成为临床工作中甚为棘手的问题之一。目前对不稳定脊柱骨折采取切开复位内固定已成共识,但对骨质疏松性胸腰椎骨折的手术方式仍有较多争议。
椎弓根螺钉系统由于其解剖复位、短节段固定及三维固定等优点而成为目前最常用的后路内固定系统。后路手术通过撑开复位固定后,虽能基本恢复伤椎的高度及外形,但椎体内破坏的骨小梁支架结构很难得到复位,形成椎体内的骨缺损,缺损的存在意味着脊柱负重后,椎体前高有可能丢失。研究表明,前柱完整与否将决定脊柱矢状面塌陷及后凸畸形的发生率[1]。因此,后路短节段固定对伤椎的复位及维持只是短暂的,如果椎体前中柱稳定性不能重建,丧失结构的完整性,将直接导致生物力学的不稳定;加之在骨质疏松患者因椎体本身的骨量较少,骨小粱稀疏,对椎弓根钉的握持力明显下降,在上述诸因素的协同作用下,极易产生内固定松动、断裂、椎体矫正度丢失、脊柱后凸畸形等并发症。为此,必须通过植骨获得更好的长期临床效果。
传统的做法是在短节段固定的同时,进行后外侧植骨融合以减少矫正度丢失及内固定失败的发生率。荟萃分析显示融合组在内固定失败率方面显著低于非融合组,但前提是获得坚强的后外侧融合以重建后柱的稳定性[2]。临床实践中,我们发现后外侧植骨因处于脊柱的张力区域,缺乏应力刺激,加上软组织阻挡及植骨床不充分,植骨易被吸收,假关节形成率较高,即便有骨桥形成,仍难以消除椎间微动。后外侧植骨融合虽可作为脊柱稳定必要的补充,但永久的脊柱稳定,还需伤椎的理想修复及椎旁软组织的完好愈合。
为此,椎体成形应运而生。由于其填充材料的不同,各家报道反应亦不一。骨质疏松患者的自体取骨植骨,一方面因骨量较少难以取得高质量的松质骨植骨,另一方面因增加手术创伤及供骨区并发症,影响患者术后的早期功能锻炼,不利于保护疏松的中轴脊柱。同种异体植骨易引起免疫排异反应,且有传播疾病的潜在危险。且上述两种材料的松质骨成形术受到骨形态及椎弓根周径的限制,植骨量少,难达缺损区,不能充分填充缺损,机械强度弱,易发生疲劳骨折,不能降低内固定失败和矫正度的丢失的发生率[3]。聚甲基丙烯酸甲酯(PMMA)不能被降解和进行骨替代,且固化过程中放热,一旦渗漏对脊髓和神经会造成热灼伤等严重并发症;同时在骨质疏松性骨折的治疗中,椎体骨水泥强化术后余椎体继发骨折的相关文献诸有报道[4]。磷酸钙人工骨因脆性较大、抗压及抗弯强度不佳、降解缓慢并且在降解过程中机械强度下降过快,一定程度上限制了其临床应用[5]。
本组选用的硫酸钙人工骨,组织相容性好、生物安全性高,3~5个月在体内降解吸收,吸收率和新生骨的诱导生长率基本平行[6]。液态时注射便于四周弥散,固化后既填充了椎体内的骨缺损充当了新骨形成的支架,又提供了一定的力学稳定性。由于硫酸钙人工骨仅能恢复完整椎体的46%的刚度[6],因此需要借助椎弓根钉系统提供额外的刚度。本组病例通过中后柱的短节段椎弓根钉固定,辅以前中柱硫酸钙的初期固定,减少了患者卧床制动的时间,有效防止了骨量的进一步流失。当术后新生骨替代硫酸钙发挥机械支撑作用时,又可避免在骨折愈合过程中由于前柱的支撑不足而引起的椎体矫正度的丢失与后凸畸形的发生。除1例末次随访时后凸畸形矫正度丢失>10°外,其余病例末次随访时的椎体高度丢失率和Cobb’s角,相比术后1周无显著差异,患者功能恢复满意。
胸腰椎骨折多为垂直暴力或屈曲暴力引起的脊椎前柱及中柱的损伤从而导致椎体压缩变扁。以往认为,椎体后凸成形通过球囊的直接、机械的扩张可以明显恢复椎体高度、矫正脊柱后凸畸形。近来Hulme等[7]发现,椎体成形和椎体后凸成形在治疗新近椎体骨折时,对椎体高度的恢复及对后凸畸形矫正的差异并不如想象的那么大,甚至是近似相等的。手术体位亦参与了骨折的复位,有利于椎体高度的恢复和后凸畸形的矫正[8]。
临床中我们发现:球囊在椎体中的扩张是不规则的,内部压力小的部位扩张明显,对整个椎体很难起到撑开复位的作用。本组病例首先行体位的背伸复位,其次行术中器械撑开及纵向钛棒复位固定,利用前、后纵韧带和椎间盘纤维环的牵拉间接复位伤椎。通过术中透视观察,发现大部分伤椎的前缘高度已恢复满意,但塌陷终板的复位不理想,预想借助球囊的扩张使之复位,然而扩张前后的术中影像学对比变化不明显,相比通过椎弓根穿刺孔的扩大,采用器械的推顶技术,可使塌陷的终板获得一定的复位。以椎弓根为支点的撬拨、推顶复位,操作时宜轻柔,避免损伤椎弓根壁的完整性,在骨质疏松的患者中尤应注意。术中1例因推顶复位时致伤椎弓根内壁破损,置入硫酸钙时引发椎管内渗漏。调制硫酸钙的过程中,黏度低的硫酸钙容易造成外渗,黏度高则不利于在伤椎内的广泛填充,因此一般建议在牙膏期时置入较好。本组病例是在伤椎复位满意的前提下,借助单侧或双侧椎弓根钉的维持撑开复位,通过术中透视观察硫酸钙人工骨的流动方向,边推边退注射软管,以达到充分充填强化椎体的目的。一般注入伤椎的硫酸钙人工骨应偏椎体的前1/3~2/3部,量约5ml,注入过程中一旦发现人工骨达到椎体边缘,特别是椎体后缘时需停止注射,以免椎体后壁渗漏而造成相应椎管狭窄。另外,因骨质疏松症是以骨代谢紊乱的全身性疾病,为了提高手术效果、预防余椎体继发骨折、减轻骨质疏松性骨痛,还应积极给予抗骨质疏松性全身治疗,降低甚至逆转骨量丢失,增加骨密度。
总之,短节段固定融合结合人工骨椎体增强术治疗骨质疏松性胸腰椎骨折,能恢复椎体的生物力学强度,提供伤椎前中柱支撑和稳定,有效恢复并维持伤椎的高度,是治疗骨质疏松性胸腰椎骨折一种可行的方法。
[1] McLain RF.The biomechanics of long versus short fixation for thoracolumbar spine fractures[J].Spine,2006,31(S11):70-79.
[2]李想,王以朋,邱贵兴,等.后路融合与不融合结合短节段椎弓根钉内固定治疗胸腰段脊柱爆裂骨折的系统评价[J].中国骨伤杂志,2011,24(1):5-10.
[3] A1anay A,Acaroglu E,Yazici M,et al.Short-segment pedicle instrumentation of thoracolumbar burst fractures:does transpedicular intracorporeal grafting prevent early failure[J].Spine,2001,26(2):213-217.
[4] Depalma MJ,Ketchum JM,Frankel BM,et al.Percutaneous vertebroplasty for osteoporotic vertebral compression fractures in the nonagenarians a prospective study evaluating pain reduction and new symptomatic fracture rate[J].Spine,2011,36(4):277-282.
[5] Rajzer I,Castano O,Engel E.Injectable and fast resorbable calcium phosphate cement for body-setting bone grafts[J].J Mater Sci Mater Med,2010,21(7):2049-2051.
[6] Perry A,Mahar A,Massie J,et al.Biomechanical evaluation of kyphoplasty with calcium sulfate cement in a cadaveric osteoporotic vertebral compression fracture model[J].Spine,2005,5(5):489-493.
[7] Hulme PA,Krebs J,Ferguson SJ,et al.Vertebroplasty and kyphoplasty:a systematic review of 69 clinical studies[J].Spine,2006,31(17):1983-2001.
[8]许伟华,杨述华,叶树,等.球囊后凸成形术治疗骨质疏松椎体压缩性骨折[J].创伤外科杂志,2008,10(2):108-110.
