宫腔镜下电切术与刮宫术治疗子宫内膜息肉不孕患者的疗效对比
2013-09-06邢智利
邢智利
宫腔镜下电切术与刮宫术治疗子宫内膜息肉不孕患者的疗效对比
邢智利
目的 探讨宫腔镜下电切术与刮宫术治疗子宫内膜息肉不孕患者的疗效对比。方法 选取本院自2011年10月至2012年10月收治的74例子宫内膜息肉不孕症患者, 随机将其分为刮宫术组和电切术组, 各37例, 对比两组患者术后月经量变化情况、复发率、妊娠率及并发症情况。结果 电切术组患者的月经量减少程度明显大于刮宫术组, P<0.05, 电切术组患者的复发率为2.7%, 刮宫术组患者的复发率为29.7%, 电切术组患者的复发率明显小于为刮宫术组, P<0.05, 两组患者妊娠率差异无统计学意义, 两组患者均没有穿孔、感染、大出血等并发症发生。结论 对子宫内膜息肉不孕患者行宫腔镜下电切术治疗有助于患者康复, 临床效果显著, 值得推广和应用。
电切术;子宫内膜息肉; 宫腔镜;刮宫术
子宫内膜息肉是一种常见的妇科疾病, 通常是由于增生异常而造成的宫腔内突出从而导致炎性息肉的产生, 该病常常会导致女性出现不孕症状[1]。现阶段, 我国的医疗水平及医疗技术得到了很大的进步, 宫腔镜也逐渐的被引进中, 从而大大提高了子宫内膜息肉不孕症的检出率。对子宫内膜息肉患者行宫腔镜下电切术的最大特征就是其出血量小、恢复时间短[2], 因此, 该治疗方式得到了较大范围的使用和认可。河南省郑州市棉纺路社区卫生服务中心为提高子宫内膜息肉不孕患者的治疗效果, 对两组患者分别实行宫腔镜下电切术与刮宫术两种治疗方式, 探究其治疗效果的不同, 现将具体报告如下。
1 资料与方法
1.1 一般资料 本次研究选取的是本院自2011年10月至2012年10月收治的74例子宫内膜息肉不孕症患者, 随机将其分为刮宫术组和电切术组, 各37例, 其中刮宫术组患者最小年龄为21岁, 最大年龄为39岁, 平均26.3岁, 原发性不孕9例, 继发性不孕28例;电切术组患者最小年龄为22岁,最大年龄为38岁, 平均25.4岁, 原发性不孕8例, 继发性不孕29例;经检查, 所有患者均为子宫内膜息肉, 术前一百天内未进行激素类药物治疗, 月经均未出现异常现象, 丈夫精液均未出现异常现象, 各项检查指标均正常。两组患者临床资料比较差异无统计学意义(P>0.05), 具有可比性。
1.2 治疗方法 两组患者的手术时间均为月经结束后的3~7 d内, 同时以浓度为百分之五的葡萄糖液作为膨宫液, 将压力控制在90~100 mmHg, 使用硬脊膜外阻滞麻醉, 患者选取膀胱截石位, 对宫颈进行检查, 对颈管进行扩张, 将其放置到宫腔镜内, 并且对患者进行膨宫处理, 刮宫术组在直视状态下, 确定息肉所处的具体位置, 及其数量和大小, 并利用刮匙将其刮除、取出, 之后再通过负压的方式来吸引宫颈,通过宫腔镜来观察刮除彻底与否。电切术组在直视状态下,则是通过利用环状电极来从息肉基底部实施电切, 同时以患者的实际病情为依据对位于息肉附近的子宫内膜进行切除,之后与刮宫术组一样通过负压的方式来吸引宫颈, 通过宫腔镜来观察刮除彻底与否。此外在手术后同时给予两组患者三个月的安宫黄体酮治疗, 2次/d, 4 mg/次。
1.3 观察指标 对比两组患者术后的月经量变化情况、复发率、妊娠率及并发症情况。
1.4 统计学方法 本次研究所有患者的临床资料均采用SPSS 18.0统计学软件处理。组间比较采用t检验, 计数资料率的比较采用χ2检验, P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者月经变化情况对比 经过治疗两组患者的月经量均比治疗前明显减少, P<0.05, 而治疗后电切术组患者的月经量减少程度明显大于刮宫术组, P<0.05。具体见表1。
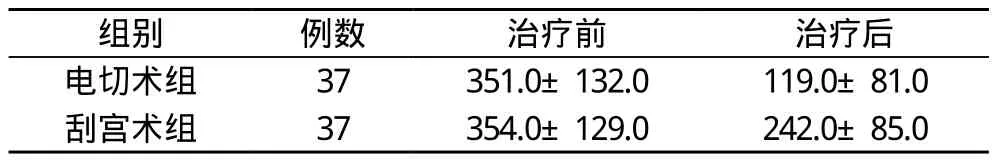
表1 两组患者月经变化情况对比(ml)
2.2 两组患者复发率、妊娠率对比 经过一年的随访, 电切术组37例患者中有1例出现复发现象, 占2.7%, 20例出现妊娠现象, 占54%;而刮宫术组37例患者中有11例出现复发现象, 占29.7%, 19例患者出现妊娠现象, 占51.4%;电切术组患者的复发率明显小于为刮宫术组, P<0.05, 两组患者妊娠率没有明显差异。
2.3 两组并发症比较 两组患者均没有穿孔、感染、大出血等并发症发生。
3 讨论
子宫内膜息肉是一种常见的妇科疾病, 该病常常会导致女性出现不孕症状。子宫内膜息肉常出现在输卵管和子宫相结合的位置, 从而对输卵管开口处进行堵塞, 导致精子不能正常的进行游走, 使得精子不能及时的和卵子相结合, 从而导致女性出现不孕症状[3]。而且如果子宫内膜息肉过大还会造成宫腔出现变形, 从而导致占位性病变的发生, 使得子宫内膜血液供应不畅, 这种现象则在很大程度上阻碍了受精卵的发育及着床, 最终造成不孕症状的发生;由于子宫内膜息肉炎症的形成需要较长的时间, 在这段时间内其会慢慢影响到宫腔环境, 造成合并感染现象, 这种现象也会对精子的运输产生阻碍, 降低精子的成活率, 最终造成不孕症状的发生。因此, 刮除息肉、消炎、避免病情复发是治疗子宫内膜息肉不孕的根本。通过宫腔镜的直视, 能够准确的判定息肉的位置, 从而将息肉完全清除, 确保完整的子宫内膜, 针对无蒂息肉, 通常选取环形电极的方法对其切除, 并以患者的实际病情为依据对位于息肉附近的子宫内膜进行切除, 大大减少了病情复发现象的发生。本院对子宫内膜息肉患者的研究表明, 电切术组患者的月经量减少程度明显大于刮宫术组, P<0.05, 电切术组患者的复发率为2.7%, 刮宫术组患者的复发率为29.7%, 电切术组患者的复发率明显小于为刮宫术组, P<0.05, 两组患者妊娠率没有差异, 两组患者均没有有穿孔、感染、大出血等并发症发生。这就说明对子宫内膜息肉不孕患者进行宫腔镜下电切术治疗有助于患者康复, 临床效果显著, 值得推广和应用。
[1] 王云.宫腔镜下刮宫术与电切术治疗子宫内膜息肉的临床效果.中国妇女保健, 2011, 5(27):89-91.
[2] 朱姝.宫腔镜下电切术治疗子宫内膜息肉63例分析.中国误诊学杂志, 2009, 7(30):78-79.
[3] 宋秀英.宫腔镜下电切术治疗子宫内膜息肉疗效观察.中外医学研究, 2013, 4(3):67-70.
450007 河南省郑州市棉纺路社区卫生服务中心
