重症监护室泛耐药鲍曼不动杆菌肺炎的危险因素分析
2013-08-23麦明杰
麦明杰,李 芳,韩 云
2.广东省中医院芳村医院。
随着抗菌药物的广泛应用,细菌的耐药性也不断增强,而鲍曼不动杆菌具有快速获得和传播耐药性的能力。多重耐药、泛耐药鲍曼不动杆菌已呈全球流行,成为21世纪临床重要的病原菌。该菌可导致包括下呼吸道、尿路、血液、腹腔及皮肤软组织等几乎所有系统的感染。由于其庞大的基因库及被膜屏蔽作用,使其容易产生耐药性,并易引起医院内交叉感染、暴发流行[1-3],给临床抗感染治疗带来重大挑战。近年来,我院重症监护室(ICU)鲍曼不动杆菌肺炎患病率呈明显上升趋势,报道如下。
材料与方法
一、材料
(一)病例选择及细菌来源 收集广东省中医院芳村医院ICU2009年2月至2012年3月的鲍曼不动杆菌肺炎患者99例,根据药敏试验结果,分为泛耐药组及非泛耐药组。其中泛耐药组61例,男37例,女24例,平均年龄(73±16)岁;属社区获得性肺炎(CAP)9例,医院获得性肺炎(HAP)52例,其中呼吸机相关性肺炎(VAP)38例。非泛耐药组38例,男26例,女12例,平均年龄(72±13)岁;属CAP7例,HAP31例,其中VAP27例。细菌学资料来源于本院微生物检验科。
(二)试验仪器与试剂 细菌鉴定为常规方法,采用美国BD公司Sceptor半自动鉴定仪或法国生物梅里埃公司API生化试条、VITEK-2鉴定系统细菌鉴定到种,采用K-B法或VITEK系统的AST-GNB进行药敏试验,结果按CLSI 2011年版标准判读。
二、研究方法
(一)纳入标准 采用美国ISDA/ATS 2005年《医院获得性肺炎诊断和治疗指南》、美国ISDA/ATS 2007年《社区获得性肺炎诊断和治疗指南》制定的诊断标准[4-5];入选患者均符合肺炎诊断标准,并且入住ICU后留取气道分泌物培养出鲍曼不动杆菌。
(二)分组依据 泛耐药,是指除多黏菌素类外,对目前推荐用于鲍曼不动杆菌感染经验治疗的药物全部耐药者,常用的抗菌药物种类包括青霉素类、头孢菌素类、单环β内酰胺类、其他β内酰胺类、喹诺酮类、碳青霉烯类、多肽类等抗菌药物,但氨基糖苷类抗生素可不计入,因该类药物并不单独用于鲍曼不动杆菌感染的治疗[6]。
(三)调查方法 从微生物检验科获得细菌及其耐药相关资料后,剔除同一患者相同菌种的标本。回顾性分析患者年龄、性别、痰标本情况,并参考文献[3]研究结果,对下列可能的鲍曼不动杆菌肺炎相关危险因素进行调查,包括:①住院时间;②入住ICU时间;③使用抗菌药物的种类和时间;④基础疾病的严重程度;⑤机械通气;⑥侵袭性操作;⑦营养状况;⑧低蛋白血症。
(四)统计学分析 使用SPSS17.0软件进行数据处理。组间比较采用χ2检验。所有符合正态分布的计量资料以均数±标准差(¯x±s)表示,根据方差齐性与否进行t检验或t’检验,非正态分布的采用 Wilcoxcon检验和Mann-Whimey U 检验。对鲍曼不动杆菌肺炎的可能危险因素进行Logistic回归分析,计算各自的回归系数。P<0.05为差异有统计学意义。
结 果
一、临床基本特征
两组患者的年龄、性别、标本情况差异无统计学意义(P>0.05)。对两组患者发生泛耐药的相关危险因素进行比较分析,结果发现泛耐药组入住ICU时间、有创通气时间比非泛耐药组在检出病原菌前的时间长(P<0.05);泛耐药组在感染前接受3项以上侵袭性操作(留置胃管、导尿管、深静脉管、动脉鞘管),纤维支气管镜治疗亦明显比非泛耐药组多(P<0.05);泛耐药组使用过三四种抗菌药物明显多于非泛耐药组(P<0.05),且使用碳青霉烯类、β内酰胺类-β内酰胺酶抑制剂合剂、喹诺酮类抗菌药物的时间明显比非泛耐药组长(P<0.05)。亚组分析中,非泛耐药组入住ICU≥5 d的患者中,白细胞计数、中性粒细胞比率、体温3项指标差异无统计学意义(P>0.05);在泛耐药组入住ICU≥5 d的患者白细胞计数、体温均高于入住时间<5 d者,差异有统计学意义(P<0.05),而中性粒细胞比率则无明显差别,提示入住ICU≥5 d的泛耐药组患者有明显感染征象,见表1。
二、相关危险因素的Logistic回归分析
根据以上统计结果,剔除引起泛耐药发生无统计学差异的指标变量,以抗菌药物种类数目,碳青霉烯类、喹诺酮类、β内酰胺类-β内酰胺酶抑制剂合剂使用天数,入住ICU天数,侵袭性操作,纤维支气管镜治疗以及机械通气为协变量,以泛耐药发生为因变量(Y,泛耐药:Y=1,非泛耐药:Y=0),采用向前逐步Logistic回归分析,模型经拟合优度检验,差异有统计学意义(χ2=25.62,P=0.011),进入Logistic回归方程的协变量为抗菌药物种类数目、纤维支气管镜治疗及β内酰胺类-β内酰胺酶抑制剂合剂使用天数,其他因素未进入回归方程,结果提示抗菌药物种类数目、纤维支气管镜治疗及β内酰胺类-β内酰胺酶抑制剂合剂使用天数可能是影响鲍曼不动杆菌是否发生泛耐药的独立危险因素,见表2。

表1 两组肺炎患者的临床特征Table 1 Clinical characteristics of pneumonia patients in terms of the presence of pandrug-resistant A.baumannii
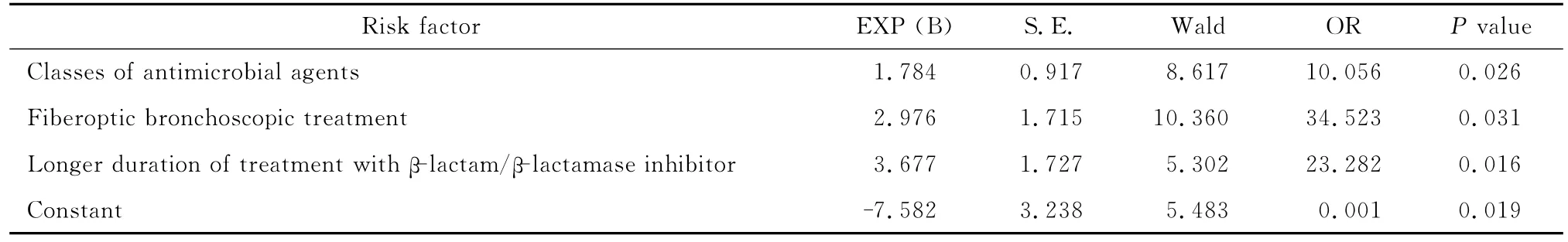
表2 泛耐药产生的相关危险因素的Logistic回归分析Table 2 Logistic regression analysis for risk factors of emergence of pandrug-resistance in A.baumannii
讨 论
由于鲍曼不动杆菌具有多种耐药机制及定植能力,临床上快速获得耐药性和广泛传播,目前耐药鲍曼不动杆菌感染已呈世界流行。根据流行病学研究,鲍曼不动杆菌在自然环境、医院环境及患者多部位能产生广泛定植,无疑给临床诊断、治疗和防控鲍曼不动杆菌感染带来诸多困惑,因此在临床上区分鲍曼不动杆菌定植及感染,对抗感染治疗有着积极的意义。
Munoz-Price等[7]报道,鲍曼不动杆菌在体外能长期存活,易造成克隆播散,其感染的危险因素包括:长时间住院、入住ICU、接受机械通气、侵袭性操作、抗菌药物暴露等。本研究发现抗菌药物种类、纤维支气管镜治疗、机械通气时间等因素两组比较差异有统计学意义。进一步回归分析提示,抗菌药物使用种类、纤维支气管镜治疗及β内酰胺类-β内酰胺酶抑制剂复方使用天数可能是发生泛耐药的独立危险因素。研究中与抗菌药物使用相关的因素,属于二重感染高危因素。对于重症患者长时间、反复使用广泛覆盖革兰阴性杆菌抗菌药物情况,可能造成机体菌群紊乱,选择性压力诱导出耐药菌,感染致病的可能性大。而纤维支气管镜治疗、机械通气、侵袭性操作因素,可能是鲍曼不动杆菌感染的传播途径,研究结果提示纤维支气管镜治疗及有创通气的因素更为突出。Lonans等[8]报道,多重耐药菌株所致的VAP与长时间机械通气、严重的基础疾病及反复应用广谱抗生素有关,本研究结果与其一致。结合上述因素的共同点,侵袭性操作接触下呼吸道的概率远大于普通患者,且这些患者病情普遍较重,气道自主保护、洁净能力较差,黏膜免疫力低下,易造成定植或感染。故此类患者,若无发热、无影像学显示炎性病灶扩大等感染征象,属定植可能性大,可不干预;若存在感染征象,则感染的可能性大,需进行临床药物干预。入住ICU天数是双重影响因素,一方面说明患者病情较重,使用广谱抗生素时间长,易滋长鲍曼不动杆菌;另一方面,长期入住ICU,自身免疫力低、抗定植力低,院内交叉感染发生率增加,易获得成定植或传播感染。亚组研究发现,两组在入住时间≥5 d比较中,存在炎性指标的差异,参考2005年美国《医院获得性肺炎治疗指南》[5],一般定植与医院感染时间窗为4~5 d,这可能与患者入住时间长、使用机械通气、发生医院感染有关。本研究中存在组间差异的因素均可能导致泛耐药菌发生,但回归分析中,却未能证实。首先可能由于样本量不足,导致阴性结果;此外,患者基础疾病多为肺部疾病,长期反复使用抗生素,部分患者入住ICU前已联合使用多种广谱抗生素,启用呼吸机可能机体已产生感染或定植的泛耐药菌,对抗菌药物使用、入住ICU天数及机械通气时间产生一定影响。临床观察分析,这些因素仍可能为产生泛耐药的危险因素,对泛耐药菌是感染或定植的判断有重要意义,需要在进一步的研究中完善。
此外,本研究还发现在泛耐药组中有9例为CAP患者,非泛耐药组则有7例,但 Mandell等[4]报道,CAP的致病菌极少为鲍曼不动杆菌,尤其泛耐药株,故不除外这些患者为污染或定植可能,但亦可能为社区发病而非社区获得。从16例患者标本及病房菌株情况分析发现,10例患者中泛耐药株7例,非泛耐药株3例,同期病房存在其他鲍曼不动杆菌肺炎患者,且患者标本均为普通痰,药敏试验显示耐药谱相同,因此这些患者标本污染的可能性较大,这与留取痰液操作过程有关。而其他6例患者,标本则均为深部痰,且药敏试验与病房其他患者的菌株耐药谱存在差异,这些患者为定植或感染可结合上述危险因素进一步区分。因此,在耐药鲍曼不动杆菌培养阳性的CAP患者,需结合其标本及同期病房耐药株情况分析,以判断定植或污染的可能。
综上所述,治疗ICU中泛耐药鲍曼不动杆菌培养阳性的患者时,不能单纯认为是感染的病原菌,应结合标本及病房菌株流行情况,排除标本污染,再考虑定植、或合并伴有其他细菌感染的可能[9],结合其危险因素进行综合分析:①对于长时间使用广谱抗菌药物患者,尤其入住ICU时间5 d或以上、接受有创机械通气、多次纤维支气管镜治疗者,应高度怀疑感染致病,可结合药敏结果及相关研究,选用有效抗菌药物、及早脱离呼吸机,以避免呼吸机依赖,使用呼吸机时间过长;②入住ICU时间在5 d内的患者,且病区中已存在鲍曼不动杆菌时,仍可结合当地流行病学,分析可能的病原菌,选取适合的抗生素,并严密监测炎性指标,如 PCT、IL-6、TNF-α等,尤其对感染诊断意义较大的PCT[10],观察其治疗效果以鉴别定植或感染;③若入住时间长,并存在机械通气、纤维支气管镜治疗患者,但病情趋于好转或平稳,炎性指标有所改善,应考虑传播定植或标本污染可能,有条件时可进一步对泛耐药菌克隆株进行检测,对判断鲍曼不动杆菌感染的传播更有意义,此外应严格执行“手卫生”,做好隔离工作,复查标本。
[1] Dijkshoorn L,Nemec A,Seifert H.An increasing threat in hospitals:multidrug-resistant Acinetobacter baumannii [J].Nat Rev Microbiol,2007,5(12):939-951.
[2] Fournier PE,Richet H.The epidemiology and control of Acinetobacter baumannii in health care facilities[J].Clin Infect Dis,2006,42(5):692-699.
[3] Bonomo RA,Szabo D.Mechanisms of multidrug resistance in Acinetobater species and Pseudomonas aeruginosa[J].Clin Infect Dis,2006,43 Suppl 2:s49-s56.
[4] Mandell LA,Wundednk RG,Anzueto A,et al.Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults[J].Clin Infect Dis,2007,44 Suppl 2:s27-s72.
[5] American Thoracic Society;Infectious Diseases Society of A-merica.Guidelines for the management of adults with hospital-acquired,ventilator-associated,and healthcare-associated pneumonia[J].Am J Respir Crit Care Med,2005,171(4):388-416.
[6] Falagas ME,Karageorgopoulos DE.Pandrug resistance(PDR),extensive drug resistance(XDR)and multidrug resistance(MDR)among Gram-nagative bacilli:need for international harmonization in terminology[J].Clin Infect Dis,2008,46(7):1121-1122.
[7] Munoz-Price LS,Weinstein RA.AcinetobacterInfection[J].N Engl J Med,2008,358(12):1271-1281.
[8] Lolans K,Queenan AM,Bush K,et al.First nosocomial out-break of Pseudomonas aeruginosa producing an integrin-borne metallo-β-lactamase(VIM-2)in the United States[J].Anti--microb Agents Chemother,2005,49(8):3538-3540.
[9] Rodriguez G,Guardado A,Blanco A,Asensi V,et al.Multidrug-resistant Acinetobacter meningitis in neurosurgical patients with intraventtricular catheters:assessment of different treatments[J].J Antimicrob Chemother,2008,61(4):908-913.
[10] Schuetz P,Albrich W,Mueller B,et al.Procalcitonin for diagnosis of infection and guide to antibiotic decisions:past,present and future[J].BMC Med,2011,22(9):107.
