腔镜辅助下甲状腺手术与传统开放性甲状腺手术的比较
2013-08-14李伟汉
王 征,李伟汉,张 浩
(河南省南阳市中心医院乳腺甲状腺外科 473000)
传统开放式甲状腺手术,患者术后颈部切口瘢痕影响美观。自1996年Gagner[1]首次成功应用腔镜完成甲状旁腺切除术后,内镜下甲状腺手术迅速在世界范围内发展。目前,临床上常用的腔镜甲状腺手术方法各有优劣。完全腔镜下甲状腺手术虽然可以达到较好的美容效果,但手术路径较长,分离范围较广,操作时间较长,临床上是否属于微创手术仍有较大争议[2-3],而腔镜辅助下颈部小切口手术将腔镜技术与传统手术相结合,无需建立人工气颈,对患者的创伤较小。本院应用腔镜辅助下颈部小切口手术取得了较为满意的效果,现报道如下。
1 资料与方法
1.1 一般资料 选择本院2011年1月至2011年12月收治并诊断为甲状腺良性结节需进行手术治疗的患者120例,入选患者术前诊断均为良性单发或多发结节,且最大直径小于或等于4cm,甲状腺功能正常,并排除有严重脏器功能障碍,术前怀疑有恶性病变者,有放疗或化疗史患者。120患者中行腔镜甲状腺手术60例作为腔镜组:男22例,女38例,年龄22~65岁,平均(36.7±6.2)岁,结节最大直径(25.6±6.8)mm,单侧36例,双侧24例。行传统开放甲状腺手术60例作为开放组:男23例,女37例,年龄23~66岁,平均(37.3±6.4)岁,结节最大直径(27.4±6.8)mm,单侧33例,双侧27例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 腔镜组 常规术前准备,气管插管全身麻醉,平卧位,将头部稍微后仰,暴露手术区。于胸骨切迹上1cm处做2cm横行切口[4],切开颈白线,打开甲状腺外科被膜,在带状肌下分离甲状腺,用专用拉钩将皮瓣向上提拉,把带状肌向外侧拉开建立手术空间。插入腔镜,手术步骤同传统开放手术,用超声刀配合分离甲状腺及相关血管。根据病变情况行甲状腺部分或次全切除,病变术中快速冰冻切片检查,明确诊断后检查有无出血,置管引流,逐层缝合。
1.2.2 开放组 常规术前准备,气管插管全身麻醉,平卧位,将头部稍微后仰,暴露手术区。胸骨切迹上2cm处行6~8 cm横向切口[5],分离颈阔肌与颈深筋膜,切开颈深筋膜,分离甲状腺外层被膜,根据病变情况选择甲状腺部分或次全切除,病变术中快速冰冻切片检查,明确诊断后检查有无出血,置管引流,逐层缝合。
1.2.3 观察指标观察两组手术时间、术中出血量、术后引流量、拔管时间、住院时间、住院费用及美容满意度。美容满意度采用评分法,分为0~10分,由患者评价,0分为不满意,10分为完全满意[6]。
1.3 统计学处理 应用SPSS17.0统计学软件进行分析,计量数据用表示,组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组术中、术后情况比较 两组患者全部手术成功,腔镜组无中转开放手术病例。腔镜组手术时间较开放组长,但两者比较差异无统计学意义(P>0.05)。单侧病变患者与双侧病变患者中,腔镜组术中出血量、术后引流量、拔管时间、术后住院时间均明显少于开放组,住院费用明显多于开放组(P<0.05)。见表1、2。
表1 单侧病变患者术中、术后观察指标比较()

表1 单侧病变患者术中、术后观察指标比较()
组别 n 手术时间(min) 术中出血量(mL) 术后引流量(mL) 拔管时间(d) 住院时间(d) 住院费用(元).5 9678.0±324.0开放组 33 87.0±21.0 36.4±4.1 45.6±6.2 2.2±0.5 6.4±1.2 8381.0±227.0 t 1.351 2.207 2.874 2.172 2.442 2.308 P>0.05 <0.05 <0.01 <0.05 <0.05 <0.05腔镜组 36 95.0±26.0 20.7±3.8 22.6±4.2 1.4±0.4 3.0±0
表2 双侧病变患者术中、术后观察指标比较()
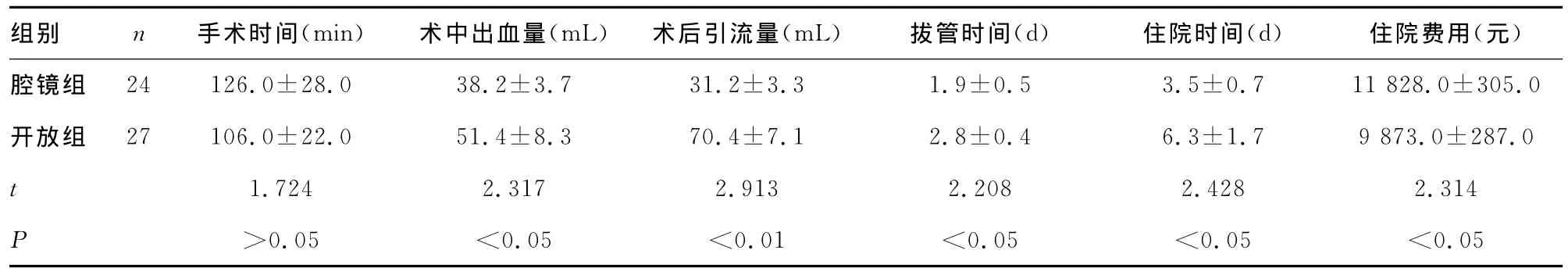
表2 双侧病变患者术中、术后观察指标比较()
组别 n 手术时间(min) 术中出血量(mL) 术后引流量(mL) 拔管时间(d) 住院时间(d) 住院费用(元)0.7 11828.0±305.0开放组 27106.0±22.0 51.4±8.3 70.4±7.1 2.8±0.4 6.3±1.7 9873.0±287.0 t 1.724 2.317 2.913 2.208 2.428 2.314 P>0.05 <0.05 <0.01 <0.05 <0.05 <0.05腔镜组 24 126.0±28.0 38.2±3.7 31.2±3.3 1.9±0.5 3.5±
2.2 两组治疗效果比较 两组患者术后均无大出血、喉返神经及喉上神经损伤、甲状旁腺损伤等并发症。随访6个月,单侧开放组有1例声音嘶哑,2个月后好转,双侧开放组2例声音嘶哑,2个月后好转;双侧开放组1例出现甲状旁腺功能减退,服用骨化三醇、钙剂治疗。双侧腔镜组1例局部皮肤青紫,1个月后好转。腔镜组美容满意度评分较开放组高,见表3。

表3 两组患者术后美容满意度比较[n(%)]
3 讨 论
传统的甲状腺手术多采用开放式手术,该术式能较好的暴露病变部位,手术方法安全,有效,但术后患者颈前会留下6~8cm的明显瘢痕,影响美观[7]。随着内镜技术的发展,各种入路的内镜下甲状腺手术在全世界范围内迅速开展。目前,临床上常用的腔镜甲状腺手术主要分为两大类,第一类是完全腔镜下甲状腺手术,第二类是腔镜辅助下甲状腺手术[8]。
本研究对腔镜辅助下甲状腺手术与传统开放性手术进行了对比研究,两组患者全部手术成功,腔镜组无中转开放手术病例。虽然腔镜辅助下手术操作较开放性手术复杂,其手术时间较传统开放性手术长,但该术式手术入路和操作与传统手术基本一致,无需建立人工气颈,手术时间较完全腔镜手术短。本研究中腔镜辅助下手术时间与传统开放性手术时间比较差异无统计学意义(P>0.05)。同时,由于腔镜辅助下手术切口相对较小,手术创面较小,对患者的创伤也较小,本研究中腔镜组术中出血量、术后引流量明显少于开放手术组,由于腔镜组创伤较小,因此拔管时间较短,术后恢复也较快。两种术式的费用差距主要由于腔镜器械的应用造成的,随着腔镜技术的不断提高,两种术式的费用差距也会逐渐减小。
本研究还对两组患者术后并发症情况进行了比较,两组患者术后均无大出血、喉返神经及喉上神经损伤、甲状旁腺损伤等并发症。随访6个月,单侧开放组有1例声音嘶哑,2个月后好转,双侧开放组2例声音嘶哑,2个月后好转;双侧开放组1例出现甲状旁腺功能减退,服用骨化三醇、钙剂治疗。双侧腔镜组1例局部皮肤青紫,1个月后好转,考虑主要与术中皮片游离较浅有关。另一方面,手术的安全性与病例的选择有关,对于手术的适应证目前临床上尚无统一意见,大多数学者认为结节最大直径在3cm 以内均安全[9-11]。王存川等[12]曾在腔镜下切除直径6cm的实质性单个结节。本组患者结节最大直径为4cm。作者认为,腔镜手术的顺利开展是以医生对手术技术的掌握为前提,对于技术熟练、经验丰富的医生可以适当放宽手术指征。
综上所述,镜辅助下甲状腺手术具有切口小、创伤小的优点,患者术后恢复较快,可以获得更加满意的美容效果,该术式在临床上具有更广阔的应用空间。
[1]Gagner M.Endoscopic subtotal parathyroidectomy in patients with primary hyperparathyroidism[J].Br J Surg,1996,83(6):875-878.
[2]陆伟,沈祥.腔镜辅助下甲状腺手术与传统开放性甲状腺手术的比较[J].中国普通外科杂志,2012,21(11):1465-1467.
[3]Kundra P,Kumar V,Srinivasan K,et al.Laryngoscopic techniques to assess vocal cord mobility following thyroid surgery[J].ANZ J Surg,2010,80(11):817-821.
[4]周亮.黄金分割律在微创甲状腺手术切口设计中的应用[J].中外医学研究,2012,10(16):171-171.
[5]李进义,王存川,潘运龙,等.不放置引流的完全乳晕入路腔镜甲状腺手术:39例报告[J].南方医科大学学报,2010,30(6):1433-1434.
[6]李文环,万金男,昝晓晨.内镜下甲状腺切除术与常规甲状腺切除术比较的系统评价[J].中国耳鼻咽喉头颈外科,2012,19(8):423-427.
[7]于金玲,任建强,周予民,等.经胸壁入路内镜甲状腺切除术与开放甲状腺切除术围术期创伤因素的对比研究[J].腹腔镜外科杂志,2010,15(1):27-30.
[8]赵青川.解剖学微创向功能学微创的转变[J].中华消化外科杂志,2012,11(1):35-37.
[9]周逸云.甲状腺次全切除术患者术前访视的临床观察[J].激光杂志,2012,33(6):40.
[10]Shan YZ,Zhou LM,Yu ZF,et al.Comparison between transareola singlesite endoscopic thyroidectomy and minimally invasive video-assisted thyroidectomy[J].J Int Med Res,2012,40(6):2213-2219.
[11]Consorti F,Milazzo F,Notarangelo M,et al.Factors influencing the length of the incision and the operating time for total thyroidectomy[J].BMC Surg,2012,12(12):15-15.
[12]王存川,段立纪,陈均,等.腔镜下甲状腺部分切除术[J].中国内镜杂志,2002,8(7):19-20,30.
