217例先天性心脏病患儿术后机械通气时间的影响因素分析
2013-08-14卢仲毅
李 丹,卢仲毅
(1.重庆医科大学儿科学院 400014;2.重庆医科大学附属儿童医院重症医学科 400014)
先天性心脏病是儿童常见的出生缺陷病,发病率约为1%~2%,每年呈上升趋势[1-2].不少先天性心脏病患儿于新生儿婴儿期即出现危重症状,如不及时治疗将早期夭折,所以婴幼儿先心病早期手术治疗是发展趋势[3]。然而体外循环心脏手术对患儿的心肺功能有着较大的影响,特别是病变较重的患儿,术后早期呼吸与循环功能多不稳定,多数患儿需要恰当的应用呼吸机支持呼吸,以减少呼吸做功,减轻心脏负担,保证全身供氧。在婴幼儿,体外循环的术后呼吸治疗更为重要,但长时间的机械通气可能导致肺不张、气道损伤、呼吸机相关性肺炎等,导致脱机困难[4],从而延长住院时间及增加费用。因此,探讨影响术后患儿机械通气时间延长的主要因素并加以干预,可以防治或减轻呼吸机使用后的相关并发症,缩短机械通气时间。本文对重庆医科大学附属儿童医院重症监护室(PICU)2012年217例先天性心脏病患儿术后机械通气时间进行总结,并对其可能影响因素进行分析,以便于更好地掌握先天性心脏病围术期的处理。
1 资料与方法
1.1 一般资料 2012年1~10月PICU共收治的先天性心脏病术后患儿217例,期间死亡病例未计算在内。其中男127例,女90例;年龄0~185个月,平均(32.48±2.65)个月;体质量3~50kg,平均(11.410±0.587)kg;左向右分流非青紫型153例,左侧流出道梗阻非青紫型10例,右向左分流青紫型20例,复杂混合型34例。体外循环时间26~261min,平均(77.600±2.555)min,主动脉阻断时间11~150min,平均(44.280±1.762)min,术前清蛋白31.0~52.7g/L,平均(43.600±0.297)g/L。进入PICU的先天性心脏病术后患儿所用呼吸机为Bp840,机械通气模式主要有:压力支持通气(PSV)、容量控制通气(CSV)、同步间歇指令通气(SIMV)、呼吸末正压通气(PEEP)、持续正压通气(CPAP)。进入PICU后患儿常规予以镇静、镇痛,多巴胺、米力农等支持心功能药物,抗生素预防感染,及床旁胸片和心脏彩超检查,并定时气道灌洗吸痰,保持呼吸道通畅,积极处理术后各种并发症,并对术后并发严重感染者及时根据血、痰培养结果调整抗生素。术后拔管指针为:(1)患儿自主呼吸有力,神志清楚,咳嗽反射好,呼吸道分泌物少;(2)生命体征稳定,循环功能稳定;(3)血气分析动脉血氧分压(PaO2)>70mm Hg,二氧化碳分压(PCO2)<45mm Hg;(4)无严重组织水肿、酸中毒及水电解质紊乱,胸片较前好转。拔管前1~2h常规予以氢化可的松雾化预防喉头水肿。

表1 与呼吸机辅助时间相关的影响因素
1.2 观察指标 临床观察指标术前包括患儿的性别、年龄、体质量、原发病、肺部感染情况、肺动脉压力、术前清蛋白,术中包括体外循环时间(CPB)、主动脉阻断时间(ACC),术后包括机械通气时间、术后并发症、呼吸机并发症,见表1。
1.3 统计学处理 采用SPSS17.0软件对上述可能影响因素进行多因素逐步Logistic回归分析,以P<0.05为差异有统计学意义。
2 结 果
全组术后机械通气时间为0.5~312.0h,平均通气时间(28.42±2.99)h,术后19例出现低心排综合征。对上述可能的影响因素进行Logistic回归分析发现术后并发症、术前肺部感染及CPB过长均能延长术后机械通气时间,变量X1=年龄、X2=体质量、X3=CPB、X4=ACC、X5=术前清蛋白、X6=术前肺部感染、X7=术前肺动脉压力、X8=术后并发症。见表2。本组病例中有55例术前有肺部感染的患儿,其中有50例因心力衰竭、肺炎在内科住院后转外科手术,术后仍存在肺部感染的病例有10例,其中有4例术后痰培养结果与术前一致。在本组病例中,术前诊断与术后诊断不符合的有28例,有7例患儿脱机后出现喉头水肿,拔管后予以氢化可的松雾化及静滴后缓解,均没有再次插管。发生呼吸机相关性肺炎的有7例,本组资料提示,呼吸机相关性肺炎的发生与通气时间密切相关,发生呼吸机相关性肺炎的患儿机械通气时间为96~312h,平均通气时间为157.71h,较未发生并发症者明显延长。
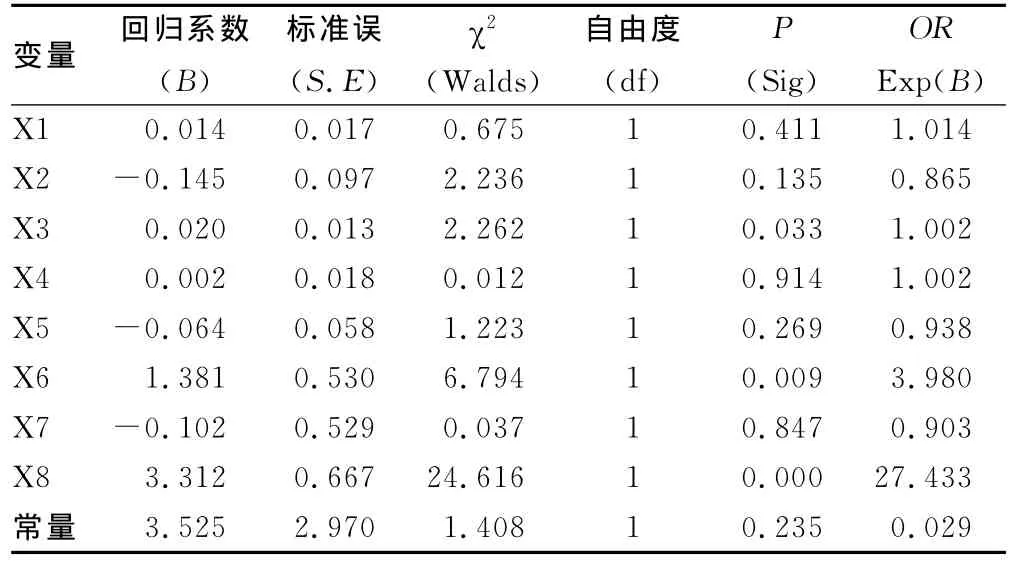
表2 影响机械通气时间的多因素逐步Logistic回归分析
3 讨 论
先天性心脏病术后出现并发症如心律失常、肺部感染、胸腔积液、低心排综合征、肝肾功能损伤、上腔静脉梗阻综合征等,这些并发症可导致肺部出现大量淤血、肺水肿、肺不张[5],从而严重影响肺的通气和弥散功能,导致低氧血症,使机械通气时间延长。其中术后并发症中低心排综合征对通气时间的影响最大,本组病例中出现低心排综合征的有19例,术后常见低心排的原因主要是前负荷不足、后负荷增高及心肌收缩力降低,一旦出现低心排,应立即调整前后负荷,预防低氧血症、酸中毒、贫血,合理应用改善心肌收缩功能的药物,有利于循环功能的稳定,缩短机械通气时间。
对于术前有肺部感染或感染治疗不彻底的患儿,术后呼吸道分泌物多,肺部感染率高,也是造成术后脱机困难的原因之一[6]。术后肺部感染可导致呼吸衰竭,脱机困难,从而延长机械通气时间。因此,对于先天性心脏病患儿,术前根据其血常规、胸片、临床症状及肺部体征明确肺部感染的诊断,而一旦诊断明确,应积极进行抗感染治疗,推迟并选择最佳手术时机,从而减少术后肺部感染的发生率,缩短术后呼吸机辅助呼吸时间。
体外循环对全身各个系统均有一定影响,尤其是心肺功能,而先天性心脏病手术一般均需要体外循环辅助。肺损伤是体外循环术后的主要的并发症之一[7],能够引起肺水肿及肺顺应性下降[8],明显延长术后的机械通气时间及住院时间。体外循环的肺损伤机制主要表现为以下两个方面:(1)炎症介质的释放:体外循环期间,由于鱼精蛋白的应用,及体内血液成分与异物的接触,促使补体系统的激活[9]。补体系统激活后可促进嗜碱性粒细胞及肥大细胞释放炎性介质,从而导致血管平滑肌收缩和血管通透性增加,造成肺间质水肿、细胞液外渗及肺血管阻力增加[10]。(2)缺血-再灌注损伤:正常生理情况下,肺组织依靠肺动脉及支气管动脉供应血液,而在手术过程中,由于体外循环的建立和开放右心系统,肺循环停止,无血液从肺动脉进入肺组织中,肺组织供血途径减少,处于缺血状态,而当肺循环再次开放时,肺组织得到灌注,可导致细胞释放氧自由基,氧自由基破坏毛细血管内皮细胞,白细胞和血小板聚集,释放炎症活性物质,从而导致组织损伤[11]。循环时间越长,导致肺损伤的发生率也就越大[12]。在本组病例中发现随着体外循环时间的延长,患儿平均机械通气时间也显著延长。作者同时发现,在本组病例中,术前诊断与术后诊断不符合的有28例,因此,如何缩短体外循环时间,重要的是术前准备工作是否完善充分,这包括:先天性心脏病的类型、部位及缺损大小的确认,周密规范的术前讨论,并熟悉手术方案步骤、可能的风险及防范措施等,从而可避免手术及体外循环时间不必要的延长,进而减少术后肺损伤,缩短术后机械通气时间。
呼吸机相关并发症有气道损伤、喉头水肿、皮下纵隔气肿、肺不张、肺部感染等,本组病例中主要出现的呼吸机相关并发症为喉头水肿及呼吸机相关性肺炎。因此,术前积极控制肺部感染,术中缩短体外循环时间、术后积极预防并发症均可缩短机械通气时间。
[1]闫宗容,吴明昌,郑秀华,等.随访后校正的新生儿先天性心脏病发病率研究[J].中国围产医学杂志,2009,12(1):32-35.
[2]刘凯波,潘迎,李红梅,等.北京市10年围产儿先天性心脏病资料分析[J].中国优生与遗传杂志,2008,16(3):100-101,106.
[3]朱伟东,吴英桂,苏惠霞.婴幼儿先天性心脏病术后机械通气监护的临床应用研究[J].河北医学,2007,13(7):857-859.
[4]郭瑞表,王耕芳,刘丽,等.长期机械通气老年病人呼吸机管道细菌污染的研究[J].护理研究,2004,18(19):1729-1731.
[5]李元忠,杨荣利,洪秀琴,等.心脏手术后机械通气时间的影响因素分析[J].中国实用外科杂志,2006,26(5):358-359.
[6]陈金兰,杨一峰,胡建国,等.影响婴幼儿先心病术后机械通气时间的多因素分析[J].中南大学学报:医学版,2007,32(2):328-332.
[7]俞万丛,体外循环肺损伤与保护的研究进展[J].蚌埠医学院学报,2012,37(12):1554-1558.
[8]Diearlo JV,Raphaely RC,Steven JM,et al.Pulmonary mechanics in infants after cardiac surgery[J].Crit Care Med,1992,20(1):22-27.
[9]Kim WG,Lee BH,Seo JW.Light and electron microscopic analyses for ischaemia-reperfusion lung injury in an ovine cardiopulmonary bypass model[J].Perfusion,2001,16(3):207-214.
[10]Chai PJ,Nassar R,Oakeley AE,et al.Soluble complement receptor-1protects heart,lung,and cardiac myofilament function from cardiopulmonary bypass damage[J].Circulation,2000,101(5):541-546.
[11]Schlensak C,Doenst T,Preusser S,et al.Cardiopulmonary bypass reduction of bronchial blood flow:apotential mechanism for lung injury in a neonatal pig model[J].J Thorac Cardiovasc Surg,2002,123(6):1199-1205.
[12]李元忠,杨荣利,洪秀琴,等.心脏手术后机械通气时间的影响因素分析[J].中国外科实用外科杂志,2006,26(5):358-359.
