80例瘢痕子宫剖宫产手术的临床分析
2013-07-02张超华
张超华
(河南省濮阳市油田总医院妇产科,河南 濮阳 457001)
80例瘢痕子宫剖宫产手术的临床分析
张超华
(河南省濮阳市油田总医院妇产科,河南 濮阳 457001)
目的 探讨瘢痕子宫产妇再次妊娠行剖宫产手术临床分析。方法 选取2010年4月至2012年4月我院收治的80例瘢痕子宫产妇再次妊娠行剖宫产手术分娩患者,对其临床资料进行回顾性分析。结果 下腹横切口进入腹腔时间和手术时间均明显长于下腹纵切口,而轻度粘连发生低于下腹纵切口,对比差异具有统计学意义(P<0.05),两种切口方式术中出血量以及重度粘连发生率对比,差异不具有统计学意义(P>0.05)。结论 瘢痕子宫行剖宫产具有较多不可预知的风险,因此要严格掌握首次行剖宫产的手术指征,对再次行剖宫产进行充分的评估,可有效降低手术风险和术后并发症。
瘢痕子宫;再次妊娠;剖宫产
瘢痕子宫产妇再次妊娠分娩时是再次行剖宫产还是行阴道分娩是目前产科医师研究的重要课题,争论的焦点是瘢痕子宫再次妊娠时是否可以保证子宫在再次分娩过程中不会发生破裂[1]。临床研究表明,瘢痕子宫产妇再次妊娠,行经阴道分娩时发生子宫破裂的危险性可增加2.7%。由于阴道试产具有不可预测性,剖宫产术相对比较安全,目前国内很多产科医师和产妇多倾向于行再次剖宫产[2]。为研究瘢痕子宫产妇再次妊娠行剖宫产手术临床分析,我院选取收治的80例瘢痕子宫产妇再次妊娠行剖宫产手术分娩患者,根据切口方式分为下腹部纵切口传统式(38例)和下腹横切口新式(42例),对其临床资料进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2010年4月至2012年4月我院收治的80例瘢痕子宫产妇再次妊娠行剖宫产手术分娩患者,年龄22~40岁,平均年龄(26.5±2.7)岁;26例孕周32~36周,54例孕周37~42周;69例二次剖宫产,11例三次剖宫产;与前次剖宫产手术时间间隔2~11年。根据切口方式分为下腹部纵切口传统式(38例)和下腹横切口新式(42例),两组在年龄、孕周以及剖宫产次数等方面对比,差异不具有统计学意义(P>0.05),可进行对比分析。
1.2 手术方法
麻醉方式选择腰硬联合麻醉,下腹部纵切口传统式切除是从原手术皮肤瘢痕进入逐层切开入腹,分离粘连部分,暴露出子宫的下段。而下腹横切口新式剖宫产是切除皮肤瘢痕分离粘连,选择下段原瘢痕上方1cm处作为子宫切口,若出现重度粘连难以良好地暴露子宫下段时,可行子宫体纵切口或者子宫体横切口。采用称量法和容积法收集患者术中出血量,若剖宫产术中出血量大于500mL即可诊断为剖宫产术后出血。观察两种手术方式手术时间、术后出血量以及粘连等情况。
1.3 粘连判断标准
0级:完全无粘连;I级:子宫下段切口处出现单个薄且易分离的粘连,可进行锐性分离且没有溢血;Ⅱ级:出现二处I级粘连,分离面比较粗糙且分离时出血明显;Ⅲ级:出现广泛的粘连,分离比较困难且出血多;IV级:膀胱、大网膜、肠管腹腔内的粘连紧密且分离困难。轻中度粘连包括I级和Ⅱ级粘连,重度粘连包括Ⅲ级和Ⅳ级粘连。
1.4 统计学方法
2 结 果
下腹横切口进入腹腔时间和手术时间均明显长于下腹纵切口,而轻度粘连发生低于下腹纵切口,对比差异具有统计学意义(P<0.05),两种切口方式术中出血量以及重度粘连发生率对比,差异不具有统计学意义(P>0.05),见表1、表2。
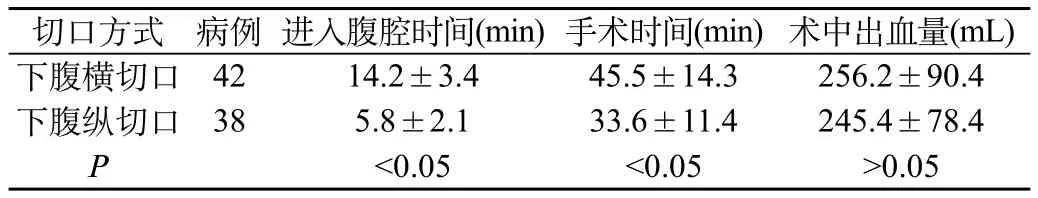
表1 两种切口方式手术情况分析
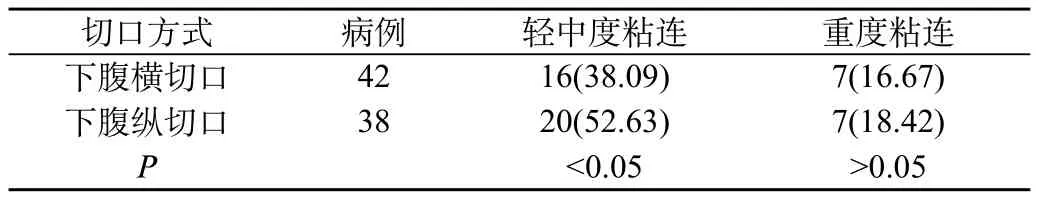
表2 两种切口方式粘连发生情况分析
3 讨 论
瘢痕子宫是由于前次行剖宫产、子宫穿孔修补术以及肌瘤剔除等原因所导致的子宫出现瘢痕,多数瘢痕子宫是因剖宫产所导致的。临床研究显示前次有剖宫产史,再次行剖宫产指征可达39%,然而随着剖宫产率的升高,新生儿的死亡率并没有降低,反而造成母婴并发症逐渐增多[3]。但医师必须认识到剖宫产术后再次妊娠行阴道分娩同样存在着较大的风险,许成芳等[4]研究显示,瘢痕子宫再次妊娠行阴道分娩与行剖宫产相比,同样引发新生儿在窒息、肺不张、吸入性肺炎等情况,且具有更多的不可预见性,而剖宫产术相对比较安全。目前临床瘢痕子宫剖宫产术多倾向于选择下腹壁横切口,其切口比较美观,且不易出现腹壁疝,但会造成腹腔内创面比较粗糙,有时需切断腹直肌才可进入腹腔,导致解剖层次不清,很容易误伤膀胱等脏器。而下腹纵切口,其切口为纵形且较长,可造成腹膜破损,增加了与肠管、网膜接触面积,从而增加粘连的机会[5]。
通过对本组资料研究显示,由于瘢痕子宫行剖宫产具有较多不可预知的风险,下腹部纵切口虽然进入腹腔和手术时间较短,但其粘连的发生率要明显高于下腹横切口,且切口影响美观,因此瘢痕子宫行剖宫产手术切口一定要根据患者的具体情况而定[6]。总而言之,要严格掌握首次行剖宫产的手术指征,尽可能避免出现瘢痕子宫,对瘢痕子宫再次行剖宫产进行充分的评估,对于降低手术风险和并发症发生具有重要作用。
[1] 朱庆双.剖宫产术后再次妊娠分娩387例临床分析[J].中华妇幼临床医学杂志,2011,7(1):43-45.
[2] 张奕梅,刘卓.80例疤痕子宫剖宫产的临床分析.医学信息,2009, 22(1):56-57.
[3] 吴彩芳.131例疤痕子宫剖宫产临床分析[J].中国现代药物应用, 2010,4(19):60-61.
[4] 许成芳,李田,彭其才,等.478例疤痕子宫再次妊娠分娩方式临床探讨[J].中山大学学报,2008,29(4S):79-80.
[5] 陈淑丹.剖宫产同时肌瘤剔除术130例临床分析[J].当代医学, 2012,18(15):46-47.
[6] 孙哗,黄敏.194例疤痕子宫再次剖宫产的临床分析[J].吉林医学, 2011,32(16):3228-3229.
R719.8
B
1671-8194(2013)25-0164-02
