早期胃癌患者淋巴结转移的危险因素分析
2013-06-12罗来斌黄湖南郑马亮邱卫明
罗来斌,黄湖南,郑马亮,邱卫明
(中国人民解放军第184医院a.消化外科;b.消化内科;c.普外科,江西 鹰潭 335000)
LUO Lai-bina,HUANG Hu-nana,ZHENG Ma-liangb,QIU Wei-mingc
(a.Department of Digestive Surgery;b.Department of Gastroenterology;c.Department of General Surgery,the 184th Hospital of the Chinese People’s Liberation Army,Yingtan 335000,China)
胃癌不仅是我国常见的恶性肿瘤,而且在全世界人口的死亡原因中仍占主导地位。近年来由于胃镜检查及病理活检技术的迅速进步,早期胃癌的检出率逐渐增加[1-2]。早期胃癌是定义为肿瘤位于黏膜或黏膜下层,伴有或不伴有淋巴结转移的胃癌,手术根治切除率和术后生存率均显著高于进展期胃癌,故其手术预后相对更好[3]。虽然大量研究证实有无淋巴结转移是影响早期胃癌预后的重要因素,术中淋巴结清扫亦可降低术后复发率,但清扫过度往往可能会导致患者术后生活质量降低[4-5]。因此,对早期胃癌淋巴结转移危险因素的研究,既有利于预测其发生,对于胃癌患者术后选择合理的治疗方案也具有一定指导意义。本研究通过对中国人民解放军第184医院2005年1月至2011年12月收治的215例早期胃癌患者的临床和病理资料进行回顾性分析,探讨早期胃癌淋巴结转移的危险因素。
1 资料与方法
1.1 病例资料
收集本院收治的早期胃癌患者215例,男115例,女100例,年龄35~81岁,平均(56.3±24.1)岁。根据术中探查发现及术后病理结果而确诊,将215例患者按有无淋巴结转移分为淋巴结转移组(36例)和无淋巴结转移组(179例)。2组一般情况比较差异无统计学意义(P<0.05)。见表1。
1.2 方法
以患者的临床和病理资料为诊断依据,包括性别、年龄、文化程度,肿瘤部位、最大直径、类型、分化程度、浸润深度及幽门螺杆菌(Hp)感染等情况并进行统计分析。
1.3 统计学方法
采用SPSS13.0软件进行统计分析。分类变量分析先进行单因素分析,采用卡方检验;对有统计学意义的变量进行多因素的Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 早期胃癌淋巴结转移的单因素分析
2组患者性别、年龄、肿瘤部位、肿瘤类型、分化程度比较差异均无统计学意义(均P>0.05);肿瘤浸润深度、肿瘤最大直径和Hp感染2组比较差异均有统计学意义(均P<0.05)。见表1。
2.2 早期胃癌淋巴结转移多因素回归分析
将单因素分析中具有统计学意义的因素:肿瘤直径(以肿瘤最大直径≥3 cm作为进行多因素的Logistic回归分析的一个参数进行研究)、肿瘤浸润深度等高危因素做为自变量,以淋巴结转移和无淋巴结转移做为应变量,引入Logistic多因素回归模型进行分析。结果显示:肿瘤浸润深度与早期胃癌淋巴结转移的发病有关(OR=3.103,95%CI:1.495~6.609)。见表2。

表1 2组患者危险因素的单因素分析结果的比较 n=215
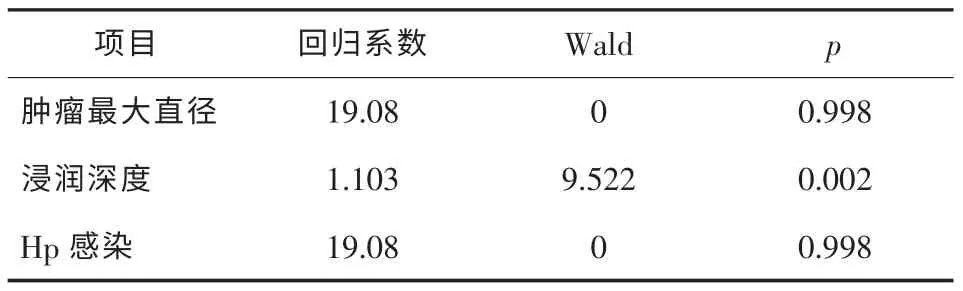
表2 早期胃癌淋巴结转移的多因素Logistic分析结果 n=215
3 讨论
早期胃癌手术的效果较好,预后亦很好,大多数患者可以有较长的无病生存期[6]。早期胃癌术后生存期影响因素的研究很多,如Ji等[7]对1370例行手术切除的早期胃癌患者的回顾性研究显示,无淋巴结转移,l~3枚、4~6枚、6枚以上淋巴结转移者的10年生存率分别为92%、82%、73%和27%。研究发现术中淋巴结清扫可明显降低10年内复发风险,因此淋巴结转移一直被公认为是影响胃癌预后的重要的独立性危险因素。亦有研究[8]证实,对无淋巴结转移的早期胃癌患者,如果盲目地进行广泛的淋巴结清扫,可能会增加手术创伤和术后并发症,不但不能延长无病生存期,可能因手术范围扩大而降低患者的术后生活质量,所以对于早期胃癌患者合理术式的选择往往取决于术前对淋巴结转移情况的精准评估。
本研究结果显示:215例早期胃癌患者中肿瘤直径的大小、浸润深度、Hp感染与肿瘤的淋巴结转移有显著关系,肿瘤直径≥3 cm、浸润至黏膜下层和Hp阳性感染的早期胃癌患者易发生淋巴结转移。多因素Logsitic回归分析的结果表明:浸润深度是造成早期胃癌淋巴结转移风险的独立因素。但本研究同时发现,肿瘤浸润深度的相对危险性最大,肿瘤浸润至黏膜下层所发生淋巴结转移的危险性是肿瘤局限于黏膜层内的3.103倍。究其原因可能同胃壁黏膜下层含有丰富的毛细淋巴管有关,当肿瘤浸润至该处时容易侵犯淋巴管,从而发生了淋巴结转移以后发生远处转移,使患者丧失手术治疗的良机,影响其预后。
近些年来,对早期胃癌的高发因素研究时发现,Hp感染也是其发生的高危因素[9-10]。本研究的胃癌患者中Hp阳性率(47.4%)确实高于人群一般水平,为了进一步研究其阳性率与早期胃癌的淋巴结转移是否存在相关性,经多因素回归分析示:Hp阳性率在有淋巴结转移组与无淋巴结转移组中无明显统计学意义,可能是样本量小的原因,但仍需要大样本、多中心的临床研究来证实,同时相关机制仍需要肿瘤分子及免疫相关基础研究来阐明。
本研究表明,胃癌发生淋巴结转移与肿瘤所在位置、病理类型无关,患者有、无脉管浸润亦无明显影响,这些提示胃癌发生淋巴结转移可能是相对独立的一个转移途径,主要是通过毛细淋巴管内进行蔓延,这也是诱发胃癌发生远处转移和术后局部复发的重要因素之一。
总之,淋巴结转移是影响胃癌预后的重要危险因素,对大量病例进行回顾性研究是为了了解相关高危因素对诱发淋巴结转移的影响。近些年来的研究[11-14]发现,早期胃癌患者术前应常规行胃组织活检判断肿瘤组织学类型,有条件时结合超声内镜判断肿瘤的浸润深度和肿瘤大小,结合术中前哨淋巴结的综合分析,对其淋巴结转移情况进行充分评估,对手术方式具有一定指导意义。早期胃癌伴有淋巴结转移者术后给予靶向治疗可以明显改善患者的预后情况;对术中发现肿瘤体积较大、浸润程度较深,可能已存在淋巴结转移的患者,应明确浸润范围,达到彻底的根治性淋巴结清扫,避免肿瘤细胞通过淋巴组织发生远处转移和局部复发。当胃癌患者存在一系列诱发淋巴结转移的高发因素,而术后病理未给予相关提示时,术后应采取更为积极的辅助治疗措施,往往可以明显提高胃癌患者的无病生存期[15]。笔者下一步的研究方向是积极寻找早期胃癌淋巴结转移的相关分子标志物,以便更好地应用于临床,改善患者的预后。
[1]李延青.胃癌的早期诊断[J].中华消化杂志,2011,31(8):573-574.
[2]任丽华.临床早期胃癌32例的内镜诊断及临床分析[J].临床和实验医学杂志,2012,11(14):1138-1139.
[3]Tae H L,Joo Y C,Young W C,et al.Appropriate indications for endoscopic submucosal dissection of early gastric cancer according to tumor size and histologic type[J].Gastrointestinal Endoscopy,2010,71(6):920-926.
[4]Park Y D,Chung Y J,Chung H Y,et al.Factors related to lymph node metastasis and the feasibility of endoscopic mucosal resection for treating poorly differentiated adenocarcinoma of the stomach[J].Endoscopy,2008,40(1):7-10.
[5]Ben E H,Joost A P,Bin K K,et al.Lymph node metastasis in intermediate-risk penile squamous cell cancer:a twocentre experience[J].Euro Urol,2010,57(4):688-692.
[6]秦新裕.不断规范和提高我国胃癌外科治疗水平[J].中华普外科手术学杂志:电子版,2010,4(2):1-3.
[7]Ji Y A,Hwoon Y J,Kee D C,et al.Endoscopic and oncologic outcomes after endoscopic resection for early gastric cancer:1370 cases of absolute and extended indications[J].Gastrointestinal Endoscopy,2011,74(3):485-493.
[8]方仪,郑朝旭,冯强,等.早期胃癌的临床诊疗特点和预后分析[J].中国肿瘤临床,2009,36(8):199-201.
[9]Valeska P L,Isabelle J L,Markênia K S,et al.Prevalence of helicobacter pylorigenotypes(vacA,cagA,cagE and virB11)in gastric cancer in brazilian’s patients:an association with histopathological parameters[J].Cancer Epidemiol,2011,35(5):32-37.
[10]周俊伟.幽门螺杆菌感染与胃癌的相关性[J].中华医院感染学杂志,2012,22(21):4799-4800.
[11]施新岗,李兆申.内镜黏膜下剥离术治疗早期胃癌进展[J].中华消化内镜杂志,2008,25(1):52-54.
[12]王鑫,金晶,李晔雄,等.局部晚期胃癌术后预后因素分析及对术后辅助治疗意义探讨[J].中华放射肿瘤学杂志,2011,20(4):306-311.
[13]Nobutsugu A,Hirohisa T,Atsuko O,et al.Long-term outcomes of combination of endoscopic submucosal dissection and laparoscopic lymph node dissection without gastrectomy for early gastric cancer patients who have a potential risk of lymph node metastasis[J].Gastrointestinal Endoscopy,2011,74(4):792-797.
[14]Sun J,Sun Y H,Zeng Z C,et al.Consideration of the role of radiotherapy for abdominal lymph node metastases in patients with recurrent gastric cancer[J].Int J Radiat Oncol Biol Phys,2010,77(2):384-391.
[15]Yu J W,Wu J G,Tajima Y,et al.Study on lymph node metastasis correlated to lymphangiogenesis,lymphatic vessel invasion,and lymph node micrometastasis in gastric cancer[J].J Surg Res,2011,168(2):188-196.
