应用游离腹部皮瓣行118例乳房重建术的单中心报告
2013-06-09陈颖陈嘉莹李琳陈嘉健杨犇龙黄晓燕陈灿铭胡震柳光宇沈镇宙邵志敏俞培荣吴炅
陈颖陈嘉莹李琳陈嘉健杨犇龙黄晓燕陈灿铭胡震柳光宇沈镇宙邵志敏俞培荣吴炅
1. 复旦大学附属肿瘤医院乳腺外科,复旦大学上海医学院肿瘤学系,上海 200032
2.美国德克萨斯大学MD.Anderson癌症中心整形外科,休斯顿 77030
应用游离腹部皮瓣行118例乳房重建术的单中心报告
陈颖1陈嘉莹1李琳1陈嘉健1杨犇龙1黄晓燕1陈灿铭1胡震1柳光宇1沈镇宙1邵志敏1俞培荣2吴炅1
1. 复旦大学附属肿瘤医院乳腺外科,复旦大学上海医学院肿瘤学系,上海 200032
2.美国德克萨斯大学MD.Anderson癌症中心整形外科,休斯顿 77030

吴炅,博士,现任复旦大学附属肿瘤医院乳腺外科主任医师,博士生导师,复旦大学附属肿瘤医院副院长。同时担任中国抗癌协会乳腺癌专业委员会常务委员、秘书长,中国抗癌协会软组织肿瘤专业委员会委员,上海市抗癌协会乳腺癌分会副主任委员,上海市医学会肿瘤靶分子专科分会副主任委员,上海市医学会肿瘤学分会青年委员,上海市疾病预防控制中心乳腺癌防治专题组秘书。同时任复旦大学肿瘤学系授课教授。
背景与目的:随着诊疗技术的不断革新,乳腺癌的无病生存期和总生存率显著提高。为了改善患者术后的生活质量,越来越多的乳房重建技术被应用于临床。本文拟通过回顾复旦大学附属肿瘤医院乳腺外科118例游离腹部皮瓣乳房重建术的开展情况,介绍该术式的手术方法及结果,并就开展过程中的心得体会加以阐述。方法:收集2006年11月—2013年6月117例(1例接受双侧重建)接受全乳切除并进行即刻或延期游离腹部皮瓣乳房重建的患者进行即刻或延期游离腹部皮瓣乳房重建的临床资料,分析手术情况、围手术期并发症发生率及远期转归。结果:在上述观察期间共完成118例游离腹部皮瓣乳房重建术,平均手术时间7.72 h,平均热缺血时间78.74 min,平均血管吻合时间60.83 min。保留腹壁下深血管穿支平均为3支,胸廓内血管为首选的受区血管。术后发生血管危象10例,其中静脉血栓6例,静脉成角4例;解救成功7例,皮瓣全部坏死3例,成功率为97.46%。术后伤口感染发生率为7.00%,下腹部膨隆发生率为3.50%,无腹壁疝发生。手术距首疗程化疗的中位时间为19 d。中位随访12个月,1例出现远处转移,未发现局部复发。结论:游离腹部皮瓣乳房重建术可获得较佳的重建乳房外观,虽然该术式较为复杂,对术者要求高,存在学习曲线,但术式成功率高,术后并发症较少,不影响肿瘤安全性,值得推广。
乳腺癌;乳房重建;游离腹部皮瓣;显微外科
乳腺癌发病率日益上升,据世界卫生组织2008年的统计数据显示,仅2008年全球新增乳腺癌病例数达138.4万例,其中中国新增例数为16.9万例[1]。与乳腺癌发病率上升相伴随的是诊治水平的不断提高,随着筛查技术的广泛开展、多种治疗手段及诊治规范的普及,乳腺癌的无病生存期和总生存率显著提高,这也使得乳腺癌患者术后的生活质量日益受到人们的关注。
对于不符合保乳指征的患者,患侧乳房切除是去除肿瘤病灶的最佳方式,然而,乳房的缺失改变了患者的身体外形,使其丧失女性的基本特征,同时可能引发自信心下降、焦虑和抑郁等精神疾患[2]。为了改善乳腺癌患者术后的生活质量,越来越多的乳房重建技术被应用于临床,包括乳房假体植入术和自体组织乳房重建术两大类。
就自体组织乳房重建术而言,目前应用较为广泛的主要是背阔肌皮瓣和腹直肌皮瓣两类,后者又可分为带蒂和游离皮瓣,游离皮瓣因其对供区损伤小、皮瓣血供好、组织量充足、重建乳房外形佳,在具备显微外科手术条件的单位中备受推崇。复旦大学附属肿瘤医院自2006年11月以来,已开展118例游离腹部皮瓣乳房重建术,现就开展过程中的经验加以阐述。
1 资料和方法
1.1 一般资料
自2006年11月—2013年6月,117例乳腺癌患者在复旦大学附属肿瘤医院乳腺外科接受了游离腹部皮瓣乳房重建术,其中1例患者接受双侧重建,故共计开展118例手术。117例患者的中位年龄为42岁(25~62岁),平均体质指数(body mass index,BMI)为22.32 kg/m2(18~32 kg/m2)。93例接受即刻乳房重建,25例接受延期乳房重建。乳房原发病灶病理显示,导管原位癌37例(31.40%),浸润性导管癌69例(58.50%),浸润性小叶癌3例(2.50%),浸润性小管癌1例(0.80%),黏液腺癌4例(3.40%),分叶状肿瘤3例(2.50%),另有1例延期重建者原发病灶病理不详。
1.2 手术方法
1.2.1 乳房切除术式
接受即刻乳房重建者,采取保留皮肤的全乳切除术(skin sparing mastectomy);接受延期乳房重建者,则先切除患侧胸壁皮肤上的手术瘢痕,并潜行分离皮下组织至术前标记的乳房边界处。
1.2.2 受区血管准备
目前较常采用的受区血管为胸廓内血管。术中切开第2或第3肋间肌肉,并分离胸廓内动静脉。若肋间隙狭窄,可考虑切除部分第2或第3肋软骨,以便更好地显露手术野。部分患者胸廓内血管条件不佳,可考虑选择肩胛下血管或胸外侧血管作为受区血管。部分即刻重建患者同期行腋窝淋巴结清扫术,术中肩胛下血管或胸外侧血管已解剖分离完整,亦可直接取其作为受区血管。
1.2.3 腹部皮瓣设计
皮瓣的获取需综合考虑穿支分布以及所需组织量的大小而进行设计。考虑到腹壁下血管的粗大穿支多分布在脐周,故腹部皮瓣的上界一般取在脐上1 cm,下界高于阴阜1~2 cm,皮瓣最宽处约11.50~18.00 cm,皮瓣两侧延至髂前上棘(图1)。
1.2.4 分离皮瓣及穿支
根据皮瓣设计的边界切开皮肤及皮下组织,分离并保护腹壁下浅血管以备用。沿腹外斜肌腱膜和前鞘表面由外向内分离皮瓣,尽可能多地分离并保护两侧自腹直肌前鞘穿出的腹壁下深血管的穿支。待皮瓣分离完整后,选定优势侧穿支,分离穿支至其腹壁下深血管的起始处,并进一步追溯腹壁下深血管的主干至其髂外血管起始处,形成一侧腹壁下深血管蒂,待受区血管准备完毕后予以夹闭并离断,形成游离血管蒂皮瓣。
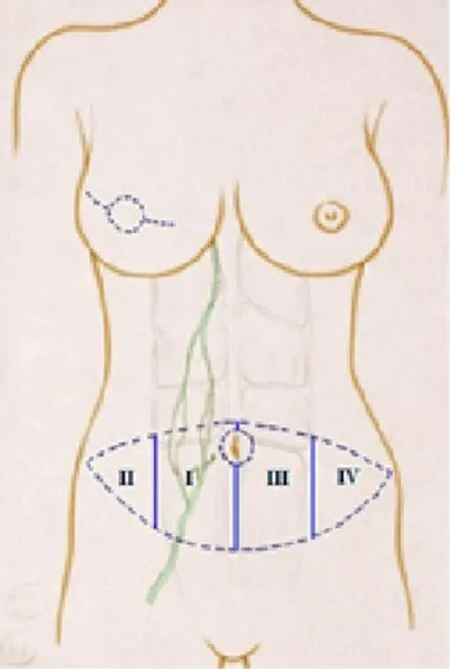
图 1 游离腹壁下动脉穿支皮瓣及其分区示意图Fig. 1 Diagram of deep inferior epigastric artery perforator flap and its subregions
根据穿支血管的分离及腹直肌的保留程度(muscle sparing,MS),游离腹部皮瓣可分为4种不同的类型[3]:MS-0是指直接将穿支周围的腹直肌横向完全离断的方式,不对穿支进行进一步的分离解剖,从而最大限度地保护穿支,这种方式适合于穿支数目多且管径均较细者;MS-1 是指只切取一部分穿支周围腹直肌的中带和内带,保留外带的方式;MS-2是指只切取穿支周围腹直肌的中带,保留内带和外带的方式;MS-3 是指将穿支血管与腹直肌完全分离,不切取腹直肌的方式,此类型的皮瓣亦称为游离腹壁下深血管穿支皮瓣(deep inferior epigastric artery perforator,DIEP),可最大程度地保护腹直肌,减少对供区的损伤,可适用于穿支管径粗、数量少而位置集中者(图2)。
1.2.5 血管吻合
夹闭受区血管的远心端后,使用显微外科设备,采用9-0 Prolene 缝线端-端、等间距、间断缝合腹壁下深血管与受区血管近心端。自2013年4月起,我中心开始应用静脉血管吻合器(动脉仍采用Prolene缝线手工缝合),至2013年6月已累计应用于6例乳房重建术中。
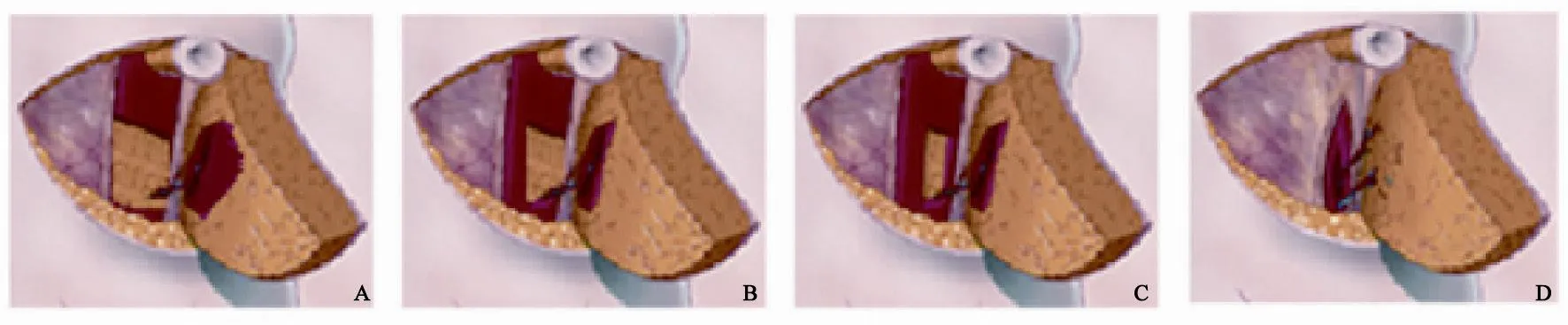
图 2 游离腹部皮瓣保留腹直肌分类示意图[4]Fig. 2 Diagram of classification of MS for free abdominal flap[4]
1.2.6 皮瓣塑形
根据Dinner[5]的理论,由于皮瓣的血管蒂仅来源于一侧的腹壁下血管,因此皮瓣以血管蒂所在区域(Ⅰ区)的血供最为丰富,与血管蒂同侧的皮瓣外侧区(Ⅱ区)的血供次之,而血管蒂对侧的皮瓣内区(Ⅲ区)血供比Ⅱ区差,血管蒂对侧的皮瓣外区(Ⅳ区)血供最差(图1)。血管吻合完毕后,术者可根据皮瓣血供情况及重建乳房所需的组织量,酌情切除部分乃至全部Ⅳ区,以及部分Ⅲ区的皮瓣。将保留的皮瓣去表皮后,改患者体位为半卧位,将皮瓣置入胸部皮瓣内,可根据乳房的外形,取纵向、斜向、横向放置,置入时注意避免牵拉或扭曲血管蒂。
1.2.7 脐孔再造与创口缝合
潜行分离上腹部皮瓣至肋弓处,在适当的位置切开皮肤及皮下组织,形成新的脐周皮肤,缝合脐周、腹部、乳房等处的伤口,并放置引流。
1.2.8 皮瓣术后监测
传统的术后皮瓣监测方式是将临床观察和手执超声多普勒血流探测仪相结合[6]。通过有经验的护士或医师术后每小时的临床观察,再辅以手执超声多普勒血流探测仪在术后每小时监测血流情况,以期能及时发现血管并发症,在皮瓣坏死前争取手术时机以挽救皮瓣。我中心自2012年8月起开始试验性应用近红外组织血氧参数无损监测仪进行术后皮瓣的辅助监测,在应用过程中,成功地在早于临床出现异常前预警了1例血管危象的发生。
1.2.9 对侧乳房对称性手术
若患者对侧乳房过大或明显下垂,可在手术同期或术后延期行对侧乳房的缩乳提升术或乳房提升固定术,使双乳更加对称、美观。
1.3 研究方法
收集接受游离腹部皮瓣乳房重建术的117例患者的资料,包括住院病历、手术记录、门诊病历、病理及其他辅助检查结果,分析总结患者的手术情况、围手术期并发症发生率及远期转归。
1.4 统计学处理
所得资料用SPSS 20.0统计软件进行处理,计量资料用均数(最小值-最大值)表示,采用Kruskal-Wallis检验及t检验进行显著性检验,P<0.05为差异有统计学意义。
2 结 果
2006年11月—2013年6月共开展118例游离腹部皮瓣乳房重建术,累计开展例数-时间曲线见图3。
乳房平均重量为478.50g(220~1 102 g),腹部皮瓣平均重量为593.60 g(277~1 130 g)。118例乳房重建术中,MS-0共3例,MS-1共3例,MS-2共59例,MS-3共53例。平均穿支总数3支,62例保留了双排穿支,21例仅保留了外侧穿支,25例仅保留了内侧穿支,另有10例早期的病历记录不详。

图 3 游离腹部皮瓣乳房重建术累计开展例数-时间曲线Fig.3 Free abdominal flap breast reconstruction cases-time curve
共计85例选择胸廓内血管作为受区血管,其中同期行腋窝淋巴结清扫者共14例 (16.50%),既往接受过腋窝清扫术者共8例(9.40%);另有27例选择肩胛下血管作为受区血管,其中同期行腋窝清扫者共20例(74.10%),既往接受过腋窝清扫术者1例(3.70%)。除此之外,共有5例选择了胸外侧血管作为受区血管,1例选择了胸背血管。术中因胸廓内血管管径太细而更换为肩胛下血管者共7例,其中3例同期行腋窝清扫术;更换为胸外侧血管者2例,均未行腋窝清扫术。另有3例皮瓣因术中血管吻合后回流不畅,予双静脉引流。
118次乳房重建术的平均手术时间为7.72 h(4.60~11.00 h),平均热缺血时间为78.74 min(44~130 min),平均吻合血管时间为60.83 min(27~100 min),平均总住院天数为20.04 d(10~39 d),平均术后住院天数为10.73 d(4~24 d)。为了更好地对比在该术式开展过程中术者的学习曲线,现拟将118次以大规模开展1年(2011.10)前后以及应用血管吻合器(2013.04)前后作为不同的时间截点加以分析。统计结果显示,3个时间段之间的手术时长、热缺血时间、吻合血管时间的差异均有统计学意义(手术时长:Kruskal-Wallis检验,P=0.014;热缺血时间:t检验,P=0.001;吻合血管时间:t检验,P<0.001)。2006年11月—2011年10月,平均热缺血时间及吻合血管时间数据缺失(表1)。
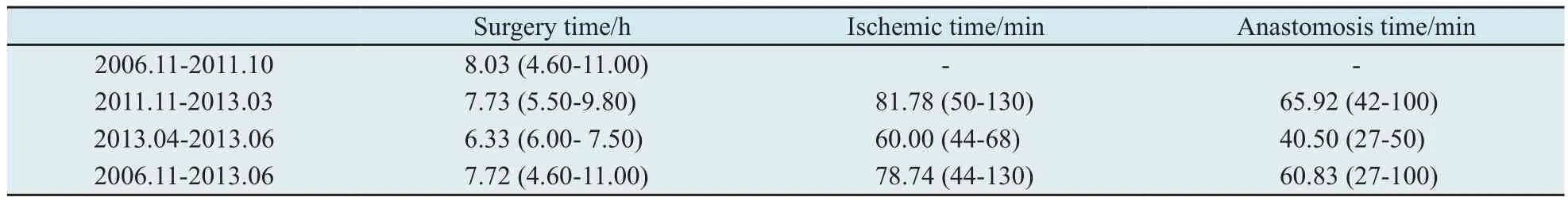
表 1 分时段手术时间、热缺血时间、吻合血管时间统计Tab. 1 Statistics for surgery time, ischemic time and anastomosis time
术后共有10例皮瓣因血管危象重返手术室,探查后发现均为静脉危象,其中6例为静脉血栓形成,4例为静脉成角。4例静脉血栓在术后72 h内发生,其中2例改用双静脉引流,另外2例予取出血栓后重新吻合血管,最终2例静脉血栓解救成功,1例全皮瓣坏死,1例部分皮瓣坏死;2例静脉血栓在术后72 h后发生,其中1例行二次手术时皮瓣已坏死,1例予取出血栓后重新吻合血管,最终皮瓣仍全部坏死;4例静脉成角均发生在术后72 h内,其中1例改双静脉引流、1例重新吻合血管、2例予解除压迫后皮瓣全部解救成功。118次皮瓣中共有3例发生全皮瓣坏死,分别发生在第4、26、40例,均为该术式开展的前期(图3),皮瓣成功率为97.46%。
其他成功完成游离腹部皮瓣乳房重建的患者中,术后共有8例发生伤口感染(7.00%),5例皮下血肿(4.30%),4例血清肿(3.50%);8例伤口延迟愈合(7.00%),3例伤口裂开(2.60%);4例出现下腹部膨隆(3.50%),无腹壁疝发生;脐坏死1例(0.90%);脂肪坏死31例(27.00%);1例下肢静脉栓塞(0.90%)。
术后60例患者接受重建术后辅助化疗,首次化疗距离手术的间隔中位时间为19 d(7~57 d)。在这60例患者中,有8例患者因术后伤口并发症,包括伤口感染、延迟愈合、血肿等,首次化疗距离手术的间隔中位时间为18 d(10~37 d)。术后伤口并发症的出现并未延迟辅助化疗的开始时间。
中位随访12个月(1~80个月),1例患者出现远处转移,未发现局部复发。
3 讨 论
游离腹部皮瓣乳房重建术自开展以来便备受瞩目,这与其自身的诸多优点密不可分,具体包括[7]:①组织量充足、血供充沛;②尽可能少地切除腹直肌和前鞘,供区损伤及并发症大大减少,术后康复时间缩短;③几乎不携带腹直肌组织,术后皮瓣体积长期不变,重建乳房形态稳定;④在血管蒂游离过程中,肋间神经得以保留,术后腹直肌失神经萎缩减少;⑤位置隐蔽,更符合美学要求,对肥胖患者还可起到腹部整形和美容作用;⑥行即刻乳房重建时,供区和受区的手术可同时进行,缩短了手术时间;⑦穿支血管从腹直肌内分离出来,不同程度地延长了血管蒂,皮瓣置入更为灵活。
尽管在国外,特别是美国,假体重建已日趋成为主要的乳房重建方式[8],然而这与其对侧或双侧乳房预防性切除比率上升有着密切关系[9],假体更易取得双侧重建乳房的高对称度,并避免了对自体组织供区的较大创伤。然而,目前中国国内尚无遗传突变检测,因此预防性全乳切除的开展尚不普遍;在单侧乳房切除术后,自体组织重建的乳房与正常乳腺组织具有较高的相似度,手感、外形等均较假体自然,活动度亦比假体好,部分重建的乳房可有一定程度的感觉恢复,再加上游离腹部皮瓣的诸多优点,因此,在具备显微外科手术条件的单位,对于早期乳腺癌、不适合保乳、重建乳房组织需要量较大、腹部脂肪量充足、既往无腹部抽脂史、既往腹部手术史未破坏腹壁下深血管及其穿支的患者,可考虑行游离腹部皮瓣乳房重建术。
对于游离腹部皮瓣乳房重建来说,手术的难点在于评估、选择穿支,评估是否需要切取穿支周围肌肉,切取肌肉的量,从而在保护穿支免受分离过程中的损伤与最大限度降低对腹部供区的影响之间达到一个平衡点。在我中心开展游离腹部皮瓣乳房重建术的初期,关注点较多地侧重于如何在最大程度地降低对供区损伤的基础上成功地完成每一例手术,因此更多地选用MS-3术式。在开展后期,关注点则更多地侧重于皮瓣血供的优化,MS-2术式被更多地采用,力求减少解剖分离过程中对穿支的损伤。在随访过程中,117例患者无1例出现腹壁疝,下腹壁膨隆的发生率也仅为3.50%。患者术后腹壁功能的随访和评估将会持续进行,但目前已有的资料显示,两种术式对腹壁功能的影响均较小,故在此前提下,MS-2可实现皮瓣血供的最优化。
受区血管的选择方面,胸廓内血管因距离心脏更近,胸腔内负压有利于静脉更好的引流,且其管径与腹壁下深血管更为匹配,所在位置便于显微外科操作,故成为了受区血管的首选。然而当其过细,或者在同期行腋窝淋巴结清扫的患者中,若肩胛下血管或胸外侧血管已分离完整,则也可取其为受区血管。在此次分析的118例重建手术中,同期行腋窝淋巴结清扫者共36例,选择肩胛下血管、胸外侧血管、胸背血管作为受区血管者共22例,占61.10%。
随着术者手术经验的积累,从该术式开展至今,手术时间逐步缩短,皮瓣的热缺血时间亦有所缩短。近期得益于静脉血管吻合器的应用,吻合血管的时间出现大幅缩短。Gacto等[10]的研究表明,皮瓣热缺血时间>60 min以及总手术时间>500 min的患者,术后并发症的发生率显著升高(前者:OR=19.20,95%CI:2.38~154.45;后者:OR=11.00,95%CI:2.31~52.27)。因此,随着学习曲线的延伸,手术技巧的进一步熟稔,相信不仅手术时间将会在现有基础上进一步缩短,术后并发症的发生率亦会有所降低。
对于游离腹部皮瓣乳房重建术而言,全部皮瓣坏死最终将导致手术失败。为了避免这种状况发生,要求术者必须熟练掌握该术式的手术技巧;与此同时,一个高效、责任心强的术后监测团队亦是不可或缺的。回顾我中心70%的血管危象解救成功,得益于早期发现问题,尽快处理干预;3个全部皮瓣坏死的病例,皆因术后静脉血栓形成、再次手术后仍无法解救而终以失败告终,其中2例发生在术后72 h以后。Repez等[11]的研究表明,仅10%的血管栓塞在术后72 h后出现,且目前尚无后期发生血管危象的皮瓣解救成功的记录。有鉴于此,目前我中心术后皮瓣的监测方法拟定为:术后72 h内每小时检查皮瓣1次,72 h后每3小时1次,1周后8小时1次。监测内容包括皮瓣颜色、温度、按压后的毛细血管充盈时间、手执超声多普勒监测血管搏动情况。
自2012年8月以来,皮瓣监测另辅以术后36 h内近红外组织血氧参数无损监测仪的实时连续监测,该监测仪在监测过程中表现出独到的优势。在应用该仪器监测的皮瓣中,有1例皮瓣因静脉成角,在两次临床观察间隔期间内迅速淤血变紫。仪器实时监测显示30 min内皮瓣氧饱和度从64.20%下降到36.70%,组织血容量从0.86上升至1.25(图4),均已达到皮瓣出现血管危象的预警值[6,11-12],且该变化早于临床所观察到的变化。待后续仪器更新,加入报警机制后,相信该仪器将会在术后皮瓣监测中体现出更大的优势,从而更早、更及时地预警血管危象的产生,提高皮瓣解救率。
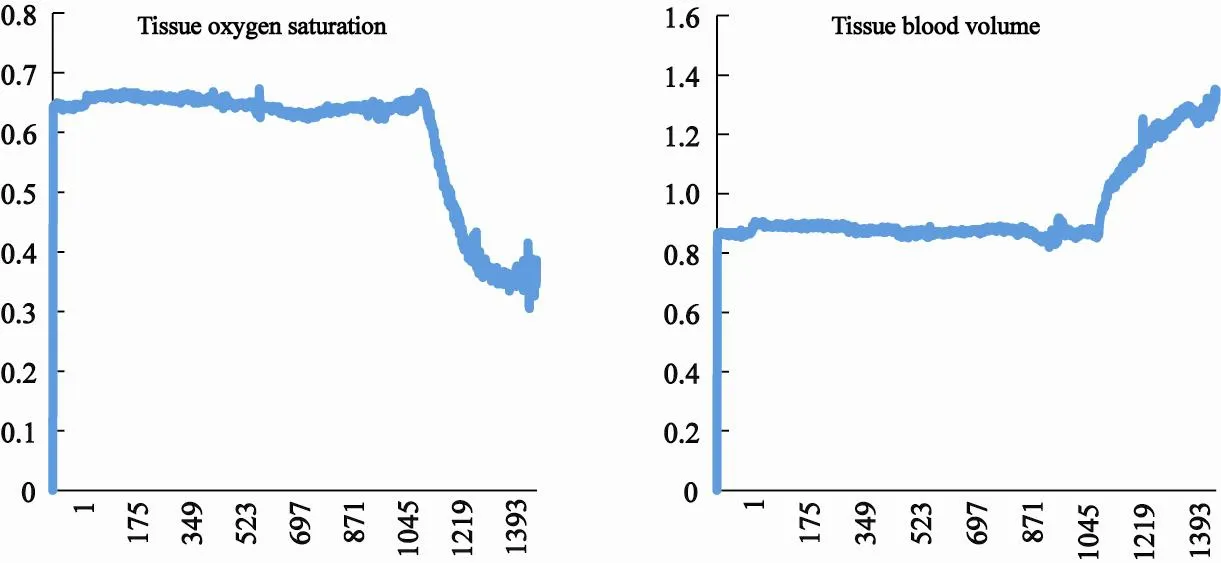
图 4 皮瓣吻合静脉成角后氧饱和度及组织血容量的变化曲线图Fig. 4 Variation curves of tissue oxygen saturation and tissue blood volume after the vein was compressed
游离腹部皮瓣乳房重建术因其独到的优势,在乳腺癌术后乳房重建领域扮演着重要的角色。然而,这一术式的手术难度高,要求具备显微外科手术条件,对术者要求高,同时术后皮瓣监测需要一整个高效、责任心强的团队支持。为了提高该重建术的成功率,越来越多的术前穿支评估手段[13]、术后皮瓣监测技术被广泛应用,包括运用术前多普勒超声[14]、CTA[11,15-16]、MRA[17]评估腹壁穿支的数量、位置及走行,力求在术前提供给术者更多的关于皮瓣的信息,减轻术者的压力,缩短皮瓣获取时间;术后皮瓣监测则包含了植入式多普勒超声、镭射多普勒超声、微透析、近红外组织血氧参数监测仪等辅助仪器的参与[18],以期在临床观察发现异常之前预警血管危象的发生,减轻术后皮瓣观察者的压力,更早、更及时地甄别出血管危象并尽早干预,提高皮瓣的存活率。相信在越来越多的医务人员的共同努力下,游离腹部皮瓣乳房重建术将更好地应用于乳腺癌患者,促进其术后生活质量的提高。
志 谢
感谢徐舸先生的科研基金资助。感谢John Miller医生、Pierre Chevray医生对本课题的指导和帮助。
[参 考 文 献]
[1] GLOBOCAN 2008 (IARC), Breast cancer incidence, mortality and prevalence worldwide in 2008 [EB/OL]. Section of Cancer Information, [2013-07-25]. http://globocan.iarc.fr.
[2] ROOSTAEIAN J, CRISERA C. Current options in breast reconstruction with or without radiotherapy [J]. Curr Opin Obstet Gynecol, 2011, 23(1): 44-50.
[3] ANDRADES P, FIX RJ, DANILLA S, et al. Ischemic complications in pedicle, free, and muscle sparing transverse rectus abdominis myocutaneous flaps for breast reconstruction[J]. Ann Plast Surg, 2008, 60:562-567.
[4] MD Anderson Cancer Center, Breast reconstruction: reconstruction using abdominal tissue [EB/OL]. Cancer treatment, [2013-07-25]. http://www.mdanderson.org/ patient-and-cancer-information/cancer-information/cancertopics/cancer-treatment/surgery/breast-reconstruction/ abdominal-flaps.html.
[5] DINNER M I, DOWDEN R V, SCHEFLAN M. Refinements in the use of the transverse abdominal island flap for postmastectomy reconstruction [J]. Ann Plast Surg, 1983, 11(5): 362-372.
[6] LIN S J, NGUYEN M D, CHEN C, et al. Tissue oximetry monitoring in microsurgical breast reconstruction decreases flap loss and improves rate of flap salvage [J]. Plast Reconstr Surg, 2011, 127(3): 1080-1085.
[7] 陈宇, 穆广态, 俞玮. DIEP皮瓣临床应用的进展[J]. 宁夏医学杂志, 2010, 32(9): 860-861.
[8] ALBORNOZ C R, BACH P B, MEHRARA B J, et al. A paradigm shift in US breast reconstruction: increasing implant rates [J]. Plast Reconstr Surg, 2013, 131(1): 15-23.
[9] CEMAL Y, ALBORNOZ C R, DISA J J, et al. A paradigm shift in U.S. breast reconstruction: part 2. the influence of changing mastectomy patterns on reconstructive rate and method [J]. Plast Reconstr Surg, 2013, 131(3): 320E-326E.
[10] GACTO S P, SICILIA C D, GOMEZ C T, et al. Computed tomographic angiography with VirSSPA three-dimensional software for perforator navigation improves perioperative outcomes in DIEP flap breast reconstruction [J]. Plast Reconstr Surg, 2010, 125(1): 24-31.
[11] REPEZ A, OROSZY D, ARNEZ Z M. Continuous postoperative monitoring of cutaneous free flaps using near infrared spectroscopy [J]. J Plast Reconstr Aesthet Surg, 2008, 61(1): 71-77.
[12] KELLER A. Noninvasive tissue oximetry[J]. Clin Plast Surg, 2011, 38(2): 313-324.
[13] PRATT G F, ROZEN W M, CHUBB D, et al. Preoperative imaging for perforator flaps in reconstructive surgery: a systematic review of the evidence for current techniques [J]. Ann Plast Surg, 2012, 69(1): 3-9.
[14] SEIDENSTUCKER K, MUNDER B, RICHRATH P, et al. A prospective study using color flow duplex ultrasonography for abdominal perforator mapping in microvascular breast reconstruction [J]. Med Sci Monit, 2010, 16(8): MT65-MT70.
[15] ROZEN W M, CHUBB D, ASHTON M W. Advantages of preoperative computed tomography in deep inferior epigastric artery perforator flap breast reconstruction [J]. Plast Reconstr Surg, 2009, 124(4): 1367-1368.
[16] KEYS K A, LOUIE O, SAID H K, et al. Clinical utility of CT angiography in DIEP breast reconstruction [J]. J Plast Reconstr Aesthet Surg, 2013, 66(3): E61-E65.
[17] SCHAVERIEN M V, LUDMAN C N, NEIL D J, et al. Contrast-enhanced magnetic resonance angiography for preoperative imaging in DIEP flap breast reconstruction [J]. Plast Reconstr Surg, 2011, 128(1): 56-62.
[18] SMIT J M, ZEEBREGTS C J, ACOSTA R, WERKER P M N. Advancements in free flap monitoring in the last decade: a critical review [J]. Plast Reconstr Surg, 2010, 125(1): 177-185.
Single-center report of 118 cases of free abdominal flaps for breast reconstruction
CHEN Ying1,CHEN Jia-ying1, LI Lin1, CHEN Jia-jian1, YANG Ben-long1, HUANG Xiao-yan1, CHEN Can-ming1, HU Zhen1, LIU Guang-yu1, SHEN Zhen-zhou1, SHAO Zhi-min1, YU Pei-rong2, WU Jiong1(1.Department of Breast Surgery, Fudan University Shanghai Cancer Center, Department of Oncology, Shanghai Medical College, Fudan University, Shanghai 200032, China; 2.Department of Plastic Surgery, the University of Texas MD Anderson Cancer Center, Houston Texas 77030, America)
WU Jiong E-mail: wujiong1122@vip.sina.com
Background and purpose: Along with the development of diagnosis and treatment technology, the disease free survival and overall survival of breast cancer have been extended. In order to improve the quality of life after mastectomy, more and more breast reconstructions were applied in breast cancer patients. We retrospectively reviewed 118 cases of free abdominal flaps for breast reconstruction performed in Fudan University Shanghai Cancer Center. Clinical outcomes, reconstructive techniques and experiences are discussed. Methods: From November, 2006 to June, 2013, we used free abdominal flaps to perform 118 cases of breast reconstruction on 117 female patients after mastectomy. We observed the surgery, complications and safety of this technic. Results: We performed 118 cases of flaps based on deep inferior epigastric vessels. The average operation time was 7.72 h. The average time of ischemia was 78.74min. The average anastomosis time was 60.83min. The average number of perforators included in the flap was 3. The internal thoracic vessels were preferred recipient vessels. Ten cases of vessel crisis occurred and 6 of them were venous thrombosis and 4 cases were venous kink. Seven of them were salvaged, and the other 3 failed, the success rate was 97.46%. Postoperative infection rate was 7.00%. Abdominal bulge occurred in 3.50% of patients. None of the patients developed abdominal hernia. The median interval between surgery and the first cycle of adjuvant chemotherapy was 19 days. The median follow-up time was 12 months. One case of distant metastasis, but no local recurrence was observed. Conclusion: Although free abdominal flap breast reconstruction requires complicated microsurgical techniques, and the learning curve does exist, free abdominal flap breast reconstruction has a high success rate with oncological safety and few complications.
Breast cancer; Breast reconstruction; Free abdominal flap; Microsurgery
10.3969/j.issn.1007-3969.2013.08.003
R737.9
:A
:1007-3639(2013)08-0576-08
2013-07-15)
吴炅 E-mail:wujiong1122@vip.sina.com
