A型急性主动脉夹层患者血浆D二聚体浓度和住院死亡的关系*
2013-04-20田力樊晓寒朱俊梁岩李建东杨艳敏
田力,樊晓寒,朱俊,梁岩,李建东,杨艳敏
A型急性主动脉夹层患者血浆D二聚体浓度和住院死亡的关系*
田力,樊晓寒,朱俊,梁岩,李建东,杨艳敏
目的:探讨血浆D二聚体浓度对A型急性主动脉夹层住院死亡的预测价值。
A 型急性主动脉夹层;D 二聚体;死亡
(Chinese Circulation Journal, 2013,28:450.)
急性主动脉夹层是心血管科危重症,近年来随着影像技术的提高,急性主动脉夹层的检出率逐渐增 加[1]。A 型 急性主动脉 夹层的住院死亡率高于 B型急性主动脉夹层[2,3]。识别 A 型急性主动脉夹层住院死亡的预测因素有利于临床医师对急性主动脉夹层患者危险分层,从而降低住院死亡率。先前研究发现高龄(年龄大于 70 岁)、突发胸痛、低血压、肾功能衰竭、无脉和异常心电图等可能与住院死亡增加有关[4]。D 二聚体浓度是交联纤维蛋白的降解产物,许多研究发现血浆中D二聚体浓度在急性主动脉夹层患者升高[5,6]。但 D 二聚体浓度是否对急性主动脉夹层住院死亡有预测价值并不明确。本研究旨在探讨血浆D二聚体浓度对A型急性主动脉夹层住院死亡的预测价值。
1 资料与方法
本研究设计为前瞻性观察性研究,从 2012-02到 2013-01 期间,连续因胸痛在我院就诊且确诊为急性主动脉夹层的患者纳入本项研究。急性主动脉夹层的诊断进一步由多层主动脉计算机断层摄影术(CT)血管成形确诊。入选 133 例 A 型急性主动脉夹层患者,男 96 例,平均年龄(52.0 ± 10.7)岁。排除标准:B型主动脉夹层和有明确病因的主动脉夹层,如马凡综合症、Loeys-Dietz 综合症等和复发性主动脉夹层。
基线资料:入院后即刻对疑诊为急性主动脉夹层的患者行常规实验室、X线胸片、心脏彩色超声心动图和心电图检查。有急诊手术指征者施行急诊手术。为识别住院死亡的预测因素,收集患者的基线临床资料包括年龄、性别、急性主动脉夹层类型、是否有壁内血肿、疼痛至入院时间、吸烟饮酒史;相关病史包括高血压病、冠心病、糖尿病、卒中和高脂血症史;体格检查和实验室检查包括血小板计数、C-反应蛋白、血浆D二聚体浓度,同时记录影像检查及入院治疗措施。
血浆 D 二 聚体浓 度的检 测:由 stago-evolution全自动血凝分析仪及其配套的D二聚体检测试剂(法国 STAGO 公司生产 )检测,有效检测区间为0.22~20 µg/ml。
分组:根据血浆D二聚体浓度不同将患者分为:D 二聚体浓度≥ 20 µg/ml组(n=36), D 二聚体浓度<20 µg/ml组(n=97)。根据患者住院期间是否发生死亡事件分为:死亡组(n=19),住院期间未发生死亡的为存活组 (n=114)。
随访:患者住院期间,每天对病情变化及主要终点事件进行随访。主要终点事件是住院死亡。死亡原因包括:主动脉破裂、围术期死亡、主动脉夹层相关的器官缺血如急性肾功能衰竭、内脏或肢体缺血、脑缺血和多脏器衰竭。
统计方法:所有资料用 SPSS 19.0 进行统计分析。连续变量以均数±标准差表示。非正态连续变量以中位数表示。分类变量以百分比表示。根据变量类型,院内死亡和院内存活组基线临床资料的比较分别应用独立样本T检验、秩和检验或卡方检验。同时D二聚体浓度进一步以不同分组分类变量进行统计分析。应用 Kaplan-Meier 法构建生存曲线。应用单因素和多因素 COX 比例风险模型识别住院死亡的预测因素。 构建两个多元回归模型。模型1包括有显著性差异的基线变量:年龄、收缩压、入院血小板计数、疼痛至入院时间。考虑到手术干预是影响住院死亡的影响因素,模型2包括模型1的基线变量和手术治疗。应用前向逐步回归法,入选变量。P< 0.05 为差异有统计学意义。
2 结果
133 例患者的基线资料:133 例 A 型急性主动脉夹层住院患者中,实施手术治疗的患者 78例(58.6%),未实施手术治疗 55 例(41.2%)。存活组114 例(85.7%)患者被均诊断为 Debakey I 型急性主动脉夹层,平均住院时间为(12±10)天。死亡组患者 19 例(14.3%):其中 6 例(4.7%)患者死于急性主动脉夹层相关的器官低灌注(包括急性肾功能衰竭、内脏或肢体缺血、脑供血不全、多脏器功能衰竭);1 例(0.8%)于麻醉过程中死亡; 1 例(0.8%)死于心律失常;11 例(8.7%)患者死于心脏破裂(其中 1 例主动脉破裂入纵膈,其余患者破入心包腔)。
存活组与死亡组的比较:死亡组与存活组比较,疼痛至入院时间较短,收缩压和入院血小板计数较低,手术患者的比例低,血浆D二聚体浓度的均值较高,差异均有统计学意义(P<0.05~0.01)。两组间主动脉直径及其他变量差异均无统计学意义(P>0.05)。表1
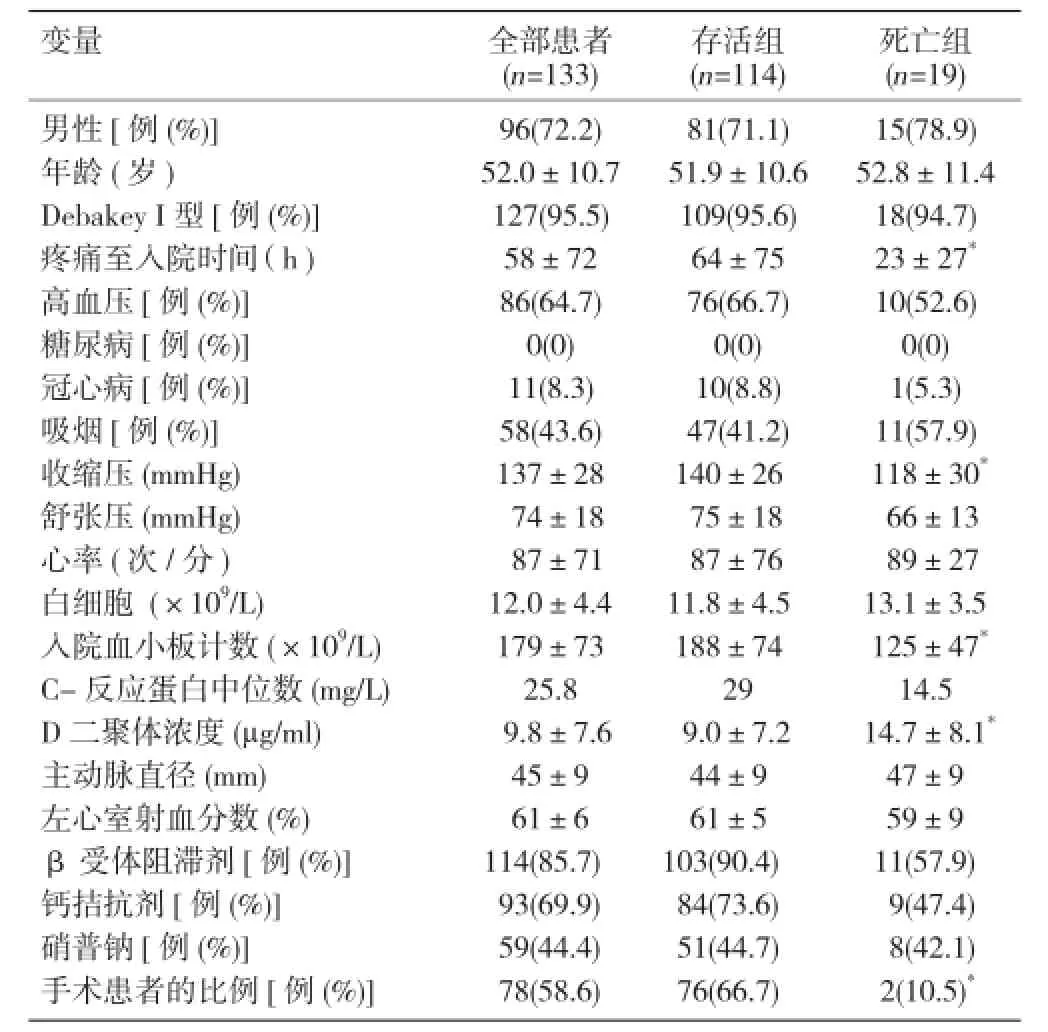
表1 存活组和死亡组的比较(±s)
不同 D 二聚体浓度分组间生存曲线的比较: D二聚体浓度≥ 20 µg/ml组死亡率(32.3 %) 较 D 二聚体浓度 < 20 µg/ml组(7.5%)较高,差异有统计学意义 (log rank, P<0.001)。图1
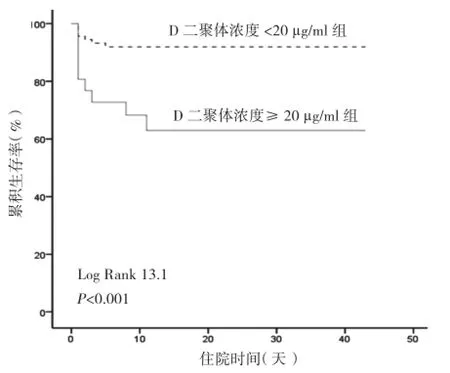
图1 不同 D 二聚体浓度分组患者的生存曲线
单因素 Cox 比例风险模型分析 A 型急性主动脉夹层患者发生住院死亡的预测因素:单因素分析显示,当血浆D二聚体浓度以连续变量纳入回归模型时,血浆D二聚体浓度(连续变量)与住院死亡相关 HR:1.086; 95%CI(1.019~1.157)。 将 血浆 D 二 聚体浓度四分位数分组纳入回归模型,以血浆D二聚体浓度 0 ~3.3 µg/ml为参照,D 二聚体浓度 3.3 ~7.3 µg/ml组 和 7.3 ~19.9 μg/ml者与住院 死亡 不相 关,而血浆 D 二聚体浓度≥ 20 µg/ml者与住院死亡相关,发生住院死亡的风险为 HR:5.51。以血浆 D 二聚体浓度< 20 µg/ml组为参照,血浆 D 二聚体浓度≥ 20 µg/ml组与住院死亡相关,发生住院死亡的风险为HR:4.845。表2
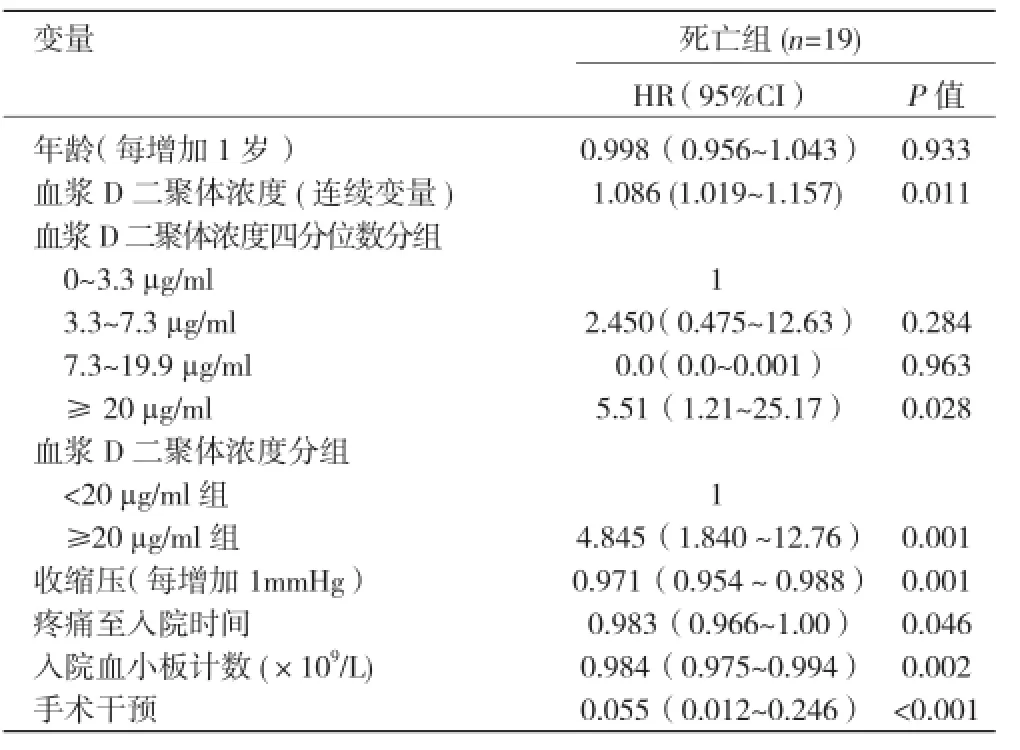
表2 单因素 COX 比例风险模型分析住院死亡的预测因素
多因素 COX 比例风险模型分析A 型急性主动脉夹层患者发生住院死亡的预测因素:在模型1中,与发生住院死亡相关的变量包括: 收缩压(每增加 1 mmHg)的 HR: 0.973(95 % CI 0.957~0.989),入院血小板计数的 HR:0.986(95% CI 0.975~0.998), 血浆D 二聚体浓度组 ≥ 20 µg/ml组 的 HR: 3.399(95% CI 1.252~9.229)。但在模型 2 中,血浆 D 二聚体浓度组≥ 20 µg/ml组 的 HR:1.185(95% CI 0.354 ~3.968),不再和住院死亡相关 , 而入院血小板计数的 HR:0.987(95%CI 0.977~0.998)和手术干预的 HR : 0.061(95%CI 0.013~0.279),收缩压(每增加 1 mmHg)的 HR: 0.974(95% CI:0.957~0.992)均与住院死亡相关,是 A 型急性主动脉夹层患者发生住院死亡的独立预测因素。表3
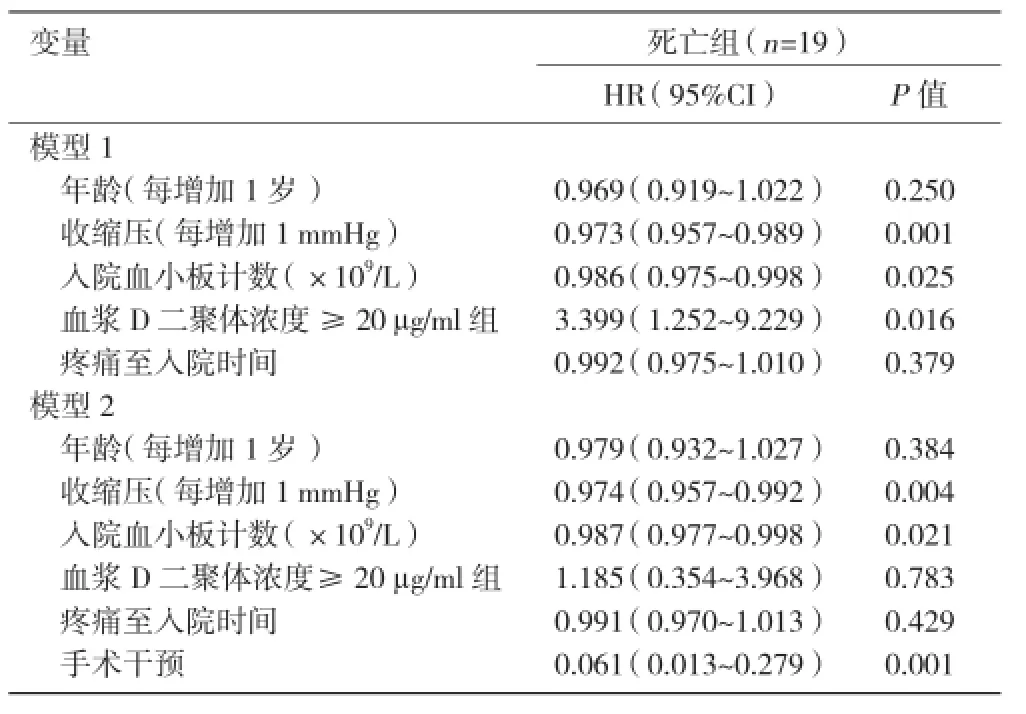
表3 多因素 COX 比例风险模型分析住院死亡的预测因素
3 讨论
尽管急性主动脉夹层的诊治发展迅速,但住院死亡的发生率仍很高。入院时血浆D二聚体浓度对急性主动脉夹层有辅助诊断价值,但它和A型急性主动脉夹层患者发生住院死亡的关系并不明确。在本研究中,我们发现升高的血浆D二聚体浓度和A型急性主动脉夹层患者住院死亡的发生相关。但当患者施行外科手术干预时,这种相关性消失了。此外 COX 多因素回归分析显示入院血小板计数和 A型急性主动脉夹层患者发生住院死亡相关。
急性主动脉夹层的死亡率历来较高。1958 年的一项研究显示急性主动脉夹层患者症状发生48小时内 的死亡率为 37%, 两周内的死亡 率为 74%[7]。症状发生 48小时内未施行手术修补的急性主动脉夹层,死亡率每小时增加 1%~2%。未行手术的 A 型急性主动脉夹层患者,急性主动脉夹层国际注册研究(IRAD) 报道在发病 48 小时死亡率大概是 30%,两周时为 50%。新近的急性主动脉夹层国际注册研究资料显示A型急性主动脉夹层患者保守治疗的死亡 率为 59%[8]。急 性主动脉夹层国 际注册研究,全部施行和未施行手术治疗的A型急性主动脉夹层患者 住院死 亡 率 为 30% 左 右[2]。 我们 的 研 究 入 选 了手术和未手术的全部A型急性主动脉夹层患者,住院死亡率为 14.3%,低于先前的研究。我们较低的死亡率可能归结于及时准确的诊断,外科手术技术的提高,另外我们并没有统一的出院标准导致一些患者失访,可能会低估死亡率。有研究显示在经验丰富的医疗中心急性主动脉夹层的住院死亡率为3%~10%[9]。
急性主动脉夹层患者,血浆D二聚体浓度可受解 剖 范围 和主 动 脉夹 层分 型 的影 响[10]。同时 症状发生至就诊的时间也可以影响血浆D二聚体的浓 度[11]。 本 研 究 中, 调 整 了 潜 在 的 影 响 变 量 后,血浆D二聚体浓度和A型急性主动脉夹层住院死亡相关。从生存曲线也可以看出血浆D二聚体浓度≥ 20µg/ml组面临更高的死亡风险。同样,Ohlmann等[12]发现 血 浆 D 二 聚 体 浓度 >5.2 µg/ml 增 加 住 院死亡率 (OR=3.76, P=0.03)。 Weber 等[13]也建议血浆D二聚体浓度作为A型急性主动脉夹层的独立预测因子 (OR=1.33)。 但手术干预是降低住院死亡和改善长期预后的主要措施。手术修补能大大降低A型急性主动脉夹层的早期死亡率到 23%[14]。同样,我们的研究显示手术修补是减低住院死亡率的独立因素。多元回归显示,调整了手术干预后,血浆D二聚体浓度不再和住院死亡相关。所以,对于未实行手术治疗的A型急性主动脉夹层患者,增高的血浆D二聚体浓度提示增加的住院死亡风险。施行手术治疗后,这种预测价值消失了。但我们不能仅凭血浆D二聚体浓度的高低来推测患者的住院死亡风险。因为有研究显示在 8%~18% 的急性主动脉夹层患者血浆 D 二聚体浓度并不升高[15]。
此外,入院血小板计数在死亡组和存活组间存在显著性差异。调整手术干预后,入院血小板计数仍是住院死亡的独立预测因素。急性主动脉夹层假腔的存在可激活凝血瀑布。血小板参与凝血过程。有研究显示,在主动脉夹层急性期因假腔内血栓形成,存在消耗性凝血障碍[16]。与慢性期相比,A 型主动脉夹层急性期存在血小板计数减少和聚集功能的下降[17]。入院血小板计数可能更能反映主动脉夹层急性期的凝血功能紊乱及主动脉夹层相关的并发症,从而预测住院死亡的发生。
我们的研究是单中心研究。因随访时间短,仅分析了住院死亡率。一些患者的快速离院可能会导致低估死亡率,但却反映了我国主动脉夹层的治疗现状。
总之,本研究结果提示进行外科手术干预前,入院时较高的血浆D二聚体浓度可能预测A型急性主动脉夹层患者住院死亡的发生。入院血小板计数也可以作为判断发生住院死亡风险的参考指标。
[1]易 定华 , 段维勋 . 中国主动 脉夹层诊疗现状 与展望 . 中国循环杂 志 , 2013, 28: 1-2.
[2]Tsai TT, Evangelista A, Nienaber CA, et al. International Registry of Acute Aortic, Dissection. Long-term survival in patients presenting with type A acute aortic dissection: insights from the International Registry of Acute Aortic Dissection (IRAD). Circulation, 2006, 114(1 Suppl): I350-356.
[3]Tsai TT, Fattori R, Trimarchi S, et al. International Registry of Acute Aortic, Dissection. Long-term survival in patients presenting with type B acute aortic dissection: insights from the International Registry of Acute Aortic Dissection. Circulation, 2006, 114: 2226-2231.
[4]Mehta RH, Suzuki T, Hagan PG, et al. International Registry of Acute Aortic Dissection, Investigators. Predicting death in patients with acute type a aortic dissection. Circulation, 2002, 105: 200-206.
[5]Weber T, Hogler S, Auer J, et al. D-dimer in acute aortic dissection. Chest, 2003, 123: 1375-1378.
[6]Eggebrecht H, Naber CK, Bruch C, et al. Value of plasma fibrin D-dimers for detection of acute aortic dissection. J Am Coll Cardiol, 2004, 44: 804-809.
[7]Hirst AE, Johns VJ, Kime SW. Dissecting aneurysm of the aorta: a review of 505 cases. Medicine (Baltimore), 1958, 37: 217-279.
[8]Trimarchi S, Eagle KA, Nienaber CA, et al. International Registry of Acute Aortic Dissection, Investigators. Role of age in acute type A aortic dissection outcome: report from the International Registry of Acute Aortic Dissection (IRAD). J Thorac Cardiovasc Surg, 2010, 140: 784-789.
[9]Shiono M, Hata M, Sezai A, et al. Surgical results in acute type A aortic dissection. Ann Thorac Cardiovasc Surg, 2005, 11: 29-34.
[10]李世英 , 贡鸣 , 颜红兵 . D 二聚体在急性主动脉夹层诊断和预后中的作用 . 中国循环杂志 , 2008, 23: 282-285.
[11]Immer FF. Is there a place for D-dimers in acute type A aortic dissection?. Heart, 2006, 92(6): 727-728.
[12]Ohlmann P, Faure A, Morel O, et al. Diagnostic and prognostic value of circulating D-Dimers in patients with acute aortic dissection. Crit Care Med, 2006, 34: 1358-1364.
[13]Weber T, Rammer M, Auer J, et al. Plasma concentrations of D-dimer predict mortality in acute type A aortic dissection. Heart, 2006, 92: 836-837.
[14]Olsson C, Eriksson N, Stahle E, et al. Surgical and long-term mortality in 2634 consecutive patients operated on the proximal thoracic aorta. Eur J Cardiothorac Surg, 2007, 31: 963-969.
[15]Paparella D, Malvindi PG, Scrascia G, et al. D-dimers are not always elevated in patients with acute aortic dissection. J Cardiovasc Med (Hagerstown), 2009, 10: 212-214.
[16]Bieger R, Vreeken J, Stibbe J, et al. Arterial aneurysm as a cause of consumption coagulopathy. N Engl J Med, 1971, 285: 152-154.
[17]Tanaka M, Kawahito K, Adachi H, et al. Platelet dysfunction in acute type A aortic dissection evaluated by the laser light-scattering method. J Thorac Cardiovasc Surg, 2003, 126:837-841.
Relationship Between Level of Plasma D-Dimer and In-Hospital Mortality in Patients With Type A Acute Aortic Dissection
TIAN Li, FAN Xiao-hand, ZHU Jun, LIANG Yan, LI Jian-dong, YANG Yan-min. State Key Laboratory of Cardiovascular Disease, Cardiovascular Institute and Fu Wai Hospital, CAMS and PUMC, Beijing (100037), China
CO-Corresponding Authors: YANG Yan-min, Email: yymwin@gmail.com and FAN Xiao-han, Email: ehan4348ff@gmail.com
Objective: To investigate the predictive value of level of plasma D-dimer for in-hospital mortality in patients with type A acute aortic dissection (AAD).Methods: We prospectively observed 133 consecutive suspected patients admitted in emergency department of our hospital from February 2012 to January 2013, and all of them with CTA diagnosed AAD. The patients at the mean age of (52.0±10.7) years with the in-hospital time of (12±10) days including 96-male gender. They were divided into 2-set of groups. ① In-hospital mortality group, n=19 and Survival group, n=114. ② D-dimer≥ 20 µg/ml group, n=36 and D-dimer< 20 µg/ml group, n=97. Plasma D-dimer level was measured at the admission in all patients, and the predictive value of D-dimer for in-hospital mortality was determined by uni- and multivariate Cox regression analysis.Results: The total in-hospital mortality was 14.3% (19/133). Compared with Survival group, the In-hospital mortalitygroup presented higher D-dimer level, P<0.05~0.01. D-dimer ≥ 20μg/ml group had higher mortality than that in D-dimer<20 µg/ml group, P<0.001. The univariate Cox regression analysis indicated that plasma D-dimer≥ 20 µg/ml had higher risk of in-hospital death (HR 4.845, 95%CI 1.840-12.76, P=0.001). With adjusted age, systolic blood pressure, platelet counts at admission and the intervals from pain to admission, the D-dimer ≥ 20 µg/ml was the independent predictor for inhospital mortality (HR 3.399, 95%CI 1.252-9.229, P=0.016). When surgery is added to multivariate Cox regression analysis, D-dimer ≥ 20 µg/ml is no longer related to in-hospital mortality (HR 1.185, 95%CI 0.354-3.968, P=0.783), while platelet counts at admission is related to in-hospital mortality (HR 0.987; 95%CI 0.977-0.998; P=0.021).Conclusion: Before surgical intervention, higher D-dimer level at admission increased the risk of in-hospital mortality in patients with type A AAD, and platelet counts at admission could be considered as a reference index.
Type A acute aortic dissection; D-Dimer; Mortality
2013-05-22)
(助理编辑:曹洪红)
国家自然科学基金资助项目(编号:81170286)
100037 北京市 , 北京协和医学院 中国医学科学院 心血管病研究所 阜外心血管病医院 心血管疾病国家重点实验室
急重症抢救中心
田力 博士研究生 主要从事心血管急重症的诊治 Email: tian_li315@sina.com 通讯作者:杨艳敏 Email: yymwin@gmail.com;共同通讯作者:樊晓寒 Email: ehan4348ff@gmail.com
R541
A
1000-3614(2013)06-0450-05
10.3969/j.issn.1000-3614.2013.06.013
方法:本研究为前瞻性观察性研究,入选 2012-02 到 2013-01 期间连续入选我院急诊,且由计算机断层摄影术血管成像确诊为 A 型急性主动脉夹层的患者 133 例,男 96 例,平均年龄(52.0±10.7)岁,平均住院日为(12±10)天,同时检测入院时血浆 D 二聚体浓度。依据住院期间是否发生死亡事件将患者分为死亡组(n=19)和存活组 (n=114),依据血浆 D 二聚体浓度将患者分为 D 二聚体≥ 20 µg/ml组(n=36), D 二聚体 <20 µg/ml组(n= 97)。血浆 D 二聚体浓度对住院死亡的预测价值通过单因素和多因素 Cox比例风险模型分析确定。
结果: 133 例 A 型急性主动脉夹层患者住院期间死亡 19 例,死亡率为 14.3%。死亡组与存活组比较, D 二聚体浓度的均值较高,差异有统计学意义(P<0.05~0.01)。D 二聚体浓度≥ 20 µg/ml 组的住院死亡率明显高于 D 二聚体浓度 <20 µg/ml组,差异有统计学意义(log rank P<0.001)。单因素 Cox 回归分析显示 D 二聚体浓度≥ 20 µg/ml增加住院死亡风险(HR:4.845; 95% CI, 1.840~12.76; P=0.001 )。调整年龄、收缩压、入院血小板计数和疼痛至入院时间后,血浆 D 二聚体≥ 20 µg/ml是住院死亡的独立预测因素 (HR, 3.399; 95% CI, 1.252~9.229; P=0.016)。当把手术干预进入回归模型时, D 二聚体浓度≥ 20 µg/ml不再与住院死亡相关(HR:1.185,95%CI, ,0.354~3.968; P=0.783),而入院血小板计数仍和住院死亡相关(HR: 0.987; 95% CI, 0.977~0.998; P=0.021)。
结论:对于A型急性主动脉夹层患者,手术干预治疗前较高的入院D二聚体浓度和住院死亡风险增加相关。入院血小板计数也可以作为评估发生住院死亡风险的参考指标。
