肌瘤剔除术后重建子宫对妊娠及分娩方式的影响
2013-03-30高淑凤王春兰王雪梅张慧敏
高淑凤 王春兰 王雪梅 张慧敏
子宫肌瘤是女性生殖器最常见的良性肿瘤,好发于30~50岁,发病率约占生育年龄的20% ~25%[1],随着医疗诊断技术的进步,婚前、育前及妇女病常规查体的普及,一些没有任何临床症状的肌瘤被发现,发病率明显提高,患病年龄也有明显提前的趋势,我院2003年1月至2010年12月对具有生育要求年龄在20~35岁子宫肌瘤患者共346例进行追踪随访,对其妊娠及妊娠结局进行总结、回顾性分析报告如下。
1 资料与方法
1.1 一般资料 选择我院2003年1月至2010年12月,有生育要求,年龄20~35岁,平均年龄30.6岁,肌瘤直径大于3 cm,B超提示肌瘤个数小于3个的子宫肌壁间肌瘤患者346例,其中不孕37例,有生育史133例,均为孕前查体或妇女病普查发现。根据患者要求随机选择腹腔镜手术147例为研究组,开腹肌瘤剔除126例为对照1组,同期肌瘤大小、数量、部位相匹配暂缓手术顺其自然66例为对照2组。
1.2 方法 所有腹腔镜手术患者均采取气管插管全身麻醉,CO2气腹,维持腹腔压力为15 mm Hg(1 mm Hg=0.133 kPa)左右,于两侧髂前上棘内侧及脐旁(左/右),分别穿入腹腔0.5 cm、0.5 cm 和1.0 cm 套管鞘,置入腹腔镜器械进行电切、分离,子宫创面以强生生产0-0可吸收医用缝合线单/双层缝合重建,离体肌瘤予肌瘤旋切器取出,全部操作均在镜下完成。
1.3 临床观察 追踪、随访观察2组术后1~8年宫内妊娠、流产、早产及足月妊娠分娩结局的情况,随访时间至2010年12月,1~8年,失访7例。
1.4 统计学分析计量资料以表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 患者年龄研究组平均29.7岁,对照1组平均30.2岁,对照2组平均30.1岁;入选病例B超提示肌瘤部位、数量、直径相匹配,3组比较差异无统计学意义(P>0.05)。
2.2 妊娠情况 研究组与对照1组和对照2组妊娠比较,差异有统计学意义(P<0.05);研究组与对照1组流产比较差异无统计学意义(P>0.05),与对照2组比较差异有统计学意义(P<0.05);研究组早产与对照1组和对照2组比较差异无统计学意义(P>0.05);差异有统计学意义(P<0.05)。见表1、2。

表1 研究组与对照1组患者妊娠情况比较 例(%)
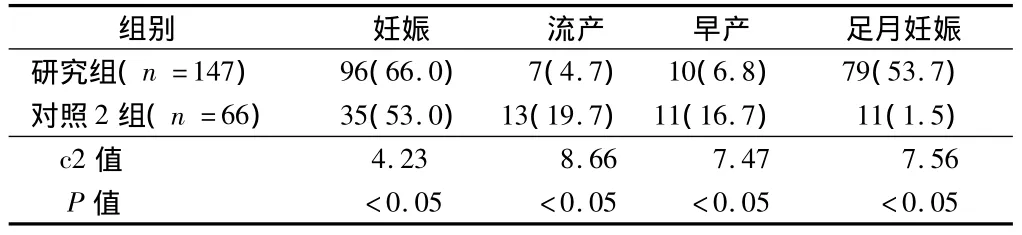
表2 研究组与对照2组患者妊娠情况比较 例(%)
2.3 分娩结局 3组患者足月妊娠142例,其中研究组与对照1组和对照2组比较,差异有统计学意义(P<0.05);研究组顺产与对照1组和对照2组比较,差异有统计学意义(P<0.05);平均产程,产时、产后出血研究组与对照1组比较,差异无统计学意义(P>0.05);研究组与对照2组平均产程,产时、产后出血比较,差异有统计学意义(P<0.05);3组患者无1例子宫破裂。见表3、4。
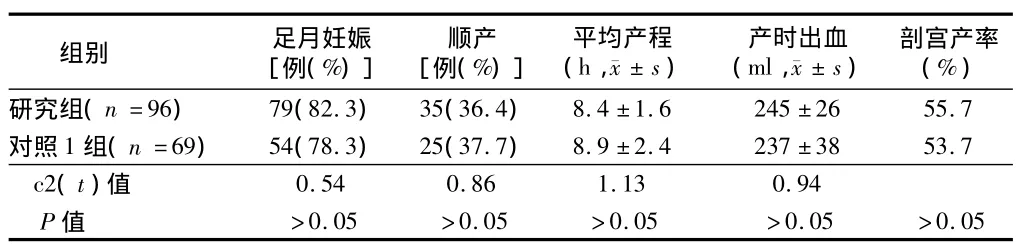
?
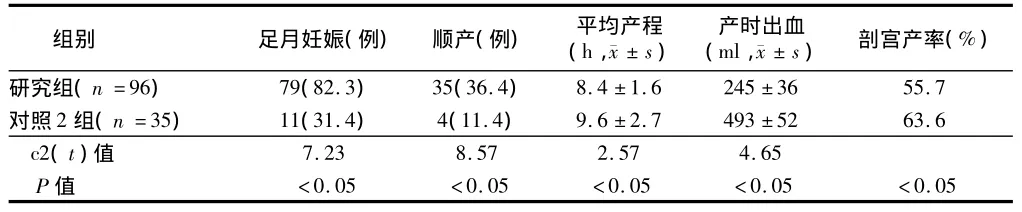
表4 研究组与对照2组足月妊娠、分娩方式、产程及产时出血比较
3 讨论
3.1 孕前发现子宫肌瘤是否手术问题 在女性不孕原因中,因子宫肌瘤致不孕的发生率为5%~10%。子宫肌瘤的剔除有利于改善孕卵的种植率,合并子宫肌瘤不孕的患者,如果无其他原因不孕,术后妊娠率达50%以上,且妊娠率与剔除肌瘤的大小数目和位置无明显相关[2]。本文通过对本院有生育要求肌瘤直径大于3 cm或多发肌瘤(3个以内)的患者资料总结分析可以看出,两种手术肌瘤剔除术后的妊娠率均高于非手术患者的妊娠率。尤其是腹腔镜组妊娠率高达65.98%,这就进一步说明肌壁间肌瘤直径大于3 cm或多发肌瘤时应及早手术剔除肌瘤。
3.2 肌瘤剔除术后对妊娠的影响 我院8年间腹腔镜肌瘤剔除术后妊娠率为65.98%,虽低于李洁[3]报道的84.6%,但高于冷金花等[4]报道的16.0% ~53.1%,这主要是因为我院病例的选择不单纯针对肌瘤合并不孕患者,且所有病例均处于生育旺盛年龄结段。研究组妊娠率最高,其主要原因是由于腹腔镜手术对盆腔脏器干扰少,术后盆腔脏器粘连几率小,而由于粘连引起的不孕、异位妊娠等发生率较开腹手术低。而对照2组妊娠率只有53.03%,虽然妊娠前发现子宫肌瘤不手术治疗,对盆腔无干扰,也不会造成盆腔粘连,但由于肌壁间子宫肌瘤可引起子宫异常收缩和子宫内膜容受性差,研究表明在胚胎植入过程中,子宫蠕动大幅度减弱从而有助于胚胎植入,然而肌壁间子宫肌瘤漩涡引起肌纤维不协调收缩,从而影响胚胎植入过程[5]。本研究组中流产、早产与对照1组2组比较差异无统计学意义(P>0.05),与2007年 Palomba等[6]报道的流产率和早产率无显著性差异相符。研究组流产、早产与对照2组比较差异有统计学意义(P<0.05),这说明无论腹腔镜还是开腹肌瘤剔除术后妊娠率均高于不手术者,且妊娠后流产率、早产率均低于不手术者。这是由于雌激素是肌瘤生长的主要促进激素,妊娠期由于雌激素水平升高,肌瘤受激素的影响,增长很快,如肌瘤直径较大,或多发性肌瘤使宫腔形态改变不但可以造成不孕,即使妊娠后也可导致流产、早产[1]。
3.3 肌瘤剔除后对足月妊娠分娩方式的影响 子宫肌瘤剔除术后,重建子宫经过1~2年的避孕修复,妊娠后能否自然分娩,还需要我们妇产科工作者的临床证实。我院资料显示,腹腔镜子宫肌瘤术后剖宫产率55.69%,开腹肌瘤剔除术后剖宫产率53.70%,2组比较差异无统计学意义(P>0.05),相同于Palomba等[6]报道腹腔镜肌瘤剔除术后,剖宫产率与开腹肌瘤剔除无显著性差异。但二者均低于妊娠合并子宫肌瘤的剖宫产率63.63%。这说明肌瘤剔除术后,重建子宫经过1~2年的修复,完全可以妊娠至足月,如没有其他影响阴道分娩的因素是能够顺利分娩的。
3.4 足月分娩情况 研究组与对照1组平均产程及产时出血2组比较差异无统计学意义,与对照2组平均产程,产时、出血比较差异有统计学意义(P<0.05),其原因是因为子宫肌瘤影响子宫收缩,发生宫缩乏力,使产程延长 产后出血发生率增加。文献报道在肌瘤直径>5 cm的孕妇中产后出血率高达59%[7]。
患有子宫肌瘤且直径大于3 cm有生育要求或不孕的患者,应及早行肌瘤剔除术,肌瘤剔除后可以提高妊娠率,减少流产、早产、在产时观察产程严密时可适时降低剖宫产率及产时、产后大出血。如条件许可腹腔镜手术首选。
1 曹泽毅主编.中华妇科产科学.第2版.北京:人民卫生出版社,2082.
2 冷金花,李雷.腹腔镜子宫肌瘤剔除术相关临床问题.中国实用妇科与产科杂志,2012,28:895-898.
3 李洁.腹腔镜剔除子宫肌瘤对术后妊娠的影响.海南医学,2007,18:49-50.
4 冷金花,张震宇,段华,等.子宫肌瘤诊治的热点问题.现代妇产科进展,2007,15:321-333.
5 Fanchin R,Ayaoubi JM.Uterine dynamics:impact on the human reproduction process.Reprod Biomed Online,2009,18(suppe2):57-62.
6 Palomba S,Zupi E,Falbo A,et al.A multicenter randomized,controlled study comparing laperoscopic versus minilaparatomicmyomectomy:reproductive outcomes.Fertil Steril,2007,88:933-941.
7 Cook H,Ezzati M,Segars JH,et al.The impact of uterine leio-myomas on reproductive outcomes.Minerva Ginecol,2010,62:225.
