2型糖尿病患者慢性肾病的现状调查
2012-10-05李湘刘雅卓王晓梅段薇曲建梅张弢
李湘 刘雅卓 王晓梅 段薇 曲建梅 张弢
(大连大学附属中山医院内分泌科,辽宁 大连 116001)
20年前,慢性肾小球肾炎是慢性肾脏疾病的首要病因[1]。近期流行病学调查[2]显示,糖尿病和高血压病是目前全球慢性肾脏疾病的两个主要原因。慢性肾病早期常无典型临床症状,容易失去治疗的最佳时机。为明确糖尿病患者慢性肾病的伴发状态,本研究对既往无已知慢性肾病的2型糖尿患者进行蛋白尿和肾功能检测,为临床诊断2型糖尿病伴发慢性肾病提供依据。
1 资料与方法
1.1 一般资料 2009年1月-2009年8月大连大学附属中山医院内分泌科门诊就诊的无已知慢性肾病的2型糖尿病患者923例,年龄30~85岁。
1.2 检测方法 测量患者的身高、体质量、血压,计算体质量指数(BMI)。检测空腹血糖(FPG)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、三酰甘油(TG),高密度脂蛋白胆固醇(HDL-c)、低密度脂蛋白胆固醇(LDL-c)。FPG、血脂谱采用全自动生化仪测定;HbA1c测定采用高效液相色谱法。测定患者3~6个月内不同日期的2次空腹晨尿。
1.3 诊断标准
1.3.1 蛋白尿评价标准[3]采用点尿测定尿白蛋白/尿肌酐的比值 (albumin-to-creatinine ratio,ACR),ACR<30μg/mg为蛋白尿阴性;2次 ACR数值在30~299.9μg/mg为微量蛋白尿;ACR≥300μg/mg为临床蛋白尿。
1.3.2 肾小球滤过率(GFR)的计算方法 采用肾病膳食改良试验(MDRD)方程[4]计算GFR估计值(eGFR)。
1.3.3 慢性肾病分期采用美国肾脏病基金会制定的肾脏病预后质量指南(kidney disease outcome quality initiative,K/DOQI)[5]:1期 GFR正常或者升高,eGFR≥90 mL/(min·1.73 m2);2期 GFR轻度下降,eGFR为60~89 mL/(min·1.73 m2);3期GFR中度下降,eGFR为30~59 mL/(min·1.73 m2);4期 GFR 重度下降,eGFR 为15~29 mL/(min·1.73 m2);5期 肾功能衰竭,eGFR<15 mL/(min·1.73 m2);eGFR<60 mL/(min·1.73 m2)为肾功能不全。
1.3.4 视网膜病变的分期 糖尿病视网膜病变诊断及分期参照2003年国际糖尿病视网膜病变工作组制定的分级标准[6]。
1.4 统计学处理 采用SPSS12.0软件包进行统计分析。定量资料进行正态性检验和方差齐性检验,正态数据用均数±标准差()表示,偏态数据以中位数(四分位数间距)描述。正态数据组间比较采用t检验或方差分析,非正态数据进行数据转换或者采用非参数检验;定性资料计算构成比及率,率的比较采用χ2检验。多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 研究对象的基本临床特征 923例患者年龄30~85岁,平均(63±13)岁,男、女性比例相近(50.7%∶49.3%),见表1。男性患者年龄显著低于女性患者;女性患者糖尿病病程显著长于男性,女性高血压者显著多于男性,且女性患者TC和HDL-c显著高于男性。
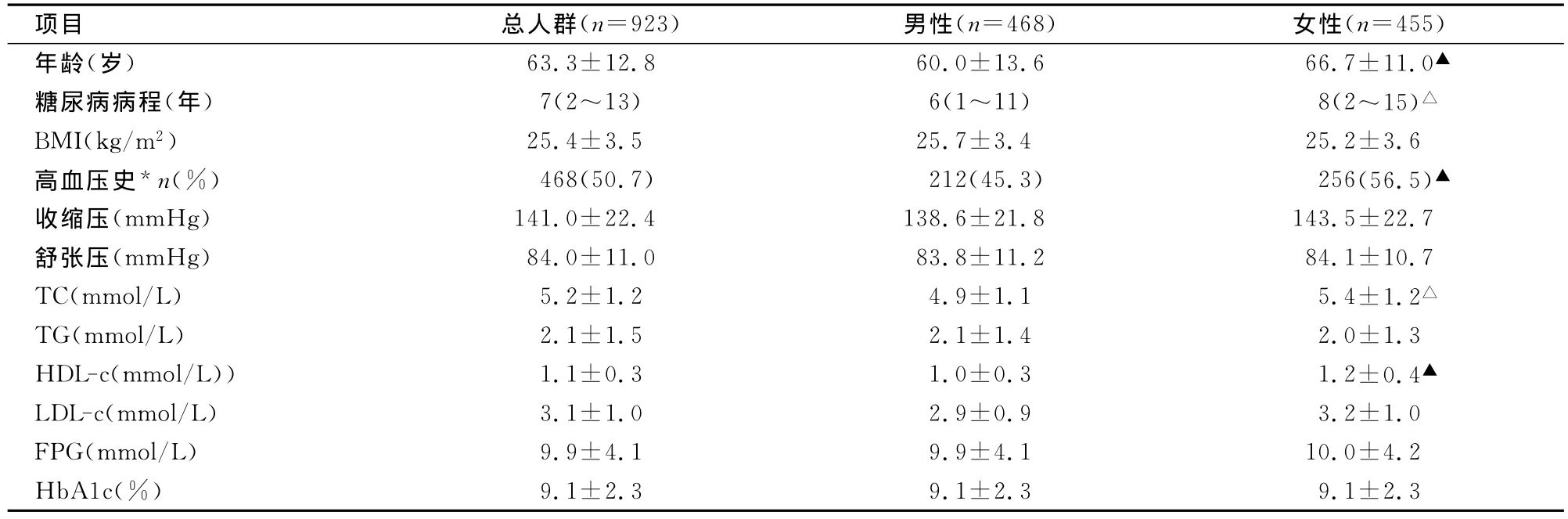
表1 923例研究对象的基本临床特征
2.2 蛋白尿和肾功能评价
2.2.1 蛋白尿评价 397例(43.0%)糖尿病患者蛋白尿阳性,其中281例(30.4%)为微量蛋白尿,116例(12.6%)为临床蛋白尿;女性蛋白尿阳性比例高于男性(47.0%比 39.1%,χ2=7.960,P=0.019)。按照蛋白尿程度将923例患者分为2组:蛋白尿阴性组和蛋白尿组(包括微量蛋白尿亚组和临床蛋白尿亚组),3组患者平均年龄分别为61.8岁、64.5岁和66.2岁,见表2。糖尿病病程以临床蛋白尿亚组最长,为12.5(7.3~18.8)年;蛋白尿阴性组最短,为5(1~10)年。校正年龄、性别及糖尿病病程的影响后,进行协方差分析,蛋白尿组患者收缩压、TC、TG、LDL-c及FPG均显著高于蛋白尿阴性组。
2.2.2 肾脏功能评估 研究对象慢性肾病1期、2期、3期、4~5期的例数分别为401(45.0%)、339(38.0%)、102(11.4%)和49(5.5%),见表3。923例患者中,肾功能不全者157例(17.0%)。女性肾功能异常者显著多于男性(62.7% 比47.6%,χ2=20.576,P=0.000)。按照年龄分层后,女性肾功能异常者仍显著多于男性(χ2=9.432,P=0.003)。
蛋白尿阴性组、微量蛋白尿亚组,临床蛋白尿亚组肾功能不全患者比例分别为13.1%,14.2%和40.3%(组间比较χ2=51.007,P=0.000),见表4。蛋白尿阴性的患者中有50.2%已存在肾功能受损。
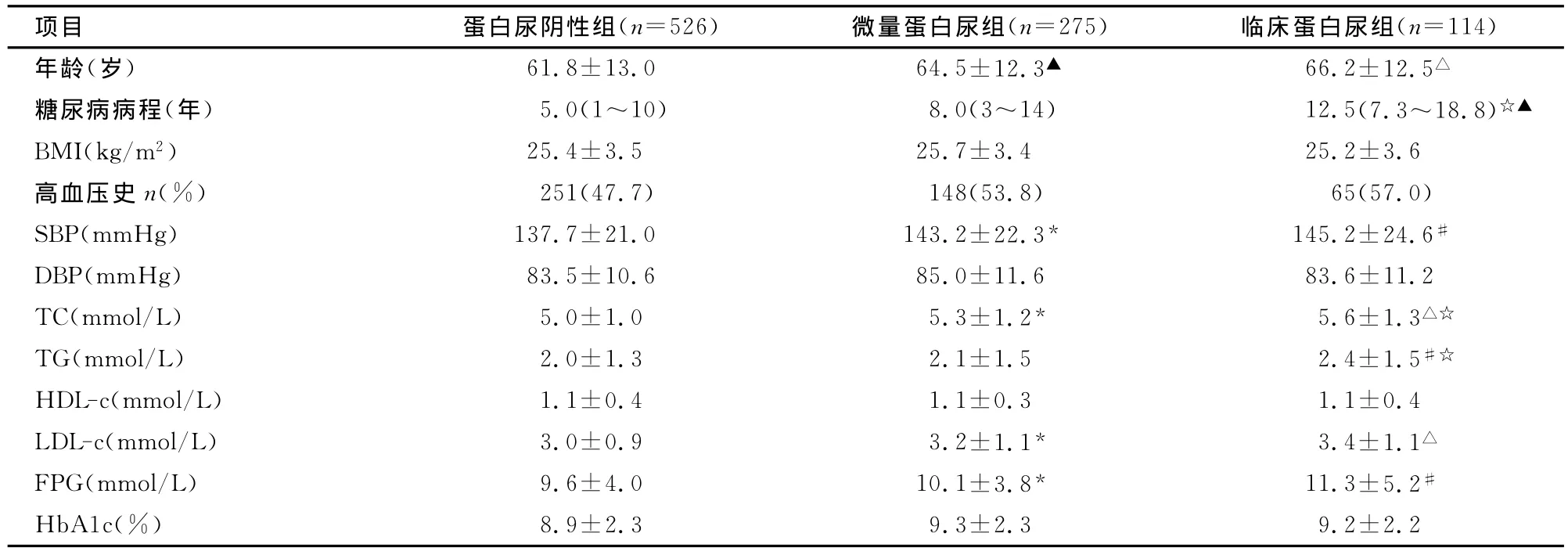
表2 蛋白尿分组临床特征比较
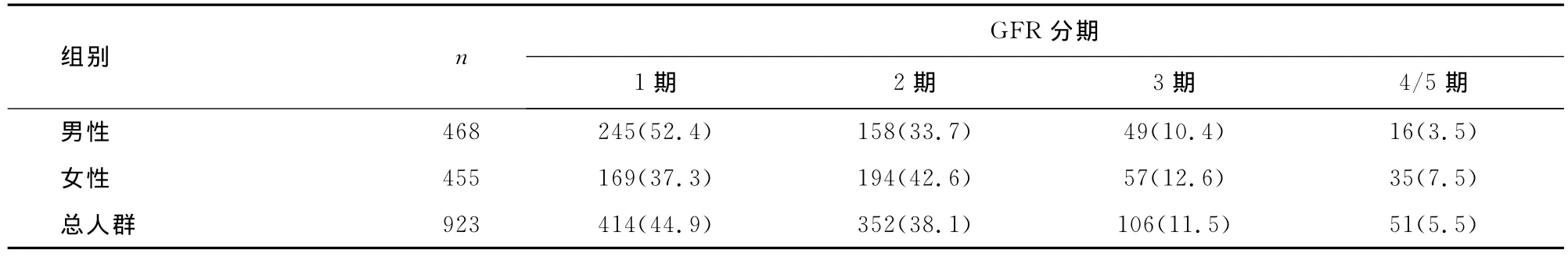
表3 糖尿病患者肾功能状态n(%)
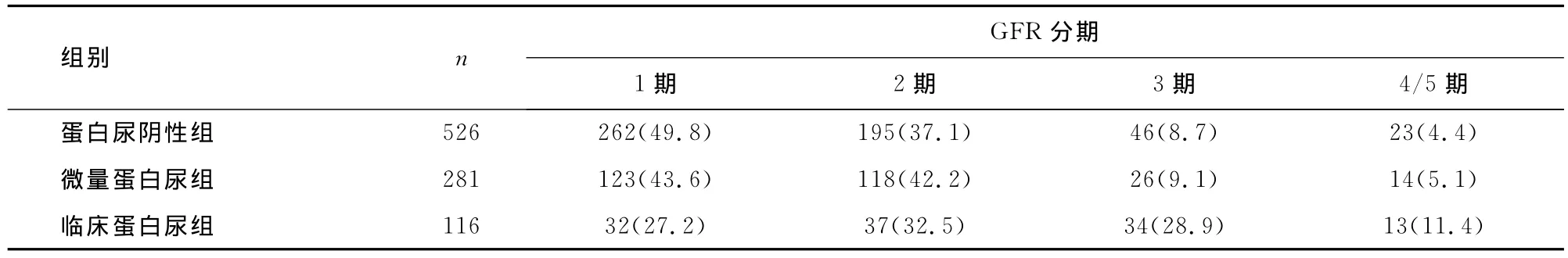
表4 蛋白尿分组比较肾功能n(%)
2.2.3 蛋白尿和肾功能不全的相关危险因素分析以有无蛋白尿或者有无肾功能不全作为二分类因变量,年龄、糖尿病病程、视网膜病变程度、FPG、TC、TG、HDL-c、LDL-c为自变量,进行Logistic多元回归分析,结果提示糖尿病病程、TC、视网膜病变程度是蛋白尿的独立危险因素,见表5;年龄、视网膜病变程度和高血压史是肾脏功能不全的独立危险因素,见表6。
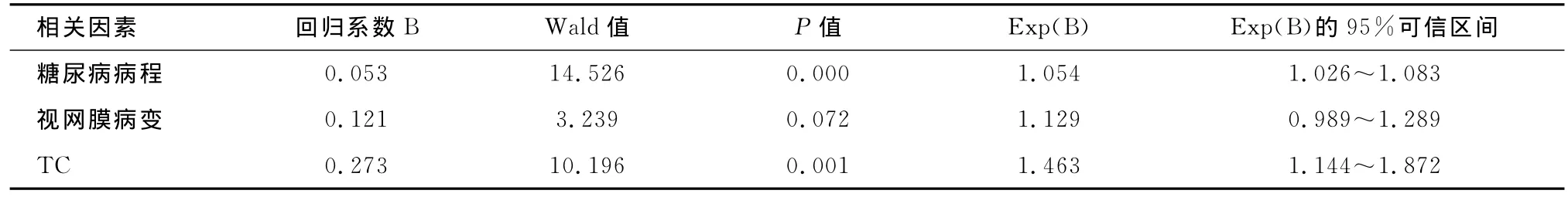
表5 2型糖尿病患者蛋白尿相关危险因素Logistic多元回归分析
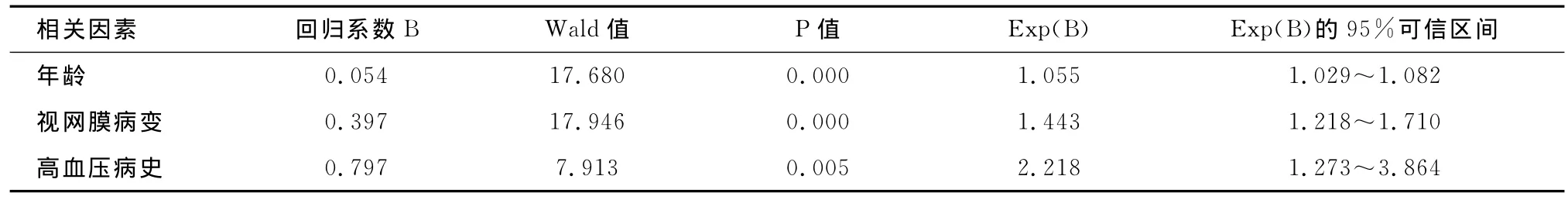
表6 2型糖尿病患者肾功能不全相关危险因素Logistic多元回归分析
2.2.4 视网膜病变检查 按照病变程度分为无视网膜病变、非增殖期视网膜病变和增殖期视网膜病变,蛋白尿阴性组、微量蛋白尿亚组、临床蛋白尿亚组患者增殖期视网膜病变患者的比例分别为3.8%、6.7% 和17.6%,差异有统计学意义 (χ2=44.594,P=0.000)。
3 讨 论
美国肾脏数据系统[7]显示,糖尿病肾病在终末期肾病(end stage renal disease,ESRD)患者中占44.9%,其中3.9%为1型糖尿病,41%为2型糖尿病。流行病学调查[8]显示,2型糖尿病患者蛋白尿发生率为5%~20%。蛋白尿与糖尿病患者致死和非致死性的心血管事件发生率显著增高有关。微量蛋白尿和显性蛋白尿是2型糖尿病心血管死亡发生概率强有力的预测因子[9]。本研究结果显示,本组糖尿病病例近半数存在蛋白尿,蛋白尿组的患者大多伴有糖脂代谢异常,即存在更多的心脑血管病危险因素。
上海中心城区人群整群抽样调查研究[10]发现,30岁以上2型糖尿病患者63.9%伴有慢性肾病,蛋白尿的患病率达49.6%。Logistic回归分析显示年龄、腰围、收缩压、肌酐和空腹血糖是慢性肾病的独立危险因素。我们的研究结果显示,无已知慢性肾病的2型糖尿病患者中肾功能异常者超过半数,肾功能不全者占17%;女性患者肾脏功能异常者多于男性,可能与女性平均年龄更大及病程更长有关。Logistic回归分析显示,年龄、视网膜病变和高血压是肾脏功能受损的独立危险因素。临床蛋白尿亚组患者肾功能不全伴发率高于蛋白尿阴性组。文献[11]报告,蛋白尿阴性的2型糖尿患者中约有10%的患者GFR下降。我们的研究结果显示,蛋白尿阴性的2型糖尿病患者中50.2%已存在肾功能受损,其中13.1%的患者存在肾功能不全;而临床蛋白尿阳性患者中40.3%有肾功能不全,这提示的变化对2型糖尿病患者应该密切关注肾功能的变化,以指导和调整药物的应用。
英国糖尿病前瞻性研究(UKPDS)[12]指出,约51%糖尿病患者出现肾功能衰竭,但并无前期的蛋白尿。研究[13]表明,无蛋白尿而仅有GFR降低的糖尿病患者心血管疾病发生率增高。临床工作中,糖尿病患者门诊随访往往仅关注尿蛋白,而忽略定期检查肾功能。美国肾脏病基金会和美国糖尿病学会建议[14],2型糖尿病患者一经确诊,应进行蛋白尿和血肌酐检测,评价肾脏功能,随后每年进行随访检测,以尽早发现糖尿病肾病。早期给予适当的干预常能延缓糖尿病患者的慢性肾病进展,预防终末期肾病,降低肾病的病死率。
[1]Barsoum RS.Chronic kidney disease in the developing world[J].N Engl J Med,2006,354(10):997-999.
[2]Haroun MK,Jaar BG,Hoffman SC,et al.Risk factors for chronic kidney disease:aprospective study of 23534 men and women in Washington County,Maryland[J].J Am Soc Nephro,2003,14(11):2934-2941.
[3]American Diabetes Association.Nephropathy in diabetes[J].Diabetes Care,2004,27(Suppl1):S79-S83.
[4]Levey AS,Bosch JP,Lewis JB,et al.A more accurate method to estimate glomerular filtration rate from serum creatinine:a new prediction equation.Modification of Diet in Renal Disease Study Group[J].Ann Intern Med,1999,130(6):461-470.
[5]National Kidney Foundation.KDOQI clinical practice guideline and clinical practice recommendations for diabetes and chronic kidney disease[J].Am J Kidney Dis,2007,49(2 Suppl 2):S12-S154.
[6]Wilkinson CP,Ferris FL3rd,Klein,RE,et al.Global Diabetic Retinopathy Project Group.Proposed international clinical diabetic retinopathy and diabetic macular edema disease severity scales[J].Ophthalmology,2003,110(9):1677-1682.
[7]Clinical practice:Stage IV chronic kidney disease[J].Engl J Med,2010,362(1):56-65.
[8]Gross JL,de Azevedo MJ,Silveiro SP,et al.Diabetic nephropathy:diagnosis,prevention,and treatment[J].Diabetes Care,2005,28(1):164-176.
[9]Adler AI,Stevens RJ,Manley SE,et al.Development and progression of nephropathy in type 2 diabetes:the United Kingdom Prospective Diabetes Study(UKPDS 64)[J].Kidney Int,2003,63(1):225-232.
[10]叶威巍,鹿斌,龚伟,等.2型糖尿病和慢性肾脏病的相关性分析[J].中国临床医学,2009,16(4):575-577.
[11]Kramer CK,Leitao CB,Pinto LC,et al.Clinical and laboratory profile of patients with type 2 diabetes with low glomerular filtration rate and normoalbuminuria[J].Diabetes Care,2007,30(8):1998-2000.
[12]Retnakran R,Cull CA,Thorme KI,et al.Risk factors for renal dysfunction in type2 diabetes:U.K.Prospective Diabetes Study 74[J].Diabetes,2006,55(6):1832-1839.
[13]Nag S,Bilous R,Kelly W,et al.All-cause and cardiovascular mortality in diabetic subjects increases significantly with reduced estimated glomerular filtration rate (eGFR):10 years’data from the South Tees Diabetes Mortality study[J].Diabet Med,2007,24(1):10-17.
[14]American Diabetes Association.Standards of medical care in diabetes-2010[J].Diabetes Care,2010,33(suppl 1):S11-S61.
