髋部骨折患者术后死亡率初步分析*
2012-09-12张怀华孙永青
张怀华 孙永青
(华北电网有限公司北京电力医院骨科,北京100073)
Karagiannis等[1]研究发现髋部骨折患者的1年病死率达15.7%,5年病死率高达48.8%。本文随访研究2005年1月至2011年12月的107例髋部骨折患者,分析可能影响患者死亡率的相关因素,从而使髋部骨折患者获得更好的治疗效果。
1 资料与方法
1.1 临床资料
髋部骨折患者107例,均为摔伤;男41例,女66例;左侧59例,右侧48例;年龄50~106岁,平均(75.7±10.9)岁;受伤时合并症<2种57例,≥2种50例;合并痴呆、帕金森、脑血管病等脑部功能障碍38例;出现术后并发症21例;骨折后至手术时间间隔1~180 d,平均11.5 d;手术持续时间45 min~405 min,平均121 min;术中出血量20 ml~1500 ml,平均325 ml。手术方式:空心钉内固定、人工关节置换术(全髋、半髋)、DHS内固定、PFNA内固定;股骨颈骨折Garden分型:Ⅰ型1例、Ⅱ型5例、Ⅲ型18例、Ⅳ型23例;转子间骨折按Evans分型:Ⅰa型10例,Ⅰb型17例,Ⅰc型23例,Ⅰd型8例,Ⅱ型2例。
1.2 观察内容
1.3 统计学处理
本组资料中可能影响患者生存率的变量均被分为两组:性别(男、女),年龄(<80岁、≥80岁),脑部功能障碍(无、有),合并症(<2、≥2),骨折后至手术间隔时间(≤7 d、>7 d),手术持续时间(≤120 min、>120 min),术中出血量( ≤ 200 ml、>200 ml),术后并发症(无、有)。应用Kaplan-Meier方法描述患者骨折后的生存率,并绘制生存曲线图,组间比较由Log-rank检验完成。再将已发现的有意义变量归为一类,应用Cox回归曲线来进行多因素分析,确定与患者死亡率相关性高的因素。采用SPSS 17.0软件,P≤0.05为有统计学差异。
2 结果
包括患者的社会状况和医疗情况。社会状况包括年龄、性别;医疗情况包括术前合并症、脑部功能异常、术后并发症、骨折至手术时间间隔、手术持续时间、术中出血量等,其中术前合并症包括高血压、糖尿病、陈旧性脑梗塞、脑出血、慢性阻塞性肺病、癫痫、冠心病、心衰、陈旧性心肌梗死、肝硬化、帕金森病、恶性肿瘤等,脑部功能异常为可能影响患者智力和中枢神经系统功能的因素如脑梗塞、脑出血、癫痫、痴呆、帕金森病等,术后并发症包括下肢动静脉血栓、急性肾衰、贫血、呼吸衰竭、消化道出血、肛门脱出、泌尿系感染、肺部感染和内固定物过长等。107例全部获得随访,随访时间12~60个月,平均30个月。24例(22.4%)随访结束时已死亡。
2.1 年龄与死亡率
年龄<80岁67例,死亡6例(9%);≥80岁40例,死亡18例(45%),两组生存率比较有统计学差异(P=0.00,图1)。

图1 年龄与死亡率的函数关系图
2.2 合并症与死亡率
合并症<2种37例,死亡5例(13.5%);合并症≥2种70例,死亡19例(27.1%),两组生存率比较有统计学差异(P<0.05,图2)。

图2 合并症与死亡率的函数关系图
2.3 术后并发症与死亡率
出现术后并发症21例,死亡8例(38.1%);未出现术后并发症86例,死亡16例(18.6%),两组生存率比较无统计学差异(P=0.06),但接近有意义P值,图中可见两组生存率之间明显背离(图3)。
2.4 脑部功能与死亡率
有或无脑部功能异常两组比较无统计学差异(P>0.05),但术后24个月内,两组有明显的背离(图4)。如将时间限定在术后24个月内,脑部功能异常21例,死亡9例(42.8%);无脑部功能异常34例,死亡6例(17.6%),两组生存率比较有统计学差异(P<0.05,图4)。
2.5 出血量与死亡率

图3 术后并发症与死亡率的函数关系图

图4 脑部功能与死亡率的函数关系图
出血量<200 ml 56例,死亡11例(19.6%);出血量>200 ml 51例,死亡13例(25.5%)。两组生存率比较无统计学差异(P>0.05,图5)。
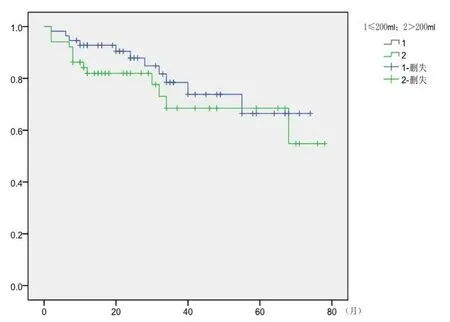
图5 出血量与死亡率的函数关系图
2.6 性别与死亡率
本组女性死亡率24.2%(16/66);男性死亡率19.5%(8/41)。两组生存率比较无统计学差异(P>0.05,图6)。

图6 性别与死亡率的函数关系图
2.7 骨折后至手术间隔时间与死亡率
骨折后至手术间隔时间≤7d 60例,死亡15例(25%);骨折后至手术间隔时间>7d 47例,死亡9例(19.1%),两组生存率比较无统计学差异(P>0.05,图7)。
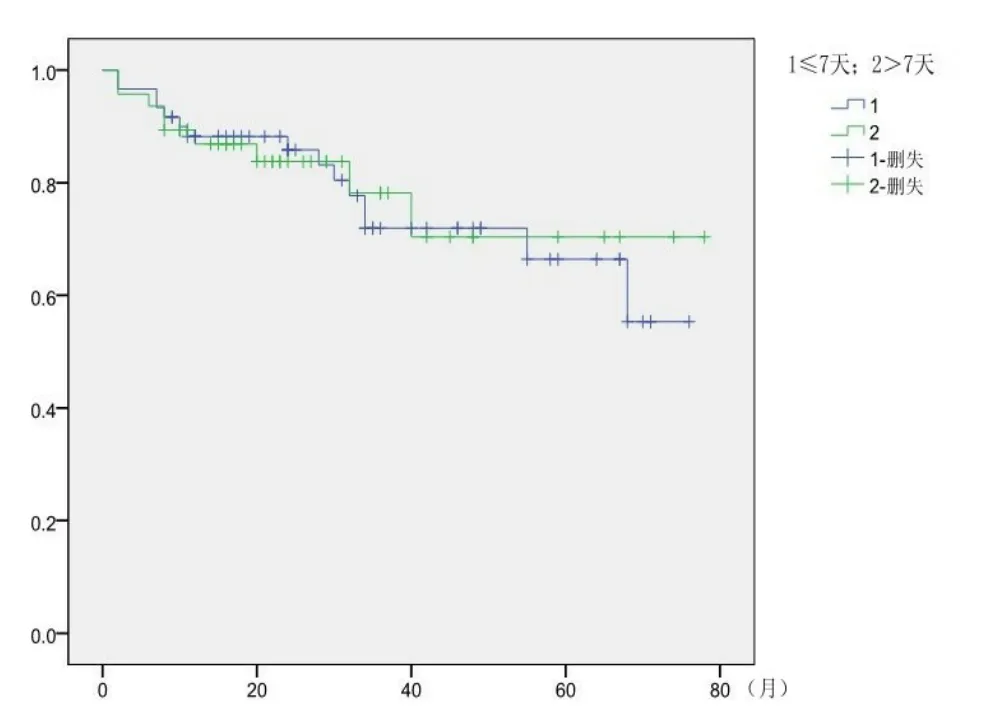
图7 骨折后至手术间隔时间与死亡率的函数关系图
综上所述,年龄≥80岁、合并症≥2种、术后出现并发症均为影响患者死亡率的危险因素;脑部功能异常可致患者早期(2年内)死亡率增加。性别、骨折后至手术时间、手术持续时间、术中出血量均与死亡率无显著相关性。
进一步应用Cox回归模型分析发现,与死亡率相关的多因素中只有年龄对死亡率影响最显著,而合并症数量、术后有无并发症、患者脑功能是否异常对死亡率影响并不显著。
3 讨论
3.1 年龄因素
本组中年龄<80岁67例,死亡6例(9%);≥80岁40例,死亡18例(45%),两组间生存率比较有统计学差异(P=0.00)。Kreder等[2]发现,与65~ 79岁患者相比,≥80岁患者关节成形术后心肌梗塞发生率升高至2.7倍,肺部感染率升高至3.5倍,术后昏迷及尿路感染率也明显升高,死亡率升高至3.4倍。Valizadeh等[3]将相似年龄、性别的髋部骨折患者和眼科疾病患者进行前瞻性对比研究,发现年龄和RDRS评分是髋部骨折患者1年内病死率的独立预测因素。高龄作为影响髋部骨折患者死亡率的相关因素已被多数学者所认同,因为老年患者心肺功能下降、术后活动能力下降均可导致患者死亡率增加。
3.2 术前合并症与术后并发症因素
Lawrence等 研究发现,严重的心、肺疾病是使髋部骨折患者术后死亡率增加的主要因素。Abrahamsen等[5]分析了数十篇文献,认为合并症包括转移癌、心衰、肾衰、肝病、淋巴瘤、感染和体重减低,会导致髋部骨折患者死亡率增加,或至少增加死亡的风险。刘瑾和刘新成[6]对患者术前合并症和术后并发症进行评分分组,分为低、中和高危组,发现高危组患者术后死亡率高,主要死亡原因为深静脉血栓、肺部感染和褥疮。本组中出现术后并发症21例,死亡6例(28.6%),未出现并发症86例,死亡16例(18.6%),提示术后并发症与患者死亡率有一定关系。
3.3 脑部功能因素
本组中脑部功能对死亡率的影响无统计学意义(P=0.154)。但术后2年内,脑部功能异常21例,死亡9例(42.9%),脑功能无异常34例,死亡6例(17.6%),两组生存率比较有明显差异。Marottoli等[7]研究认为,智力差者强烈预测死亡,其相关危险几乎是智力正常者的7倍。这个因素的重要性已经在诸多研究中提到。可能与智力差患者的合作能力差,动作完成能力不如伤前,甚至丧失学习扶拐杖行走的能力。
3.4 出血量因素
本组中出血量对死亡率的影响无统计学差异,但出血量<200 ml 56例,死亡11例(19.6%);出血量>200 ml 51例,死亡13例(25.5%),提示出血量大有导致患者死亡率增高的趋势。目前尚无文献说明术中出血量与术后死亡率有何关系,但Gruson等[8]报道,术前血红蛋白低的髋部骨折患者的术后死亡率和住院天数明显增加,提示贫血也是预测患者术后死亡的一项指标。
3.5 其他因素
本组中性别、骨折后至手术间隔时间、手术持续时间对患者死亡率的影响并无统计学意义。性别与死亡率的关系尚不明确。Kanneqaard等[9]报道,男性死亡风险比女性更高。高风险的原因可能与合并症有关,特别是慢性阻塞性肺病、急性中风等,而吸烟、饮酒、服药不足可能也是男性患者死亡率高的原因。Endo等[10]同样报道男性患者术后并发症发生率高,包括肺炎、心律失常、瞻望、肺栓塞。但也有学者反对[11],本组研究也未发现性别与髋部骨折患者术后死亡率之间有显著性关系。
关于骨折后到手术间隔时间长短与死亡率之间关系目前尚无定论。有学者认为伤后48 h内手术可减少死亡率,Bottle和Aylin[12]认为老年患者骨折后早期手术可减少并发症的出现,从而降低死亡率。但实际上,伤后早期(48 h内)手术困难重重。笔者认为,被延误手术的患者多因合并症多而需要术前不断地调整治疗。如果认为延迟手术时间是导致患者死亡率升高的因素,那么死亡率增加是由于患者在此期间出现肺部感染、急性心肌梗塞等合并症所致,还是与延误的时间自身有关呢?这值得进一步研究。本组研究认为骨折后到手术间隔时间与死亡率无显著相关性。
总之,年龄≥80岁、合并症≥2种、术后出现并发症对死亡率影响显著,其中高龄与死亡率有独立相关性。患者合并脑部功能异常与其早期死亡率有一定相关性。而性别、骨折后至手术间隔时间、手术持续时间与死亡率无显著相关性。因此,应对高龄、对合并症多,尤其是存在脑部功能异常、术后出现并发症患者给予积极治疗,从而降低患者的术后死亡率。
[1]Karagiannis A,Papakitsou E,Dretakis K,et al.Mortality rates of patients with a hip fracture in a southwestern district of Greece:ten-year follow-up with reference to the type of fracture.Calcif Tissue Int,2006,78(2):72-77.
[2]Kreder HJ,Berry GK,McMurtry IA,et al.Arthroplasty in the octogenarian:quantifying the risks.J Arthroplasty,2005,20(3):289-293.
[3]Valizadeh M,Mazloomzadeh S,Golmohammadi S,et al.Mortality after low trauma hip fracture:a prospective cohort study.BMC Musculoskelet Disord,2012,13(1):143-152.
[4]Lawrence VA,Hilsenbeck SG,Noveck H,et al.Medical complications and outcomes after hip fracture repair.Arch Intern Med,2002,162(18):2053-2057.
[5]Abrahamsen B,van Staa T,Ariely R,et al.Excess mortality following hip fracture:a systematic epidemiological review.Osteoporos Int,2009,20(10):1633-1650.
[6]刘瑾,刘新成.老年人髋部骨折危险性评估与早期并发症的关系.实用骨科杂志,2005,11(1):66-67.
[7]Marottoli RA,Berkman LF,Leo-Summers L,et al.Predictors of mortality and institutionalization after hip fracture:the New Haven EPESE cohort.Am J Public Health.1994,84(11):1807-1812.
[8]Gruson KI,Aharonoff GB,Egol KA,et al.The relationship between admission hemoglobin level and outcome after hip fracture.J Orthop Trauma,2002,16(1):39-44.
[9]Kanneqaard PN,van der Mark S,Eiken P,et al.Excess mortality in men compared with women following a hip fracture.National analysis of comedications,comorbidity and survival.AgeAgeing,2010,39(2):203-209.
[10]Endo Y,Aharonoff GB,Zuckerman JD,et al.Gender differences in patients with hipfracture:a greater risk of morbidity and mortality in men.J Orthop Trauma,2005,19(5):29-35.
[11]Diamon TH,Thornley SW,Sekel R,et al.Hip fracture in elderly man:prognostic factors and outcomes.Med J Aust,1997,167(8):412-415.
[12]Bottle A,Aylin P.Mortality associated with delay in operation after hip fracture:observational study.BMJ,2006,332(7547):947-951.
