脑梗死患者入院特征预测住院时间初步研究*
2012-08-13付红梅王晓明吴碧华王顺先彭国光
马 英,刘 云,付红梅,王晓明,吴碧华,王顺先,彭国光,杨 琼
(1.川北医学院附属医院神经内科,四川 南充 637000;2.川北医学院法医系,四川 南充 637000;3.重庆医科大学附属第一医院 400016)
脑梗死是由血栓形成或栓子阻塞大脑血管致大脑供血不足或缺血导致的卒中。卒中无论在发达国家还是发展中国家对患者和社会都是严重的经济和健康负担,如住院时间(hospital length of stay,LOS)延长、残疾后遗症,甚至死亡[1-4]。欧洲卒中患者每年的治疗费用约219亿欧元[5],由卒中导致的死亡在中国城市和农村地区分别列第2、3位[6],1998年脑梗死患者每人医疗费用的几何平均数是5857~10407元人民币[7],2000年中国医保费用约占GDP的10%,到2030年医保费用将占GDP的25%[8]。在卫生经济学方面,LOS是控制住院费用最有效的指标之一,直接或间接控制LOS可以有效利用卫生资源和制订健康的卫生保健制度[1,3]。有研究报道,LOS与患者人口学特征和疾病严重程度有关,但对不同国家、地区以及不同人群其影响因素又不完全相同[1,3,9]。目前国内还未见脑梗死患者入院特征与LOS之间影响因素的相关报道。本研究拟采用单变量和多变量回归分析方法回顾性分析本院神经内科1年脑梗死患者入院特征与LOS的关系,探讨脑梗死患者LOS影响因素,以便更有效地降低不必要的LOS,提高护理质量和价值效益比,为目前推行的医疗改革和对疾病更有效的防治工作提供有益参考。
1 资料与方法
1.1 一般资料 收集2008年1月1日至2008年12月31日川北医学院附属医院神经内科557例连续入院的脑梗死患者。所有患者在发病48h通过临床表现和头部影像学资料[CT和(或)MRI]确诊[2],诊断标准参考文献[10]。有短暂性缺血发作、脑出血、创伤性脑损伤、自发性蛛网膜下腔出血、转院、到达医院死亡者、误诊者以及LOS不到24h的患者均不在统计范围内。
557例脑梗死患者平均年龄(66.5±11.1)岁,男328例(58.9%),女229例(41.1%);医保患者230例(41.3%),新型农村合作医疗(new cooperative medical scheme,NCMS)患者327例(58.7%);有卒中史64例(11.5%)。牛津郡社区卒中计划(Oxfordshire Community Stroke Progect,OCSP)分类包括完全前循环梗死(total anterior circulation infarction,TACI)54例(9.7%)、部分前循环梗死(partial anterior circulation infarction,PACI)92例(16.5%)、腔隙性脑梗死(lacunar infarction,LACI)351例(63.0%)和后循环梗死(posterior circulation infarction,POCI)60例(10.8%)。入院时美国国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)评分(5.2±5.8)分,格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分(13.4±2.7)分。平均 LOS为(18.5±13.7)d(中位LOS 16d)。
1.2 方法 LOS包括急性期和恢复期LOS,研究脑梗死患者急性期或恢复期LOS得到相似的影响因素[3]。入院特征包括人口学资料(年龄、性别、医保类型),其中医保类型分为医保、NCMS;既往病史[卒中史、冠心病、糖尿病、高脂血症、慢性阻塞性肺疾病(COPD)、吸烟及饮酒];入院时卒中程度(NIHSS评分、GCS评分和OCSP分类);实验室检查(白细胞、血红蛋白、三酰甘油、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、极低密度脂蛋白胆固醇、载脂蛋白A1、载脂蛋白B100、脂蛋白a)。所有数据在入院时或24h内收集。
2 结 果
2.1 单变量分析 表1~4分别显示单变量分析脑梗死患者人口学特征、既往病史、入院时卒中程度、入院时实验室检查与LOS之间的关系。脑梗死患者LOS与年龄、性别、吸烟、饮酒、卒中史、NIHSS评分、三酰甘油、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、极低密度脂蛋白胆固醇、载脂蛋白A1、载脂蛋白B100、脂蛋白a及血红蛋白比较差异无统计学意义(P>0.05);LOS与医保类型、GCS评分、OCSP分类、合并症数量、冠心病、糖尿病、COPD、高脂血症及白细胞数比较差异有统计学意义(P<0.05)。LOS自然对数转换后再进行单变量分析也得到一致结果。
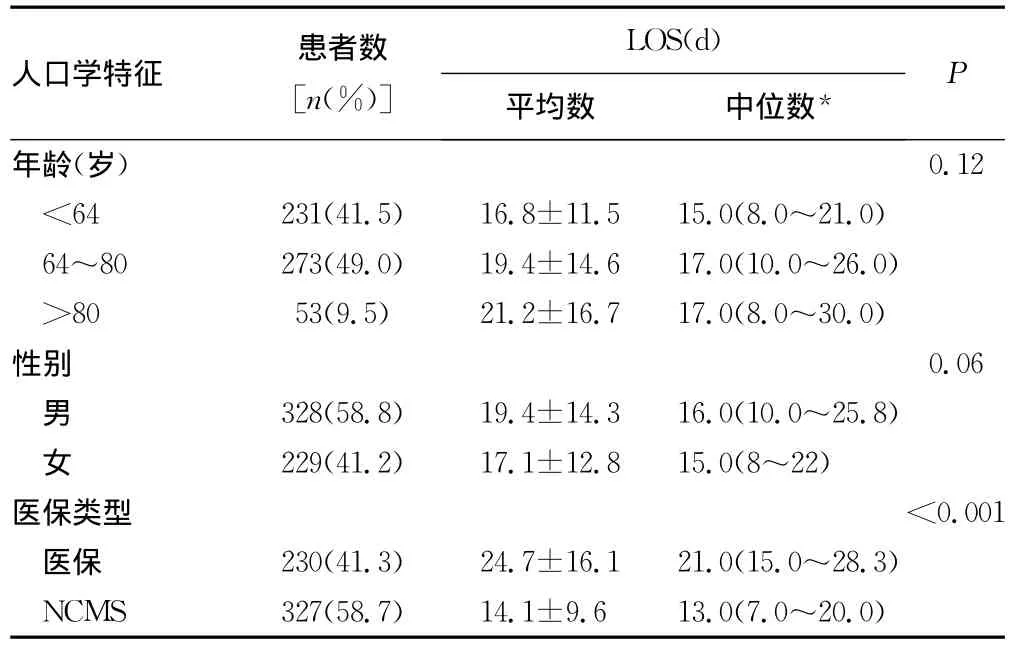
表1 单因素分析脑梗死患者人口学特征与LOS之间的关系
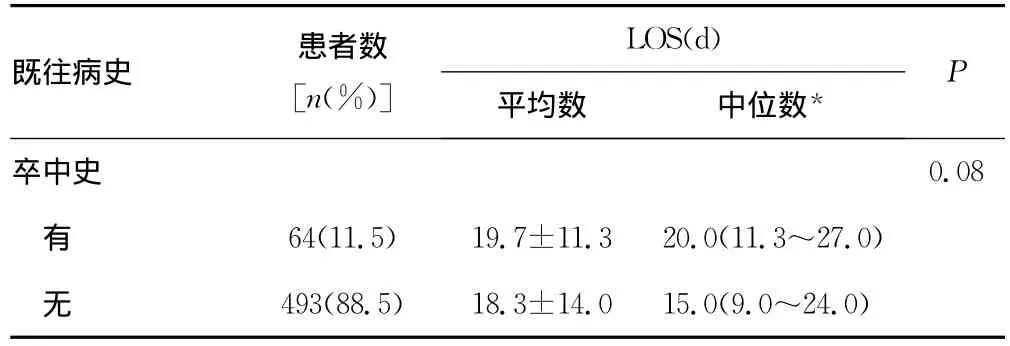
表2 单因素分析脑梗死患者既往病史与LOS之间的关系
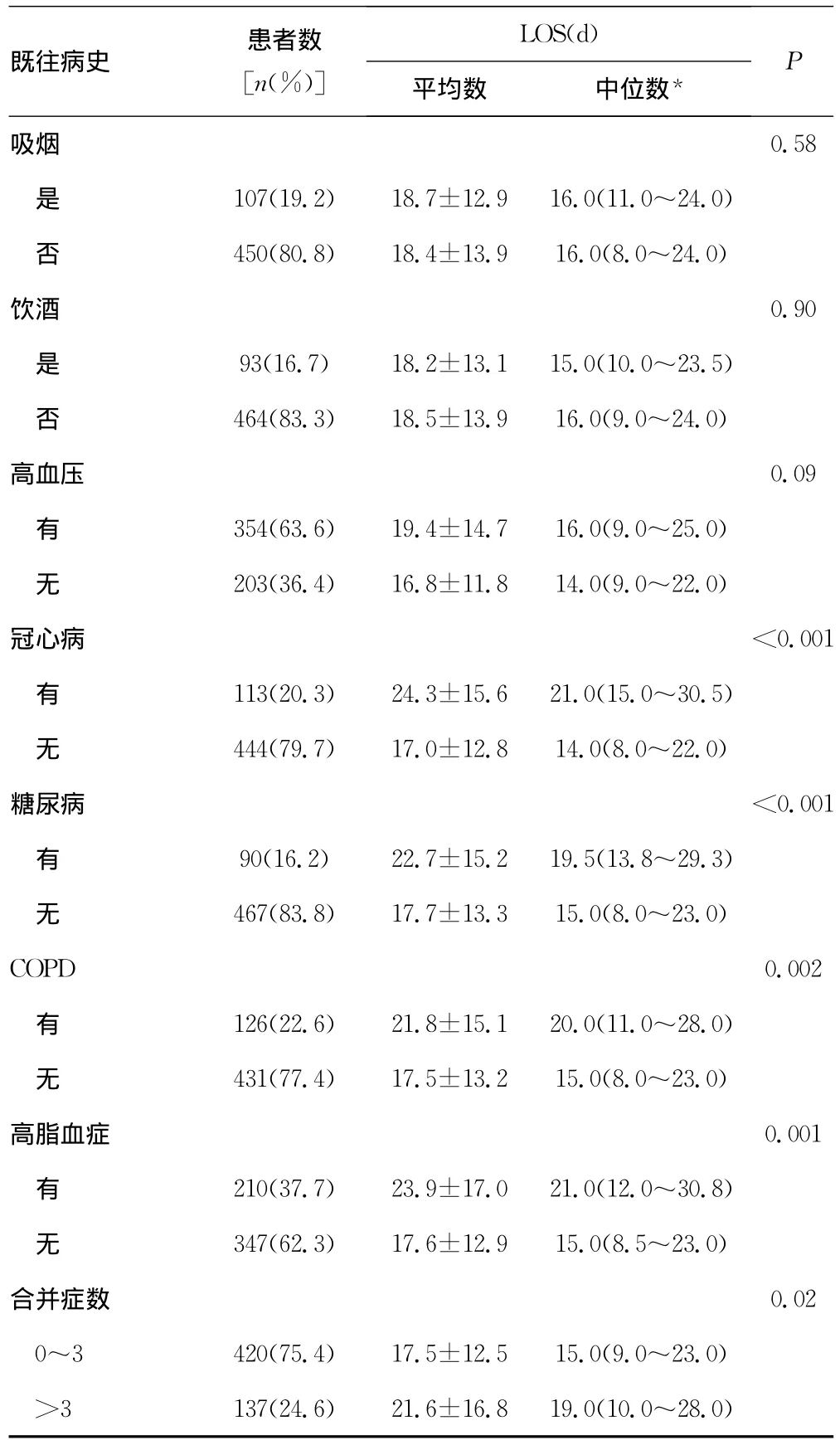
续表2 单因素分析脑梗死患者既往病史与LOS之间的关系
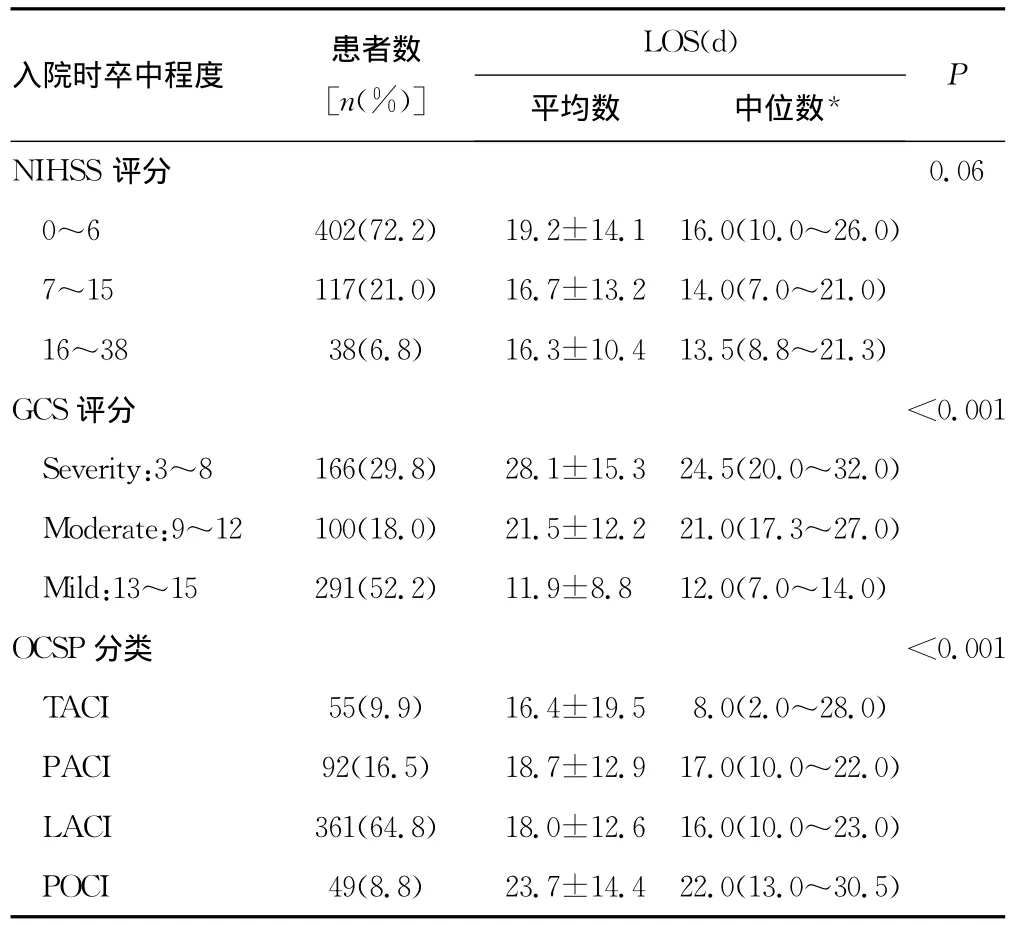
表3 单因素分析脑梗死患者入院时卒中程度与LOS之间的关系
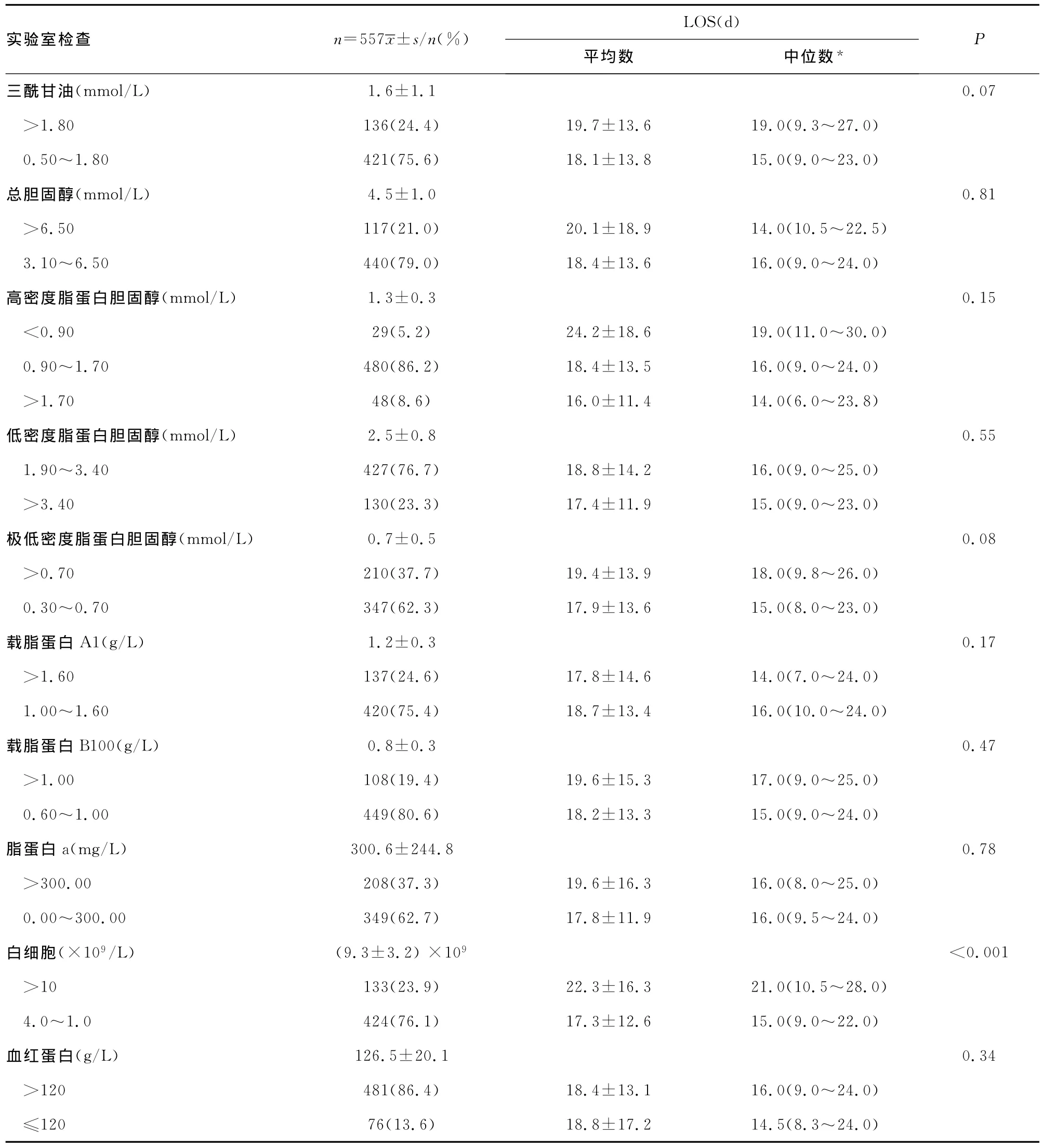
表4 单因素分析脑梗死患者入院时实验室检查与LOS之间的关系
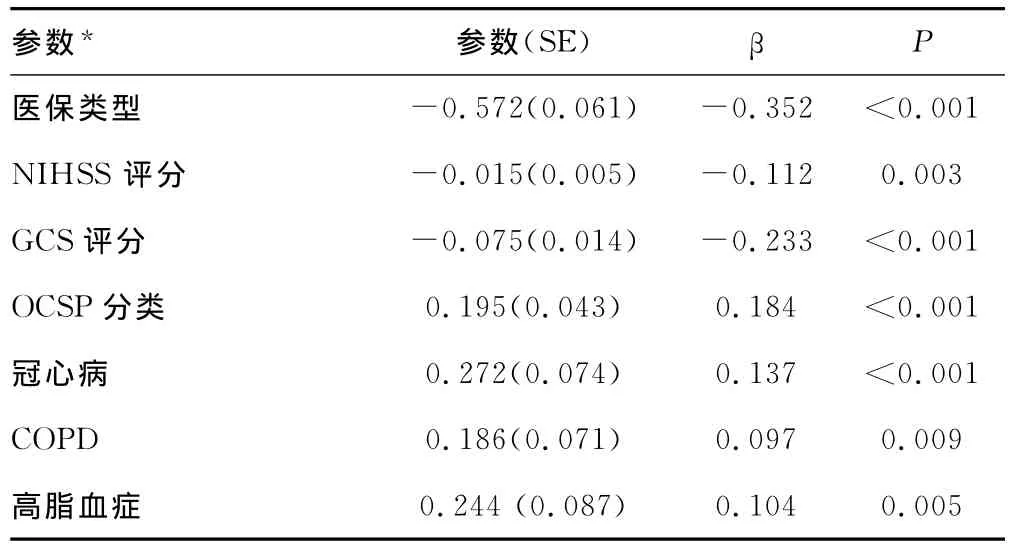
表5 多变量回归分析脑梗死患者LOS的预测因素
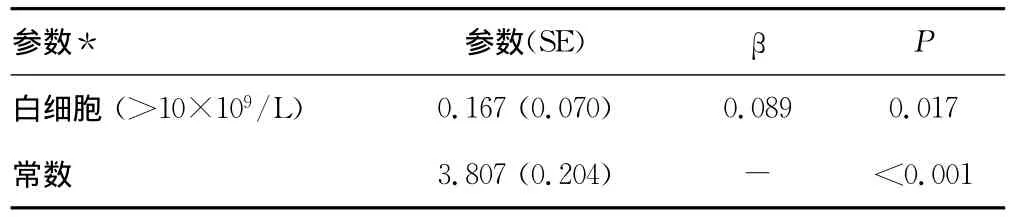
续表5 多变量回归分析脑梗死患者LOS的预测因素
2.2 多变量分析 表5多变量回归分析显示LOS主要预测因子有医保类型、NIHSS评分、GCS评分、OCSP分类、冠心病、COPD、高脂血症和白细胞升高(P<0.05);尤其是医保类型、GCS评分、OCSP分类、冠心病是最强预测因素(P<0.0001)。该回归模型解释约30%的LOS总方差。
3 讨 论
多数研究认为脑梗死患者与高龄、合并症、病情危重、卒中史有关,上述因素往往加重脑血管病,延长LOS,甚至是造成脑血管病死亡的直接原因[1-4,9,11]。 本研究通过研究川北医学院附属医院1年内住院的脑梗死患者入院特征和LOS,发现脑梗死患者医保类型、卒中严重程度(NIHSS评分,GCS评分)、OCSP分类、某些合并症(冠心病、COPD和高脂血症)以及入院时白细胞升高是LOS的主要预测因子,其中医保类型、GCS评分、OCSP分类、冠心病是最强预测因素。
脑梗死患者平均LOS为18.5d(中位LSO为16d),与其他国家或地区研究脑梗死患者 LOS报道不一致[1-4,9,11]。可能与研究样本所在国家或地区差异、医院类型不同、医保体制不同、初级卫生保健制度不同、出入院制度以及社会文化不同有关。Yoneda等[12]和Diringer等[13]报道,其研究对象通过采取诊断疾病相关组和疾病预付体制来控制患者的LOS,而中国医疗机构一般只负责诊断和治疗而不控制LOS。
多变量回归分析发现脑梗死患者LOS与性别、年龄、吸烟、饮酒、合并症数量及卒中史等传统危险因素无关[1-3,11-13]。其原因可能与患者组成特征有关,如本研究中住院患者是NCMS的占多数。脑梗死患者在入院时某些合并症如冠心病、COPD与LOS相关[14-16],可能与合并症在住院时需要治疗有关。冠心病、高脂血症可预测LOS可能与脑动脉粥样硬化有关[14-15],COPD是心血管事件的 独立危险因素,脑梗死伴COPD患者因昏迷或长期卧床,心肺代偿能力差,抵抗力低下,气管、支气管黏膜的炎性改变,痰液分泌多呼吸道分泌物排出不畅,坠积于肺底,引起气道阻死和痰液引流不畅而延长LOS[16-17]。但上述原因可能并不是恰当的解释,因脑梗死患者的其他合并症如糖尿病在住院时也需要治疗有相似结果,其具体原因需要进一步研究。
卒中严重程度采用NIHSS评分和GCS评分表示,统计分析发现NIHSS评分和GCS评分是LOS的独立预测因素,其中GCS评分是LOS最强预测因子之一,与相关报道一致[2,9,11],但与有关研究认为 NIHSS评分是最强预测因子不一致[2]。值得注意的是在单变量分析时NIHSS评分与LOS无关,在多变量回归分析发现NIHSS评分与LOS相关。LOS延长与GCS评分升高呈正相关,与NIHSS评分负相关,其原因可能是高NIHSS评分在入院早期易导致死亡或放弃治疗。
OCSP分类是一种可靠的缺血性卒中分类方法,OCSP分类与脑梗死的死亡率、存活率和致残率明显相关[18-19]。统计分析发现OCSP分类明显影响LOS,本研究中TACI所占比例最小并且LOS最短,TACI有十分严重的症状体征、极易早期死亡或放弃治疗可能是最好的解释。
入院时脑梗死患者白细胞升高是LOS最强预测因子之一,原因可能是脑梗死后白细胞渗入脑组织缺血引起炎症,以及血管内皮细胞损害和血管壁本身抗血栓的特性导致LOS延长[20]。
医保类型是引起 LOS延长的重要因素之一[1-4,11-14],可 能与中国目前卫生保健体制只有医保和NCMS有关。医保患者的医疗费用可以由财政或企事业单位大部分、甚至全部报销,因此部分医保患者在足疗程治疗后仍然继续住院致LOS延长;而NSMC患者可以报销的费用有限,故一般在治疗好转后就出院。这对健康的卫生经济学如何降低住院费用和提高价值效益比是十分重要的。
本研究可能受到下列因素限制:如单一地区单一医院的脑梗死患者LOS影响因素与不同地区或城市、不同等级的医院结果可能有差异;在统计分析时采用病例混合方法(首次和复发的脑梗死一起统计)其结果可能不同;最后因有些辅助检查不完善或记录不详(如颈动脉狭窄、病因学、出院状态等)可能造成LOS预测不准确。对于脑梗死患者LOS长短用入院特征预测需要进一步多地区、多家医院以及更加全面的信息深入研究。
[1]Venketasubramanian N,Yin A.Hospital costs for stroke care in Singapore[J].Cerebrovasc Dis,2000,10(4):320-326.
[2]Chang KC,Tseng MC,Weng HH,et al.Prediction of length of stay of first-ever ischemic stroke[J].Stroke,2002,33(11):2670-2674.
[3]Svendsen ML,Ehlers LH,Andersen G,et al.Quality of care and length of hospital stay among patients with stroke[J].Med Care,2009,47(5):575-582.
[4]Winter Y,Wolfram C,Schaeg M,et al.Evaluation of costs and outcome in cardioembolic stroke or TIA[J].J Neurol,2009,256(6):954-963.
[5]Balak N,Elmaci I.Costs of disorders of the brain in Europe[J].Eur J Neurol,2007,14(2):e9.
[6]He J,Klag MJ,Wu Z,et al.Stroke in the People′s Republic of China.I.Geographic variations in incidence and risk factors[J].Stroke,1995,26(12):2222-2227.
[7]Tu F,Tokunaga S,Deng Z,et al.Analysis of hospital charges for cerebral infarction stroke inpatients in Beijing,People′s Republic of China[J].Health Policy,2002,59(3):243-256.
[8]Wu Y.China′s health care sector in transition:resources,demand and reforms[J].Health Policy,1997,39(2):137-152.
[9]Luengo-Fernandez R,Gray AM,Rothwell PM.Populationbased study of determinants of initial secondary care costs of acute stroke in the United Kingdom[J].Stroke,2006,37(10):2579-2587.
[10]Goldstein LB.Accuracy of ICD-9-CM coding for the identification of patients with acute ischemic stroke:effect of modifier codes[J].Stroke,1998,29(8):1602-1604.
[11]Gioldasis G,Talelli P,Chroni E,et al.In-hospital direct cost of acute ischemic and hemorrhagic stroke in Greece[J].Acta Neurol Scand,2008,118(4):268-274.
[12]Yoneda Y,Uehara T,Yamasaki H,et al.Hospital-based study of the care and cost of acute ischemic stroke in Japan[J].Stroke,2003,34(3):718-724.
[13]Diringer MN,Edwards DF,Mattson DT,et al.Predictors of acute hospital costs for treatment of ischemic stroke in an academic center[J].Stroke,1999,30(4):724-728.
[14]Lithner F,Asplund K,Eriksson S,et al.Clinical characteristics in diabetic stroke patients[J].Diabetes Metab,1988,14(1):15-19.
[15]Arboix A,Rivas A,García-Eroles L,et al.Cerebral infarction in diabetes:clinical pattern,stroke subtypes,and predictors of in-hospital mortality[J].BMC Neurol,2005,5(1):9-12.
[16]Lehto S,Rönnemaa T,PyöräläK,et al.Predictors of stroke in middle-aged patients with non-insulin-dependent diabetes[J].Stroke,1996,27(1):63-68.
[17]Celli B,Decramer M,Leimer I,et al.Cardiovascular safety of tiotropium in patients with COPD[J].Chest,2010,137(1):20-30.
[18]Reggiani M.Five-year survival after first-ever ischaemic stroke is worse in total anterior circulation infarcts:the SINPAC cohort[J].Cerebrovasc Dis,2009,27(1):29-36.
[19]Di Carlo A,Lamassa M,Baldereschi M,et al.Risk factors and outcome of subtypes of ischemic stroke.Data from a multicenter multinational hospital-based registry.The European Community Stroke Project[J].J Neurol Sci,2006,244(1/2):143-150.
[20]Grau AJ,Boddy AW,Dukovic DA,et al.Leukocyte count as an independent predictor of recurrent ischemic events[J].Stroke,2004,35(5):1147-1152.
