2010年多重耐药菌医院感染的分布及耐药性监测
2012-07-28张昭勇李显东吴均竹杨宏伟
张昭勇 李显东 吴均竹 张 珍 杨宏伟
湖北医药学院附属太和医院检验部,湖北 十堰 442000
多重耐药菌(multidrug-resistant organism,MDRO)引起的感染呈现复杂性、难治性等特点,近年来成为医院感染重要的病原菌[1]。为进一步加强多重耐药菌医院感染预防与控制,给临床MDRO感染的治疗和合理使用抗菌药物提供参考依据,本研究对2010年1~12月临床分离的MDRO进行了标本来源、耐药性和细菌分布初步分析,现将结果报道如下:
1 材料与方法
1.1 菌株来源
2010年1~12月我院各临床科室住院患者送检的各类标本(痰液、分泌物、尿液、血液等)中分离的病原菌(去除同一患者、同一部位的重复菌株)。
1.2 菌株鉴定与药敏检测
菌株培养按临床检验操作规程常规方法进行,经法国生物梅里埃Vitek-2鉴定细菌到种。采用2010年CLSI推荐的Kirby-Bauer法(K-B纸片琼脂扩散法)进行药物敏感试验,按CLSI 2010年版的标准判断结果。质控菌株大肠埃希菌ATCC25922、大肠埃希菌ATCC35218、铜绿假单胞菌ATCC27853,金黄色葡萄球菌ATCC25923,粪肠球菌ATCC29212(购自卫生部临床检验中心)。药敏纸片包括氨苄西林(AMP)、哌拉西林(PIP)、哌拉西林-他唑巴坦(TZP)、阿莫西林-克拉维酸(AMC)、头孢噻肟(CTX)、头孢他啶(CAZ)、头孢吡肟(FEP)、头孢西丁(FOX)、头孢哌酮-舒巴坦(CSL)、亚胺培南(IPM)、阿米卡星(AMK)、庆大霉素(GEN)、复方新诺明(STX)、环丙沙星(CIP)、 青霉素(PEN)、红霉素(ERY)、克林霉素(CLI)、万古霉素(VAN)、 米诺环素(MNO)、左旋氧氟沙星(LVX)、高单位庆大霉素(GEH)、高单位链霉素(STH)、呋喃妥因(NIT),均购于美国BBL公司。
1.3 多重耐药判定标准
分离菌株对β-内酰胺类、碳青霉烯类、氨基糖苷类、喹诺酮类及磺胺类中三类或三类以上药物同时耐药则判定为多重耐药[2]。MRSA、MRCNS、VRE、ESBLs、CRABA、CRPAE、奇异变形杆菌(PM)判定标准参照2010年CLSI标准[3]。
1.4 统计学方法
用WHONET 5.4软件进行药敏结果统计分析。实验数据用SPSS 13.0统计软件进行统计学处理,率的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 MDRO检出株数及标本来源分布
3737分离菌株中检出2255株MDRO。其中分泌物标本最多,为867株,其次来自于痰标本778株和尿标本273株,血液标本共分离254株,其他标本分离83株。MDRO在不同标本中的分布见表1。
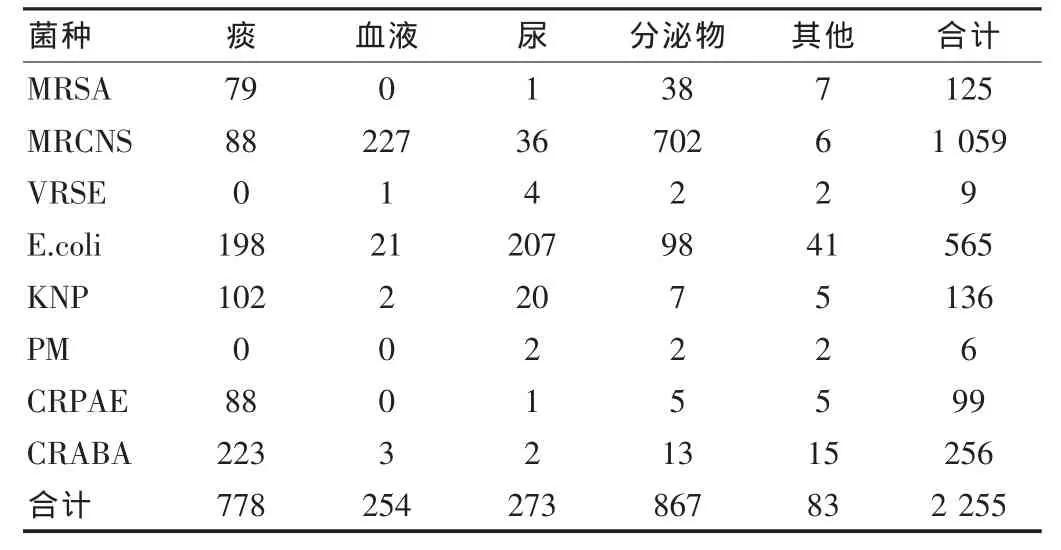
表1 多重耐药菌标本来源分布(株)
2.2 各种MDRO菌的检出率
在阳性球菌中,凝固酶阴性葡萄球菌的多重耐药性最为严重,其阳性检出率为78.7%;其次是MRSA,阳性率为55.1%;VRSE的阳性率比较低,仅为4.5%。 阴性杆菌中,大肠埃希菌和鲍曼不动杆菌的多重耐药性均极其严重,产ESBLs的大肠埃希菌占68.5%,耐碳青霉烯的鲍曼不动杆菌占68.4%;其次是克雷伯菌,产ESBLs菌占52.9%;铜绿假单胞菌和奇异变形杆菌的多重耐药性相对较轻,CRPAE占21.2%,产ESBLs的PM仅有14.0%。MDRO菌的检出情况见表2。
2.3 革兰阳性球菌MDRO的耐药性
MRSA对抗生素的耐药性较MRCNS更加严重,两者对CIP、GEN、CLI、MNO和LVX的耐药率差异具有统计学意义(P<0.05)。VRSE对检测的常用抗生素的耐药率极高,仅对GEH具有较高的敏感性。革兰阳性MDRO的耐药率见表3、4。
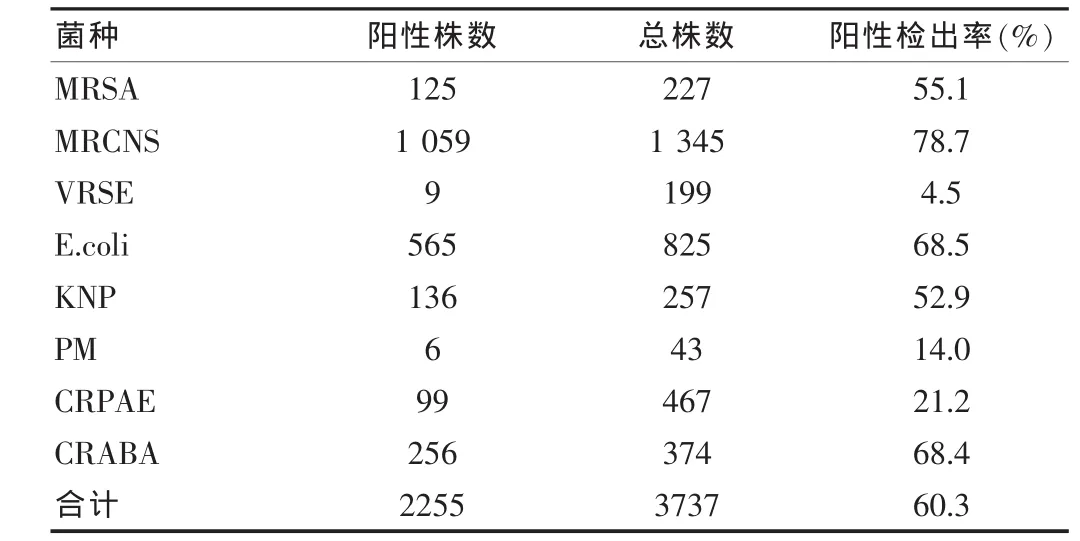
表2 各种多重耐药菌的检出率
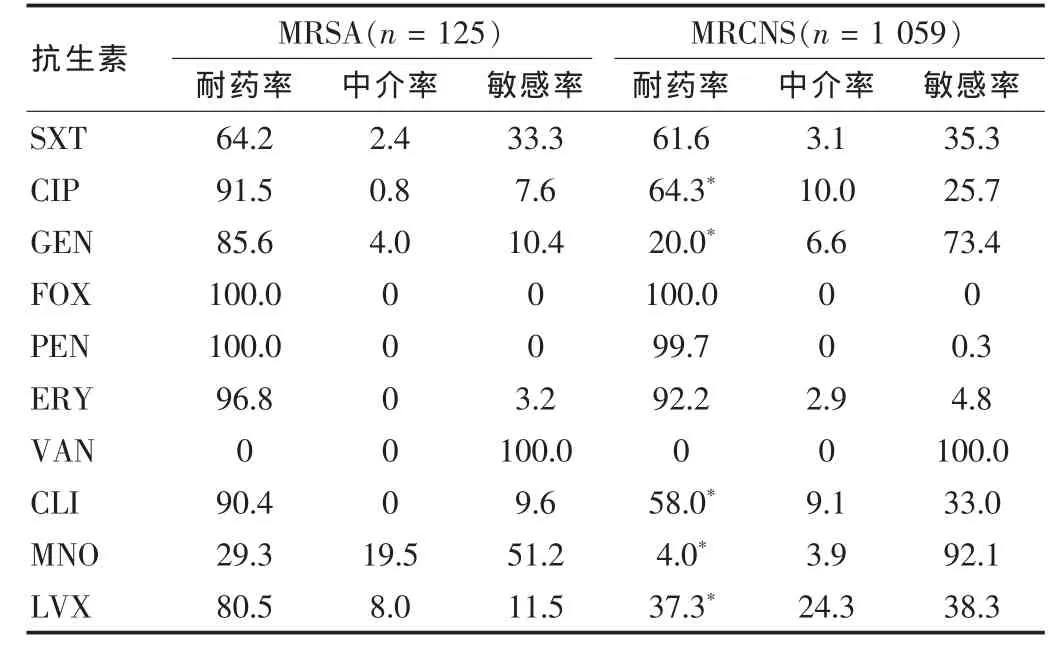
表3 耐甲氧西林的葡萄球菌的耐药性(%)
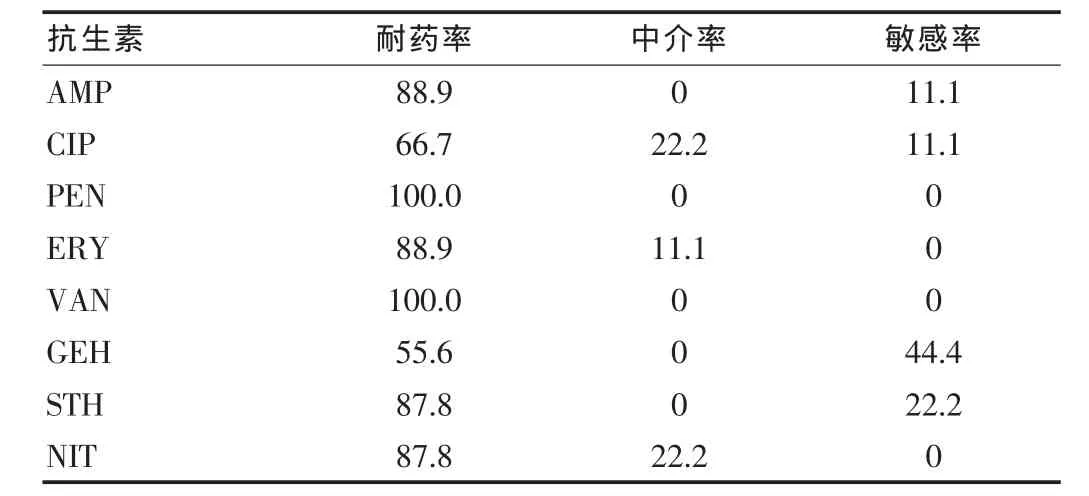
表4 万古霉素耐药的肠球菌耐药性(%)
2.4 革兰阴性杆菌多重耐药菌的耐药性
产ESBLs的肠杆菌科细菌对IPM保持高度的敏感性(100%敏感),对CSL、AMK和FOX亦具有较高的敏感性。碳青霉烯耐药的铜绿假单胞菌和鲍曼不动杆菌的耐药性极强,仅对PIP和CSL的耐药率较低。革兰阴性MDRO的耐药率见表 5、6。
3 讨论
2010年8月报道的超级细菌“NDM-1”[4]引起国内外学者和媒体对多重耐药菌的关注,卫生部办公厅在2011年1月17日也印发了 《多重耐药菌医院感染预防与控制技术指南(试行)》的通知以进一步加强多重耐药菌医院感染预防与控制。为此对我院2010年1~12月临床分离的细菌进行回顾性研究,发现各种细菌的多重耐药现象极其普遍。3737株受监测细菌的多重耐药菌的总检出率为60.3%(2255/3737),革兰阳性菌检出率为67.4%(1193/1771),革兰阴性菌检出率为54.0%(1062/1966),特别是非发酵菌中的碳青霉烯菌耐药菌株的大量出现给临床抗感染治疗带来了很大的困难。
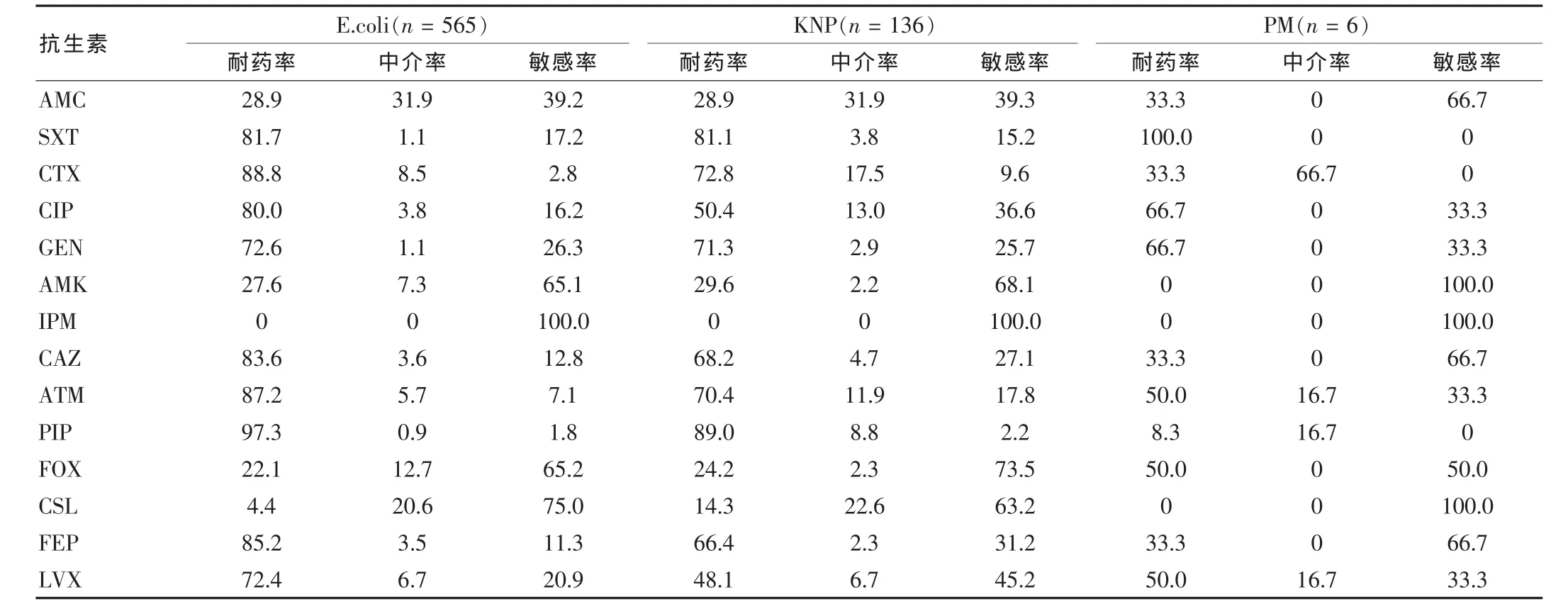
表5 产ESBLs的肠杆菌科细菌的耐药性(%)
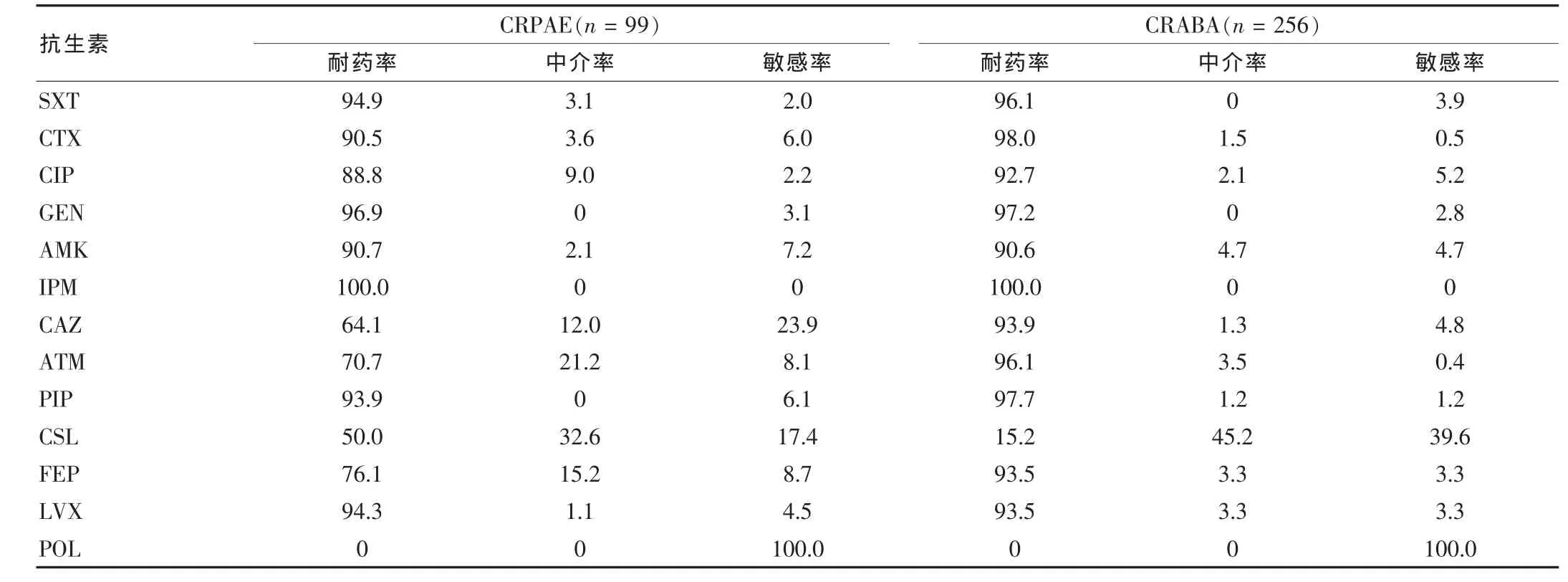
表6 多重耐药的非发酵菌的耐药性(%)
MRCNS和MRSA是阳性菌中检出最多的两类MDRO。MRCNS多分离于分泌物(包括前列腺液、脑脊液、胸腹水、脓液及穿刺液),其次是血液和痰液。虽然MRCNS阳性检出率高达 78.7%, 但是其致病力弱, 对 CIP、GEN、CLI、MNO和LVX的耐药率明显低于MRSA,特别是分离于前列腺液和血液中的MRCNS多为定值菌或者污染菌,其临床意义并不太大。但是有报道称MRSA耐药决定子A(methicillin-resistance determinant A,mecA)多来自凝固酶阴性葡萄球菌[5],这应引起我们的关注,以避免这一耐药基因在细菌间的传播。MRSA多分离于痰液和分泌物中,其致病力强,对常用的抗生素普遍耐药,在对过去的一年中MRSA的耐药性分析发现其仅对VAN和MNO有很好的敏感性,因此MRSA应是今后监测的重点对象。VRSE的阳性率比较低,但其耐药性强,应注意其今后的发展。
肠杆菌科细菌产ESBLs是其形成多重耐药的主要机制。2010年产ESBLs的大肠埃希菌、克雷伯菌属和奇异变形杆菌的检出率分别为68.5%、53.0%和14.0%,这与汪复等[6]报道的基本一致。产ESBLs肠杆菌科细菌广泛分布于各种标本中,并且细菌的β内酰胺酶基因多位于质粒上,可以通过接合转移、转化、转座等方式将耐药性在不同细菌中传递,极易造成耐药细菌的流行[7],引起严重的院内感染。因此对该类MDRO菌的监测研究是我们工作的重中之重。
非发酵革兰阴性杆菌是目前医院感染的主要病原菌之一,仅次于肠杆菌科革兰阴性杆菌,往往在免疫缺陷的患者中引起肺部感染、呼吸机相关肺炎、烧伤感染、血流感染、尿路感染等严重感染。该菌对多数常用抗菌药耐药率高,尤其泛耐药株治疗困难,病死率高。本研究中碳青霉烯耐药的CRABA和CRPAE分别占68.5%和21.2%,主要分离于痰液和分泌物中,除对PIP和CSL耐药率较低外,对其他抗生素均高度耐药。CRABA的耐药机制非常复杂,产生OXA碳青霉烯酶是其最主要的耐药机制,有研究表明[8],在我国流行的碳青霉烯酶主要是OXA-23类。在所测试的药物中,CRABA对CSL的耐药性较低(15.2%),这主要源于舒巴坦在体外对鲍曼不动杆菌有良好的抗菌活性[9],但是对该药中敏率高达45.2%的现象应引起我们的警惕。CRPAE的阳性率相对较低(21.2%),但是该菌的致病力较CRABA强,引起疾病更加严重。CRPAE耐药的机制主要包括金属酶的产生、外膜蛋oprD2的缺失和外排泵机制。国内有研究[10]表明,CRPAE耐药的机制可能主要来自于外膜蛋白oprD2的缺失。
综上所述,MDRO引起的感染越来越常见,其耐药机制复杂,给临床抗感染治疗带来极大困难。有效控制感染的措施如加强院内感染的监测、减少接触性感染、对感染患者进行分组隔离、耐药菌株同源性鉴定、合理选用敏感药物和院内环境控制,这些措施均能够阻止多重耐药菌株的播散。
[1]中华人民共和国卫生部.多重耐药菌医院感染预防与控制技术指南(试行)[S].2010.
[2]俞汝佳,吕晓菊,高燕渝,等.鲍曼不动杆菌对米诺环素等抗菌药物的耐药性研究[J].中国抗生素杂志,2011,36(4):70-73.
[3]Clinical and Laboratory Standards Institute.Performance standards for antimicrobialsusceptibilitytesting,Twenty-Firstinformationalsupplement[S].PA:Clinical and Laboratory Standards Institute,2010,31(1):161-163.
[4]Kumarasamy KK,Toleman MA,Walsh TR,et al.Emergence of anew antibiotic resistance mechanism in India,Pakistan and the UK:a molecular,biological,and epidemiological study[J].Laneet Infect Dis,2010,10(9):597-602.
[5]Lim D,Strynadka NC.Struetural basis for the beta laetma resistnaee of PBP2a from mehticillin-rersistnat stapahyloeoecus auareus[J].Nat Srtuet Biol,2002,9(11):870-876.
[6]汪复,朱德妹,胡付品,等.2009年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2010,10(5):325-333.
[7]马君玲,马玲,马唯一.2006-2008年耐药菌株变迁分析[J].新疆医科大学学报,2009,32(9):1273-1275.
[8]张晓兵,刘星,龚雅利,等.碳青霉烯类耐药鲍曼不动杆菌分子流行病学及耐药机制的研究[J].第三军医大学学报,2011,33(5):502-505.
[9]Paul G.Higgins, Hilmar Wisplinghoff, Danuta Stefanik,et al.In vitro activities of the β-Lactamase inhibitors clavulanic acid,sulbactam,and tazobactam alone or in combination with β-Lactams against epidemiologically characterized multidrug-resistant acinetobacter baumannii strains[J].Antimicrobial Agents Aad Chemotherapy,2004,48(5):1586-1592.
[10]杨春霞,王清涛,栗方,等.北京地区五家医院获得性铜绿假单胞菌对碳青霉烯类抗菌药物耐药机制研究[J].中华检验医学杂志,2009,32(5):538-542.
