糖尿病自我管理培训指导网络对2型糖尿病患者自我效能的影响研究
2012-06-13鞠昌萍孙子林刘莉莉
谢 波,鞠昌萍,孙子林,韩 晶,刘莉莉
糖尿病自我管理培训指导网络对2型糖尿病患者自我效能的影响研究
谢 波,鞠昌萍,孙子林,韩 晶,刘莉莉
目的 评价糖尿病自我管理培训指导网络对2型糖尿病患者自我效能的影响。方法 将196例2型糖尿病患者根据入院顺序分为试验组124例和对照组72例。试验组采用自我管理培训指导网络模式,即给予初期为期5个半天的糖尿病集中培训加后续的强化随访 (包括活动、电话、短信、网络等方式);对照组采用常规的糖尿病教育,即给予分次糖尿病教育指导和后续的定期随访。于入组时、入组后6个月、12个月采用糖尿病自我效能量表评价糖尿病患者的自我效能水平,使用编制的调查问卷记录患者的一般情况、糖化血红蛋白等资料,进行不同教育模式对自我效能的影响分析。结果 试验组患者入组时、随访6个月、随访12个月的自我效能得分分别为 (7.5±1.3)分、(8.3±1.1)分、(8.2±1.2)分,对照组患者分别为 (7.2±1.1)分、(7.9±0.9)分、(7.5±0.8)分,入组时两组比较差异无统计学意义 (P>0.05),随访6个月、12个月两组比较差异均有统计学意义 (P<0.05)。试验组患者入组时、随访6个月、随访12个月的糖化血红蛋白水平分别为 (8.7±2.1)%、(6.7±1.0)%、(7.1±1.2)%,对照组患者分别为 (9.2±2.2)%、(7.5±1.4)%、(7.6±1.1)%,入组时两组比较差异无统计学意义 (P>0.05),随访6个月、12个月两组比较差异均有统计学意义 (P<0.05)。自我效能得分与糖化血红蛋白水平呈负相关 (r=-0.14,P<0.05)。结论 糖尿病自我管理培训指导网络模式在改善2型糖尿病患者的自我效能方面更有效。
糖尿病,2型;自我管理;自我效能;影响
糖尿病及其并发症的综合预防与治疗是一个重大的公共卫生问题。由于糖尿病是一种可防、可控、不可治愈的慢性、非传染性、终生性疾病,需要患者承担起疾病的长期自我管理任务。患者行为改变被认为是衡量糖尿病自我管理教育 (diabetes mellitus self-management education,DMSE)成功与否的标志之一[1]。而自我效能是健康行为改变最佳的提示因子[2]。根据Bandura等[3]的社会认知学理论,人具有通过自己的行动产生效果的力量。不同领域的实证研究表明,自我效能感与行为及绩效有重要关系[4-5]。本研究旨在探讨糖尿病自我管理培训指导网络对2型糖尿病患者自我效能的影响。
1 对象与方法
1.1 研究对象 本研究对象来源于江苏省卫生厅课题2型糖尿病自我管理培训指导网络项目中某三级甲等医院内分泌科2007年观察的196例2型糖尿病患者,根据入院顺序将其分为试验组124例和对照组72例。纳入标准:(1)符合1999年世界卫生组织 (WHO)修订的2型糖尿病诊断标准;(2)可定期前来随访;(3)知情同意。排除标准:(1)合并严重心、脑、肾、眼、足和神经病变并发症 (如增殖性视网膜病,肾病Ⅳ期,严重心脑血管系统疾病);(2)有精神异常的患者;(3)同时患有肿瘤,近半年内接受放疗、化疗患者;(4)正在参加其他研究课题的患者。两组患者的性别、年龄、病程、工作状况、文化程度、医疗保障类型及经济收入水平等一般资料间差异均无统计学意义 (P>0.05,见表1)。
1.2 干预方法 试验组采用自我管理培训指导网络方案,对照组采用常规的糖尿病教育方案。(1)试验组的自我管理方式由短期集中强化教育和后续的强化随访构成。给予试验组患者自编教材,在专用教室接受连续5个半天的糖尿病自我管理教育。教育的内容涵盖理论与实践,包括糖尿病基础知识以及血糖监测、足部护理、健康营养餐、运动等实践技能。此外,患者接受每周1次的短信、每月1次的电话提醒,每季度参加1次糖尿病自我管理沙龙,并可自由浏览糖尿病自我管理网站的相关信息进行相关咨询。患者在1个月、3个月、6个月、12个月到门诊各随访1次,研究者根据患者记录和监测结果进行个体化的自我管理教育指导,以进一步强化自我管理的效果。(2)对照组的教育方式由常规的分次教育和定期随访构成。患者在专用教室接受每周1次、每次半天、5周为一周期的分次糖尿病教育。随访同试验组。
1.3 观察指标及资料收集方法 一般资料:在入组时由研究者填写,包括入组时间、性别、年龄、病程、并发症、职业、文化程度、经济收入、医疗保障类型等。临床控制指标:体质指数、血压、空腹血糖、餐后2 h血糖在患者入组时,由研究者测量并填写;糖化血红蛋白、血脂为同一所医院指定实验室的检验值,入组时、6个月随访时、12个月随访时由研究者根据化验结果填写。
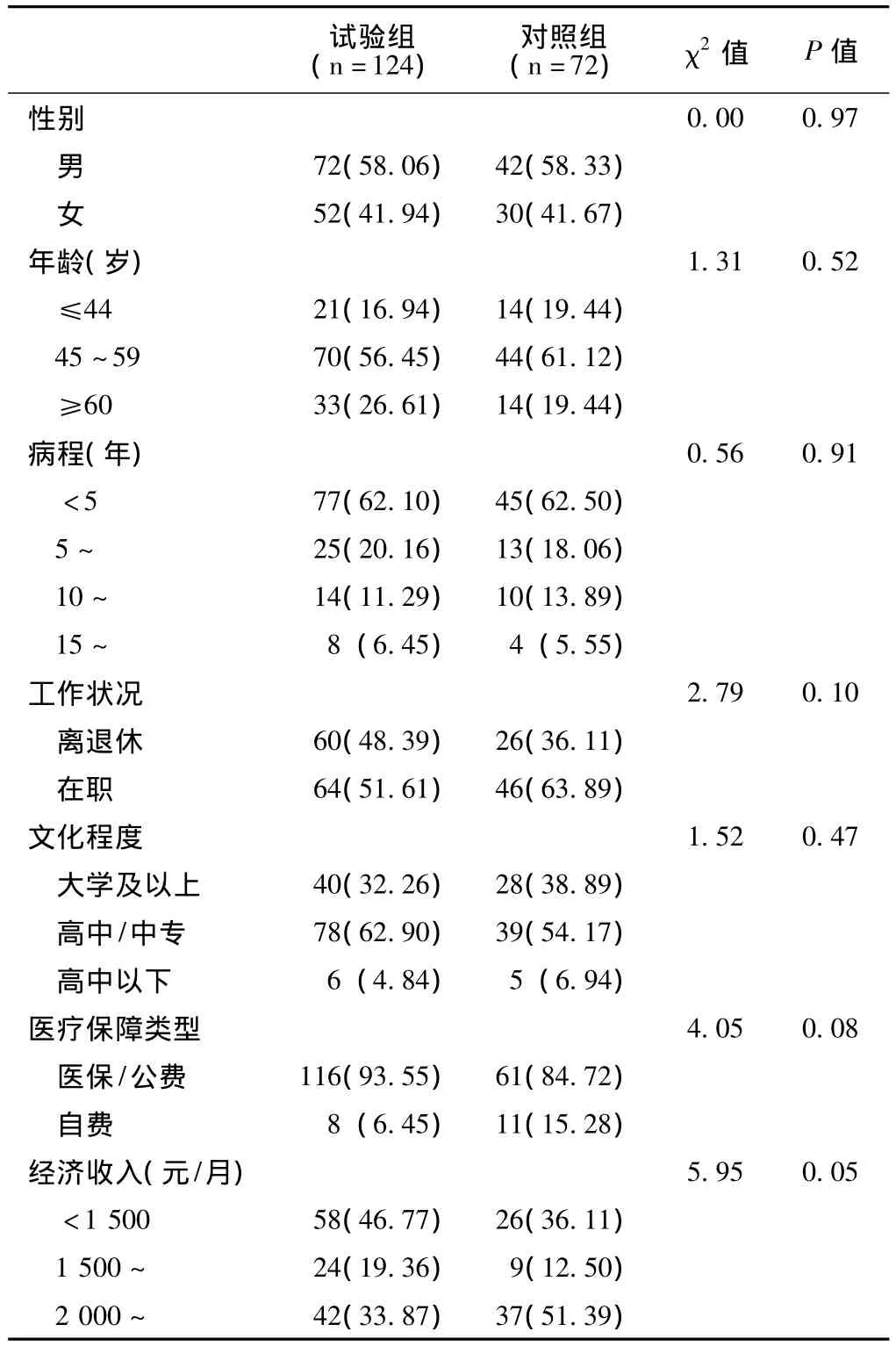
表1 两组患者的一般资料比较〔n(%)〕Table 1 Comparison of general condition between two groups
自我效能的评估采用翻译的糖尿病自我效能量表进行测量,该量表是美国斯坦福大学Lorig等[6]在对糖尿病患者自我管理的研究过程中设计的,共包括8个项目,反映了糖尿病患者在多个方面的自我效能,包括饮食管理、运动管理、血糖管理和病情控制等。项目均采用1~10级评分法,1表示完全没有信心,10表示绝对有信心,10个项目的平均分反映了自我效能水平,得分越高说明自我效能水平越高,量表的最终得分范围为1~10分。经专家评定,内容效度指数 (CVI)为1.00;经预试验,量表的Cronbach's α为0.75[7]。自我效能指标在入组时、6个月随访时、12个月随访时,研究者对患者做出解释后,由糖尿病患者本人填写,文盲者可由研究者询问后代填。
1.4 统计学方法 采用SPSS 13.0统计软件进行统计学分析。计量资料以 (±s)表示,采用方差分析;计数资料比较采用χ2检验;糖化血红蛋白值与自我效能的关系采用线性相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 干预前两组患者主要临床控制指标和自我效能的比较干预前,试验组和对照组的空腹血糖、餐后2 h血糖、糖化血红蛋白、总胆固醇、三酰甘油、低密度脂蛋白、高密度脂蛋白、血压、体质指数及自我效能得分间差异均无统计学意义(P>0.05,见表2)。
2.2 干预后两组患者自我效能得分和糖化血红蛋白水平比较干预后6个月、12个月试验组和对照组患者的糖化血红蛋白水平与干预前比较,差异均有统计学意义 (F值分别为79.00、48.68、37.70、42.81,P<0.01)。干预 6个月、12个月后试验组患者的糖化血红蛋白水平与对照组比较,差异均有统计学意义 (F值分别为16.27、4.54,P<0.01)。
干预后6个月,试验组和对照组患者的自我效能得分与干预前比较,差异均有统计学意义 (F值分别为28.27、14.12,P<0.01)。干预后12个月,试验组患者的自我效能得分与干预前比较,差异有统计学意义 (F=19.88,P<0.01);对照组患者的自我效能得分与干预前比较,差异无统计学意义 (F=2.46,P=0.12)。干预6个月、12个月后试验组患者的自我效能得分与对照组比较,差异均有统计学意义 (F值分别为7.14、19.92,P<0.01,见表3)。
表2 两组干预前主要观察指标比较 (±s)Table 2 Comparison of main data between two groups before the intervention
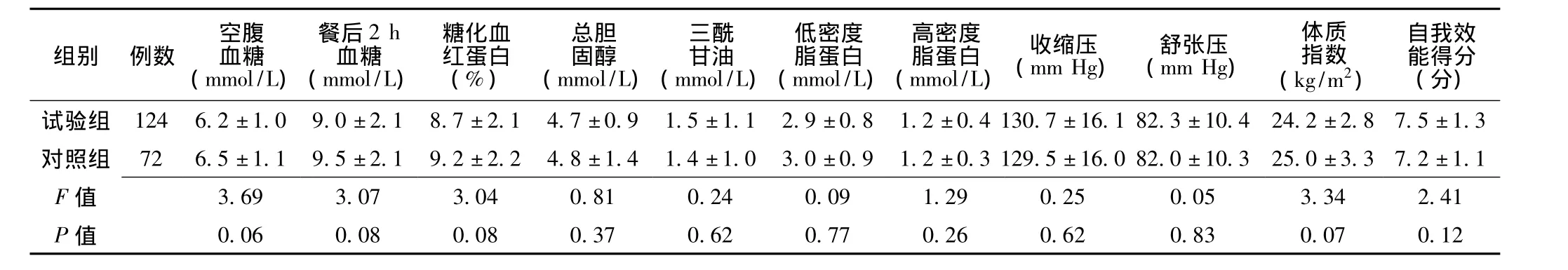
表2 两组干预前主要观察指标比较 (±s)Table 2 Comparison of main data between two groups before the intervention
组别 例数空腹血糖(mmol/L)餐后2 h血糖(mmol/L)糖化血红蛋白(%)总胆固醇(mmol/L)三酰甘油(mmol/L)低密度脂蛋白(mmol/L)高密度脂蛋白(mmol/L)(mm Hg)舒张压(mm Hg)收缩压 体质指数(kg/m2)自我效能得分(分)试验组 124 6.2±1.0 9.0±2.1 8.7±2.1 4.7±0.9 1.5±1.1 2.9±0.8 1.2±0.4 130.7±16.1 82.3±10.4 24.2±2.8 7.5±1.3对照组 72 6.5±1.1 9.5±2.1 9.2±2.2 4.8±1.4 1.4±1.0 3.0±0.9 1.2±0.3 129.5±16.0 82.0±10.3 25.0±3.3 7.2±1.1 F 4 2.41 P值 0.06 0.08 0.08 0.37 0.62 0.77 0.26 0.62 0.83 0.0值3.69 3.07 3.04 0.81 0.24 0.09 1.29 0.25 0.05 3.3 7 0.12
表3 两组干预前后自我效能得分和糖化血红蛋白水平的比较 (±s)Table 3 Comparison of scores of self-efficacy and HbA1cbetween two groups before and after intervention
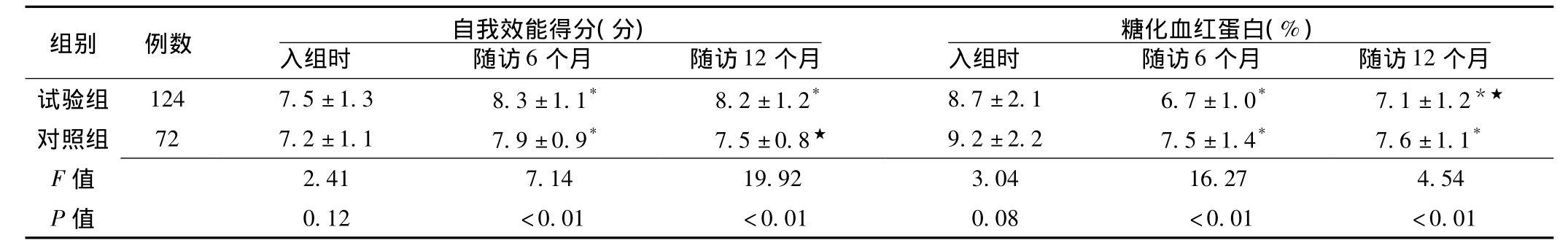
表3 两组干预前后自我效能得分和糖化血红蛋白水平的比较 (±s)Table 3 Comparison of scores of self-efficacy and HbA1cbetween two groups before and after intervention
注:与自身干预前比较,*P<0.05;与自身随访6个月比较,★P<0.05
个月试验组 124 7.5±1.3 8.3±1.1* 8.2±1.2* 8.7±2.1 6.7±1.0* 7.1±1.2组别 例数 自我效能得分(分)入组时 随访6个月 随访12个月糖化血红蛋白(%)入组时 随访6个月 随访12*★对照组 72 7.2±1.1 7.9±0.9* 7.5±0.8★ 9.2±2.2 7.5±1.4* 7.6±1.1*F 2.41 7.14 19.92 3.04 16.27 4.54 P值值0.12 <0.01 <0.01 0.08 <0.01 <0.01
2.3 2型糖尿病患者糖化血红蛋白和自我效能的关系 2型糖尿病患者糖化血红蛋白水平和自我效能得分间存在线性相关(r= -0.14,P<0.05)。
3 讨论
自我效能是个体对自己执行某一特定行为的能力大小的主观判断,即个体对自己执行某一特定行为并达到预期结果的能力自信心[8]。由于糖尿病治疗的长期性、复杂性及严重的并发症,需要涉及不良行为习惯的调整或改变,持续的症状管理,需要人们树立信心,相信采取健康的行为是最正确的选择,并坚信自己能够克服可能遇到的障碍。糖化血红蛋白是反映糖尿病患者血糖长期控制水平的指标,本研究结果显示,糖尿病患者的糖化血红蛋白水平与自我效能水平呈负相关。因此,有效的提高糖尿病患者的自我效能有利于糖尿病患者的血糖控制。
Bandura[8]通过研究发现,自我效能的形成与变化受直接经验 (过去成功地完成某行为)、口头劝说、间接经验、生理和心理反应四种信息源的影响,它们分别传递着一定的效能信息,影响人的效能水平。因此,可根据效能来源制定增强自我效能的干预措施。本研究结果显示,6个月随访时试验组和对照组的糖尿病自我效能水平均较干预前提高,说明两种糖尿病教育方式都能提高糖尿病患者的自我效能,与国内其他研究结论相一致[9]。组间比较发现,试验组的自我效能水平均优于对照组。说明试验组采取的各种干预方式对于增进糖尿病患者的自我效能有更好的效果。干预后12个月,试验组的自我效能仍保持在一个较高的水平,而对照组的自我效能水平则有所下降,与干预前自我效能水平无差异,说明试验组所采取的干预方式更能起到持续、稳定的效果,有助于患者信心的维持。试验组和对照组的干预中,均强调了直接经验的作用。直接经验是对个体自我效能影响最显著的因素,教会糖尿病患者掌握自我管理的技能,通过自我管理行为使血糖逐渐降低并得到有效控制,这种成功经验可以激发患者的自我效能。同时不间断的医患之间的随访交流,针对患者的不同情况给予指导、反馈,帮助其解决生理上和心理上的不适,使患者觉得备受重视,从而不断地提高患者的自我效能。在试验组的干预中,不但强调对其直接经验的强化,也注重对其间接经验的传播。间接经验也是影响自我效能的因素之一,在试验组中建立了糖尿病自我管理培训指导网络。每季度患者之间的交流活动使得某些患者成功控制疾病症状的经验得以传播,可以帮助患者建立信心,加强自我效能。此外,电话随访、短信、网络咨询等干预形成不断强化的言语鼓励,这也是提高患者自我效能水平的重要方法[10]。
本研究的不足之处在于按照时间点入组患者,未能做到完全随机。干预后结果显示各随访间期内试验组和对照组的体质指数、血脂、血压的改变不显著,提示糖尿病患者普遍对体质量、血压、血脂关注不够,故应在今后的教育模式中进一步提高患者对血压、血脂、体质量等指标的重视。本研究也提示,间接经验的分享对于维持自我效能进而维持血糖控制的效果具有重要意义,因此在糖尿病患者的自我管理中,可以更多地开展患者之间的交流活动 (如同伴支持[11]),促进患者之间经验的分享,维持患者的信心,提高其生活满意度。
1 Peeples M,Mulcaky K,Tomky D,et al.The conceptual framework of the National Diabetes Education Outcomes System [J].Diabetes Education,2001,27(4):547-562.
2 Sturt J,Whitlock S.Complex intervention development for diabetes self-management[J].Journal of Advanced Nursing,2006,54(3):293-303.
3 Bandura A,Adams NE.Self-efficacy:toward a unifying theory of behavioral change[J].Psychological Review,1977,84(2):191 -215.
4 Sadri G,Robertson IT.Self-efficacy and work-related behavior:a review and meta-analysis[J].Applied Psychology:An International Review,1993,42(2):139-152.
5 Stajkovic AD,Luthans F.Self-efficacy and work related performance:A meta-analysis[J].Psychological Bulletin,1998,124(22):40-261.
6 Lorig KR,Sobel DS,Stewart AL.Evidence suggesting that a chronic disease self-management program can improve health status while reducing hospitalization:A randomized trial[J].Medical Care,1999,37(1):5-14.
7 孙胜男,赵维纲,董颖越.糖尿病患者自我管理现状及影响因素分析 [J].中华护理杂志,2011,46(3):229-233.
8 Bandura A.Social learning theory[M].Englewood C liffs:Prentice Hall,1997.
9 刘月欣,张瑞芹,孙素娟.强化教育对糖尿病患者自我管理能力影响的研究[J].护理实践与研究,2007,4(10):78-80.
10 Stolic S,Mitchell M,Wollin J.Nurse-led telephone interventions for people with cardiac disease:A review of the research literature [J].Eur J Cardiovasc Nurs,2010,9(4):203-217.
11 Michele Heisler.Different models to mobilize peer support to improve diabetes self- management and clinical outcomes:evidence,logistics,evaluation considerations and needs for future research[J].Family Practice,2010,27:123-132.
Effect of Education Network for Diabetes Self-management on Self-efficacy in Patients with Type 2 Diabetes Mellitus
XIE Bo,JU Chang - ping,SUN Zi - lin,et al.Institute of Diabetes,Medical School,Department of Endocrinology,Zhongda Hospital,Southeast University,Nanjing 210009,China
ObjectiveTo evaluate the effect of education network for diabetes self-management on the self-efficacy in patients with type 2 diabetes mellitus.MethodsTotally 196 patients with type 2 diabetes mellitus were assigned to trial group(n=124)and control group(n=72)according their order of admission.The patients in the trial group were treated with mode of education network for diabetes self-management:diabetes self-management training for 5 sequential half-a-days in a diabetes healthy school and subsequent consolidating follow -up(activity,telephones,short messages,website,etc).While the patients in the control group were treated with conventional education on diabetes:fractionated diabetes education guidance and subsequent regular follow -up.A Chinese version of self-efficacy scale was used to evaluate the level of diabetes self-efficacy respectively 6 and 12 months later;and a self-designed inventory was used to record the patients'general conditions,and glycosylated hemoglobin(HbA1c),so as to analyze the self-efficiency under the different modes.ResultsThe self-efficiency scores of the patients in the trial group were(7.5±1.3)at the beginning,(8.3±1.1)sex months later,and(8.2±1.2)12 months later,respectively.While those of the patients in the control group were(7.2±1.1), (7.9±0.9),and(7.5±0.8),respectively,with no significant difference at the beginning between the two groups(P >0.05),but with significant differences both 6 and 12 months later(P<0.05).The HbA1clevels of the patients in the trial group were(8.7±2.1)%at the beginning,(6.7 ±1.0)%sex months later,and(7.1 ±1.2)%12 months later,respectively.While those of the patients in the control group were(9.2±2.2)%,(7.5±1.4)%,and(7.6±1.1)%,respectively,with no significant difference at the beginning between the two groups(P>0.05),but with significant differences both 6 and 12 months later(P<0.05).And the self-efficiency score and the HbA1clevel were negatively correlated(r= -0.14,P <0.05).ConclusionThe mode of education network for diabetes self-management is more effective to improvement of self-efficacy in patients with type 2 diabetes mellitus.
Diabetes mellitus,type 2;Self-management;Self-efficacy;Influence
R 587.1
A
1007-9572(2012)11-3610-03
10.3969/j.issn.1007-9572.2012.11.014
江苏省卫生厅重大科研项目 (K200608);江苏省科技厅自然科学基金重点项目 (BK2010087)
210009江苏省南京市,东南大学医学院糖尿病研究所,东南大学附属中大医院内分泌科
孙子林,210009江苏省南京市,东南大学医学院糖尿病研究所,东南大学附属中大医院内分泌科;
E-mail:sunzilin1963@yahoo.com.cn
2012-07-10;
2012-09-06)
(本文编辑:闫行敏)
