腹股沟及其周围疝所致肠梗阻CT诊断
2012-06-05缪小芬,陆健,石甜甜等
腹股沟及其周围疝常因临床表现相似而难以明确诊断,CT检查能够明确腹股沟及其周围疝所致肠梗阻的病因,关于这方面的文献报道较少[1]。本文回顾性分析经手术证实的17例腹股沟及其周围疝所致肠梗阻的CT表现,以提高对该区域疝所致肠梗阻的认识。
1 资料与方法
1.1 研究对象 2005~2010南通市第三人民医院经手术证实的腹股沟及其邻近部位疝所致肠梗阻17例,排除无肠梗阻的偶见疝。其中腹股沟斜疝所致肠梗阻9例,直疝1例,股疝3例,闭孔疝4例。17例患者中,男11例,女6例;年龄51~83岁,平均(72±8)岁,所有病例均有不同程度的腹痛、呕吐、腹胀及肛门停止排便排气症状,1例直疝和2例斜疝患者无明显呕吐;1例股疝和1例闭孔疝患者排出血液黏液样便。
1.2 仪器与方法 采用GE LightSpeed 16层螺旋扫描机,层厚5mm,螺距1~1.2,从膈顶至耻骨联合下缘分别行平扫和增强扫描,采用高压注射器以3ml/s注射非离子型碘对比剂100ml,开始注射后28s进行动脉期扫描,65s门静脉期扫描。将动脉期薄层重建数据传送至AW4.3工作站,采用多平面重组进行图像后处理,显示疝囊与腹壁下动脉、腹股沟韧带等结构的关系,多平面重组技术主要包括冠状位、矢状位及斜矢状位重建。
2 结果
2.1 肠梗阻共性征象 17例均表现为肠管扩张、充气积液和气-液平面,其中1例股疝及1例闭孔疝患者为绞窄性肠梗阻伴肠壁增厚水肿,强化减轻。
2.2 肠梗阻原因 ①9例腹股沟斜疝所致肠梗阻的CT表现为疝囊内可见含气肠管及脂肪组织,疝囊内肠管从腹壁下动脉外侧的腹股沟管内向上与腹腔肠管相通,位于腹股沟韧带前上方(图1、2),局部见漩涡征象。5例疝囊向下延伸至阴囊或大阴唇。发生于右侧7例,左侧2例。②1例直疝所致肠梗阻的CT表现为扩张的小肠肠管从腹壁下动脉内侧的直疝三角区(Hesselback三角)直接由后向前突出(图3),疝囊不进入阴囊,发生于右侧。③3例股疝所致肠梗阻的疝囊位于股三角区、耻骨结节水平线以后、腹股沟韧带后下方,冠状位位于“影像学股三角”(图4、5),其中1例肠壁呈分层改变、密度减低,增强后强化异常,提示为绞窄性肠梗阻。发生于右侧1例,左侧2例。④4例闭孔疝所致肠梗阻的CT表现为闭孔外肌与耻骨肌之间的肠管影和腹部肠管相连(图6、7),其上段肠管扩张。本组有1例闭孔疝反复发作近2年,最终因嵌顿而行手术治疗。发生于右侧3例,左侧1例。
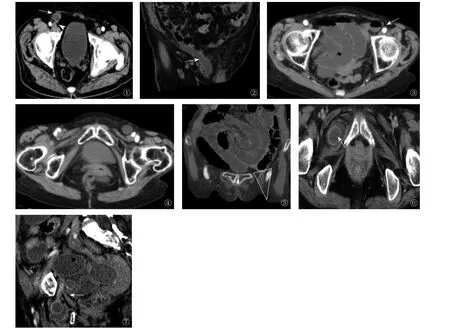
图1 、2 右侧腹股沟斜疝。图1 疝囊内肠管从腹壁下动脉外侧走行,箭头示腹壁下动脉,箭示疝囊;图2 斜矢状位重建显示疝囊位于腹股沟韧带前方,箭示腹股沟韧带。图3左侧直疝,表现为扩张的小肠肠管从腹壁下动脉内侧直接由后向前突出,箭示腹壁下动脉。图4、5 左侧股疝。图4 疝囊位于耻骨结节水平线以后,股静脉内侧。图5 冠状位重建显示疝囊位于“影像学股三角”。图6、7 右侧闭孔疝。图6 (CT横断面)箭示闭孔外肌与耻骨肌之间肠管影,增强后的肠管强化明显。图7 矢状重建位显示闭孔外肌与耻骨肌之间肠管影与腹腔内肠管相连,箭示连接肠管
3 讨论
腹股沟疝是腹外疝最常见的类型,分为斜疝和直疝,其中斜疝占腹股沟疝的95%[2]。股疝和闭孔疝因邻近腹股沟区常常容易混淆,由它们导致肠梗阻时更需要借助CT检查进行区分,同时CT能明确疝出物的组成、有无嵌顿和感染等并发症,从而有利于实施个体化治疗。
3.1 不同类型疝所致肠梗阻的发病机制及CT表现腹股沟斜疝分为先天性与后天性两种。后天性主要与腹股沟区解剖缺损、腹横肌及腹内斜肌发育不全以及腹内压增高有关,本组中9例腹股沟斜疝均有明确的腹内压增高。斜疝的CT表现为腹内脏器或组织从腹壁下动脉外侧的腹股沟管深环突出于阴囊或大阴唇,部分停留在腹股沟管内。囊内多为扭曲肠襻、大网膜及肠系膜组织,疝内容物排列顺序从内到外分别为肠系膜、肠管和网膜。伴发肠梗阻及血液循环障碍时,疝囊内可见液体渗出。
直疝由腹股沟管内侧下方突出,该处称直疝三角(Hesselback三角),其外侧为腹壁下动脉,内侧为腹直肌边缘,底边是腹股沟韧带,此处少腹肌覆盖,相对比较薄弱,老年人此处更薄弱。若有长期咳嗽、排尿困难或慢性便秘等腹内压增高因素,内脏就可能由直疝三角向外突出。CT表现为疝囊由腹壁缺损或薄弱处呈管状向腹外突出,疝囊常常为整个直疝三角,甚为宽大,无明确的疝囊颈存在,故不易引起肠梗阻,也极少发生嵌顿,本组中1例有肠梗阻征象也比较轻。
股疝是腹内器官或组织通过股管向股部卵圆窝突出,多发生于中年妇女,女性骨盆较宽,股管口也相对较宽,任何引起腹内压增高的因素均可能为发病的诱因。CT表现为疝块位于股三角区、耻骨结节水平线以后、股静脉内侧,冠状位重建显示股疝疝囊位于“影像学股三角”[3]。“影像学股三角”上界为腹股沟韧带,内侧为股长收肌,外侧为股静脉,正常情况下为一仅有脂肪及少量淋巴结的低密度区域。由于股环周围均为韧带结构,不易延伸,所以股疝更易发生肠管嵌顿而致绞窄性肠梗阻。本组1例嵌顿后肠壁呈分层改变、密度减低,提示为绞窄性肠梗阻,后经手术证实。文献[4]报道股疝发生于右侧者多,但本组发生于右侧1例,左侧2例。
闭孔疝为罕见的隐匿性腹外疝,占全部疝的0.05%~0.7%[5],多见于年老体弱女性,常缺乏特异性症状和体征。90%的患者表现为急性小肠梗阻,部分患者可因闭孔神经受压引起疼痛。依疝块的位置分为3种类型:最常见的是疝块在闭孔外肌的上方穿出,位于闭孔管外口之前,耻骨肌与闭孔外肌之间;其次是疝块在闭孔外肌的上束与中束纤维中穿出,沿着闭孔神经后股行走,疝块位于闭孔外肌的前方;最少见的是疝块自闭孔筋膜与闭孔外肌之间穿出,疝块位于闭孔内外肌之间。本组4例均为第一种类型,CT显示闭孔外肌-耻骨肌之间的肠管影与腹部肠管相连,故考虑为闭孔疝所致肠梗阻,后经手术证实。
3.2 鉴别诊断 腹股沟及其邻近部位疝中以斜疝最常见,多发生于老年人。并发肠梗阻时,股疝和闭孔疝较易发生嵌顿,直疝极少发生嵌顿。
Delabrousse等[6]认为耻骨结节是鉴别股疝和腹股沟疝的重要标志,在CT横断位像上以耻骨结节为中心点作水平和垂直坐标,股疝多位于外下象限,而腹股沟疝多位于内上或外上象限;Suzuki等[7]统计约95%的股疝表现为股静脉受压,而仅10%的腹股沟疝存在股静脉受压;冠状位图像显示股疝疝囊位于“影像学股三角”。斜疝起源于腹壁下动脉外侧的腹股沟管内,直疝起源于腹壁下动脉内侧,不走行于腹股沟管内。多层螺旋CT结合重建技术对腹股沟韧带的显示率达90%以上[8],对腹壁下动脉的显示率为100%[9],因此,综合观察疝囊与腹股沟韧带、腹壁下动脉、耻骨结节以及股静脉的关系可更准确地诊断和鉴别斜疝、直疝和股疝。
与腹股沟斜疝等常见的腹壁疝不同,闭孔疝的疝囊较小,位置深,偶可在腹股沟韧带内下方的大腿根部触及压痛性包块,且其引起肠梗阻嵌顿时,闭孔神经痛易被剧烈的腹痛所掩盖,故临床易误诊为股疝。但借助CT检查来鉴别闭孔疝与上述3种疝相对比较容易。在CT检查此类患者时,结合其临床表现,当考虑有闭孔疝可能时,可将扫描范围向下扩大至超过耻骨联合下缘以避免漏诊[10]。
总之,CT检查能明确腹股沟及其邻近部位疝所致肠梗阻的病因诊断,确认腹壁下动脉、股静脉、腹股沟韧带、耻骨结节、闭孔外肌及耻骨肌等解剖结构对腹股沟斜疝、直疝、股疝及闭孔疝的鉴别诊断起到关键作用。
[1]曾庆娟, 许崇永, 吴爱琴, 等. 腹股沟疝的CT诊断. 中国临床医学影像杂志, 2008, 19(4): 296-297.
[2]吴在德. 外科学. 第5版. 北京: 人民卫生出版社, 2002: 442.
[3]赵爽, 刘荣波, 周莹, 等. 成人腹股沟区疝的CT诊断.华西医学, 2010, 25(9): 1670-1672.
[4]康俊升, 王焱, 乔峰. 腹股沟斜疝并发股疝漏诊2例临床分析. 局解手术学杂志, 2009, 18(2): 147-148.
[5]刘昶, 纪艳超. 腹部少见疝的外科治疗. 临床外科杂志,2009, 17(3): 204-205.
[6]Delabrousse E, Denue PO, Aubry S, et al. The public tubercle: a CT landmark in groin hernia. Abdom Imaging,2007, 32(6): 803-806.
[7]Suzuki S, Furui S, Okinaga K, et al. Differentiation of femoral versus inguinal hernia: CT findings. AJR, 2007,189(2): 78-83.
[8]Cherian PT, Parnell AP. Radiologic anatomy of the inguinofemoral region: insights from MDCT. AJR, 2007,189(4): 177-183.
[9]邵志红, 王培军, 高晓龙, 等. 腹股沟区多层螺旋CT解剖及其临床意义. 临床放射学杂志, 2010, 29(9): 1211-1215.
[10]缪小芬, 黄爱娜, 陆健, 等. 多层螺旋CT对几种罕少见病因肠梗阻诊断的价值. 临床放射学杂志, 2010, 29(11):1500-1503.
