2%利多卡因压力雾化吸入用于清醒镇静气管插管的研究
2012-06-01刘雪峰苏远强彭浩源
刘雪峰 苏远强 彭浩源
广西壮族自治区北海市中医院麻醉科,广西北海 536000
保留自主呼吸清醒镇静气管插管是处理困难气道的常用方法[1],插管成败的关键在于充分的表面麻醉及适当的镇静,目前临床常用表面麻醉及镇静方法仍有较高的并发症发生率,有待进一步改进。本研究拟采用高流量压力雾化吸入表面麻醉联合清醒镇静的方法,通过对患者插管条件的评估,呼吸、循环及应激的变化,探讨2%利多卡因压力雾化吸入的上呼吸道黏膜表面麻醉的效果及辅助镇静方案的有效性。
1 资料与方法
1.1 一般资料
选择拟在气管插管全身麻醉下行择期手术的患者20例,美国麻醉学家学会(ASA)Ⅰ~Ⅱ级,MallamptiⅠ~Ⅱ级,体重指数 18.5~24.9 kg/m2,年龄 18~60 岁,高血压病、糖尿病患者、心肺脑肝肾功能明显异常者及气道高反应性患者(哮喘史或慢性阻塞性肺气肿等)除外,所有患者均签署知情同意书。
1.2 清醒镇静方案
患者术前30 min肌注苯巴比妥钠0.1 mg,阿托品0.5 mg。插管前静脉推注咪唑安定0.03 mg/kg,同时予丙泊酚2 mg/(kg·h)及瑞芬太尼 0.05 μg/(kg·min)恒速泵注 10 min,将患者OAA/S评分滴定至3~4分后在高氧流量(10 L/min)压力下将2%利多卡因雾化吸入进行表面麻醉,给药10 min后2%利多卡因在高氧流量(10 L/min)压力下进行雾化吸入表面麻醉,表面麻醉完成后予以气管插管,气管插管过程中如患者有呛咳,体动反应,则追加适量丙泊酚(5 mg/次),可重复追加,直至完成气管插管;镇静过程中如出现明显呼吸抑制则给予辅助呼吸,并完成气管插管。
1.3 利多卡因压力雾化吸入的方法
将普通喷雾器球囊取下,连上接有氧源的导管,表面麻醉时将氧流量开至10 L/min,2%利多卡因即在高氧流量下从喷雾器尖端喷出;首先在舌头、舌根、硬腭、口咽处,会厌上喷雾行表面麻醉,以能置入喉镜而患者无不适为最终目标;之后在直视喉镜的帮助下,将喷雾器头端对准声门或相当于声门的部位(声门可能无法暴露)进行3次喷雾并嘱患者深呼吸,每次 20 s,间隔 30 s。
1.4 观察指标
记录患者镇静前(T0),3 次提会厌时(T1、T2、T3),气管插管前(T4),气管插管完成即刻(T5),气管插管后 1(T6)、3(T7)、5 min(T8)各时间点的平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR)、脉搏氧饱和度(pulse oxygen saturation,SpO2)。并进行气管插管条件评分,同时记录气管插管时追加丙泊酚的总量,记录与气管插管相关的并发症及发生例数,包括牙齿口腔软组织损伤,局麻药中毒,插管失败及呼吸抑制(呼吸抑制的定义为吸氧>3 L/min,SpO2<94%)。术后24 h访视,询问患者术后有无咽喉疼痛,声嘶等不适,是否能够回忆咽喉局部麻醉和气管插管的过程,以及操作过程中是否伴有不适和疼痛。
1.5 气管插管条件评分标准[2]
评分≤10分为满意。气管插管条件评分标准见表1。
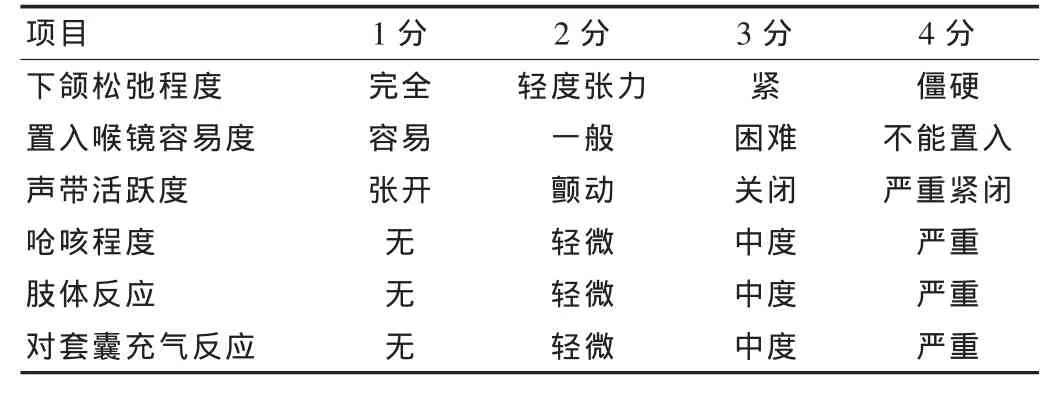
表1 气管插管条件评分标准
1.6 统计学方法
所有数据均使用SPSS 16.0软件处理。计量资料运用均数±标准差(x±s)进行统计描述,重复测量资料的比较采用连续型重复测量资料的方差分析,行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
患者平均年龄为(44.70±14.44)岁,其中,男 8 例,女 12 例,BMI指数(21.80±2.41)kg/m2,甲颏距为(5.88±0.87)cm。
2.2 清醒镇静气管插管期间生命体征的变化
清醒镇静气管插管期间患者OAA/S评分均为3~4分。患者插管后即刻MAP,HR较插管前升高(P<0.05),但MAP在插管后1 min,HR在插管后3 min即降低,与插管前比较差异无统计学意义,插管后5 min MAP则明显低于插管前(P<0.05)。SpO2在清醒镇静气管插管期间差异无统计学意义,最低值为94%。见表2。
2.3 气管插管条件评分及插管并发症
20例患者均一次插管成功,平均插管条件评分为(7.2±1.2)分,最高评分为10分,最低评分为6分,具体插管条件的评分见表3。患者均未出现牙齿口腔软组织损伤,无局麻药中毒及呼吸抑制发生。
2.4 用药量
插管前清醒镇静用药:咪唑安定(1.69±0.22)mg,瑞芬太尼(69.09±20.56)μg;插管时追加丙泊酚的量(21.75±23.24)mg。
2.5 术后24 h访视
20例患者术后均无咽喉疼痛、声嘶等不适发生,对压力雾化表面麻醉和气管插管的过程无回忆,仅能回忆起镇静前的经历。
3 讨论
临床麻醉工作中,约有0.43%的患者[3],由于气道病变或不同原因导致声门暴露欠佳,出现气管插管困难或失败,威胁患者的生命安全,其死亡例数约占麻醉死亡例数的30%[4]。对于预计气管插管困难的患者,保留自主呼吸清醒气管插管的方法由于患者保留了自主呼吸以及正常气道反射,是处理困难气道较为安全的临床常用插管方法[1]。由于喉镜窥喉及气管导管插入均是极强的刺激[5-6],保留自主呼吸直接喉镜气管插管的方法仍有较高的并发症发生率,甚至导致患者死亡,较高的风险仍然是对麻醉医师的巨大挑战,插管成败的关键在于充分的表面麻醉及适当的镇静。
本研究采用2%利多卡因压力雾化吸入的方法进行表面麻醉,相较临床常用普通球囊喷雾法,由于在10 L/min的高氧流量带动下,利多卡因雾化小分子喷得更远更均匀,上呼吸道粘膜表面麻醉更加完善,同时联合恰当的清醒镇静,20例患者均一次插管成功,但当气管导管推送较深时(气管导管插入深度>20 cm),有10例患者出现了轻微呛咳,1例中度呛咳,1例患者有轻微体动,2例患者中度体动,4例患者套囊充气时出现了轻微呛咳,插管时追加丙泊酚的量为(21.75±23.24)mg,平均气管插管条件评分为(7.2±1.2)分,最高评分10分,最低评分6分,由此笔者认为,利多卡因压力雾化吸入表面麻醉相较普通球囊喷雾法及环甲膜穿刺表面麻醉,避免了有创侵袭性操作,同时提供了较完善的上呼吸道黏膜表面麻醉及较满意的插管条件,但对于深部气管黏膜的表麻效果略差。
清醒镇静气管插管期间用药:咪唑安定(1.69±0.22)mg,瑞芬太尼(69.09±20.56)μg,患者 OAA/S 评分均为 3~4 分,患者可应答配合,并保留自主呼吸及正常气道反射,当确认导管进入气管后将套囊充气,再予充足镇静肌松,开始控制呼吸。 患者插管后即刻的 MAP、HR 分别为(94±17)mm Hg,(86±17)次/min,较插管前升高(P < 0.05),但在插管后 1 min MAP,3 min HR即降低,与插管前比较差异无统计学意义,插管后5 min MAP则明显低于插管前(P<0.05),说明气管插管时患者仍有一定应激反应,但由于完善的表面麻醉及适当镇静方案(瑞芬太尼能够有效地抑制喉镜进行气管插管导致的心血管反应[7]),大部分插管时引起的应激反应被抑制了。
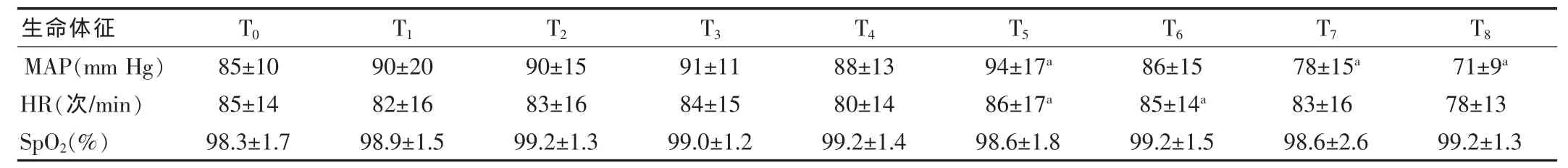
表2 气管插管前后的生命体征的变化(x±s,n=20)
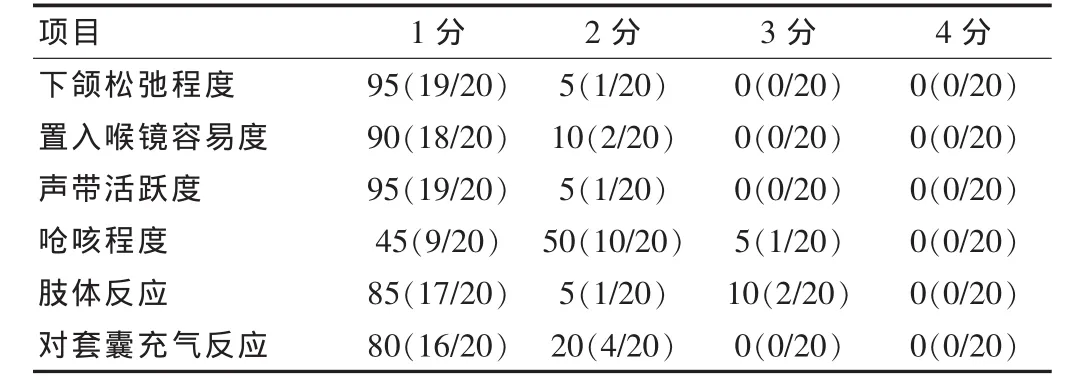
表3 气管插管条件评分分布情况[%(n1/n2)]
本研究中患者的SpO2在清醒镇静气管插管期间差异无统计学意义,最低值为94%,未出现呼吸抑制,说明患者处于适当的镇静状态,保留了有效的自主呼吸。20例患者均未出现牙齿口腔软组织损伤及局麻药中毒,术后无咽喉疼痛、声嘶等不适发生,对压力雾化表面麻醉和气管插管的过程无记忆,明确了该方法的安全性。
困难气道的处理是临床麻醉的难点和研究热点[8-9],本文是2%利多卡因压力雾化吸入表面麻醉方法的初步探讨,拟在进一步研究中检测应激相关激素的水平及利多卡因血药浓度,以更好明确其有效性及安全性,同时由于设备要求低,便于临床推广应用于困难气道处理。
[1]American Society of Anesthesiologists Task Force on Management of the Difficult Airway.Practice guidelines for management of the difficult airway:an updated report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway[J].Anesthesiology,2003,98(5):1269-1277.
[2]Erhan E,Ugur G,Gunusen I,et al.Propofol-not thiopental or etomidate-with remifentanil provides adequate intubating conditions in the absence of neuromuscular blockade[J].Can JAnaesth,2003,50(1):108-115.
[3]Burkle CM,Walsh MT,Harrison BA,et al.Airway management after failure to intubate by direct laryngoscopy:outcomes in a large teaching hospital[J].Can JAnaesth,2005,52(5):634-640.
[4]Sigurdsson GH,Mc Ateer E.Morbidity and mortality associated with anaesthesia[J].Acta Anaesthesiol Scand,1996,40(3):1057-1063.
[5]Derbyshire DR,Smith G,Achola KJ.Effect of topical lignocaine on the sympathoadrenal responses to tracheal intubation[J].Br JAnaesth,1987,59(2):300-304.
[6] Xue FS,Zhang GH,Sun HY,et al.Blood pressure and heart rate changes during intubation:a comparison of direct laryngoscopy and a fibreoptic method[J].Anaesthesia,2006,61(6):444-448.
[7]Durmus M,Ender G,Kadir BA,et al.Remifentanil with thiopental for tracheal intubation without muscle relaxants[J].Anesth Analg,2003,96(5):1336-1339
[8]Liu L,Tanigawa K,Kusunoki S,et al.Tracheal intubation of a difficult airway using airway scope,airtraq,and macintosh laryngoscope:a comparativemanikin study of inexperienced personnel[J].Anesth Analg,2010,110(4):1049-1055.
[9]Armstrong J,John J,Karsli C.A comparison between the glide scope video laryngoscope and direct laryngoscope in paediatric patients with difficult airways:a pilot study[J].Anaesthesia,2010,65(3):353-357.
