没有肝脏移植供体?自己栽种一个
2012-05-30鑫立
鑫立
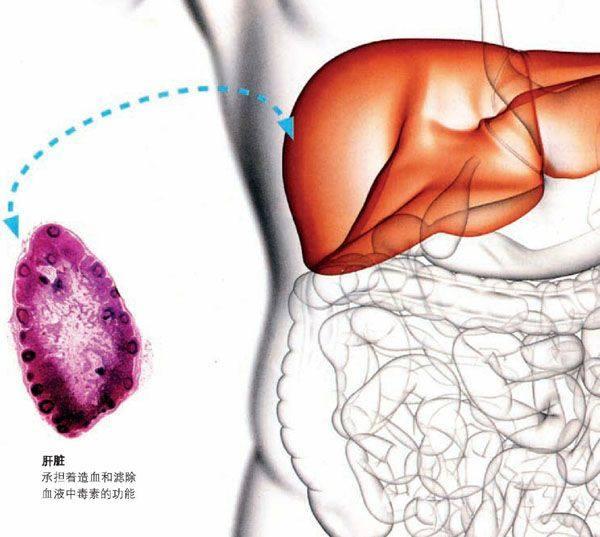
众所周知,肝是人体器官组织中最重要的脏器之一,它既能造血,又能滤除血液中的毒素,一个健康的肝脏在维持人类生命的过程中起到极其重要的作用。也因此,对于那些患有晚期肝脏疾病的人群来说,后果是悲剧性的。尤其是肝硬化患者,肝癌晚期病人的肝脏上积满了粘连在一起的斑疤,它们致使健康细胞被梗塞,阻止了肝脏实行滤除血液中毒素的功能。
此时唯一治疗方法就是移植健康的肝脏。在美国,每年有10万名肝癌晚期患者需肝脏移植,而幸运地接收到可供移植肝脏的患者仅为6000例;在中国,可供移植的肝脏同样异常紧张,直到2006年我国肝移植年度例数才达到3000余例,不过,这个规模已经位居全球第二位,可见肝移植供体的短缺是全球性的难题。
如何运用先进技术来拯救晚期肝脏疾病患者是始终萦绕在医学科学工作者的重大课题。经过长期潜心研究,美国匹兹堡大学给人们带来了一个令人振奋且惊奇的新科技,干细胞研究者埃里克·莱加斯已从根本上改进治疗方法,该大学麦克高沃再生医学医院研究发现:转换人体内500个淋巴结中任何一个小的椭圆形状的组织,与免疫细胞聚集在一起,共同对抗入侵的病原体,并再次转身成为一个孵化器,培育生长出一个完整的全新的肝脏;而这个不断生长的微型肝脏又可以同时从健康的捐赠者中获取肝细胞,将其肝细胞安置到晚期肝癌患者的淋巴结内,让其逐渐成长。
这一设想起始于2007年,当时莱加斯一直在思索如何让肝脏克服障碍得以新生,他发现,那些肝癌晚期病人硬化的瘢痕组织就是阻挠肝脏愈合可能性的破坏者。他注意到,移植肝细胞能够在人体内一些区域异乎寻常地存活下来,例如在肾上腺作用下,纤维层就能保护肾脏受损,莱加斯经过缜密推断分析后认为,如果他能把被移植的肝细胞远离有病害的器官,就能获得成倍增值和茁壮成长。
于是,他接下去的整个工作就是尝试在不断坏死的器官外部种养肝细胞,在他做试验的试管中,他把肝细胞移植到患肝病行将死亡的老鼠体内,或者把另一只老鼠的肝细胞通过皮下或脾脏注入到它肾上腺,结果大多数家鼠在8个星期内相继死亡。莱加斯改变方法,将细胞直接注射到腹部后发现效果不错,老鼠体重增加,体能恢复,数星期后呈现出健康的状态,在观测这些有良好成長势态的老鼠几个月后,莱加斯用荧光标志去追踪这些肝细胞并进行重复试验,使他吃惊的是,它们已经都迁移到淋巴结上,在那里逐渐长成大的结节,而这已达到维持动物生存的质量所求,同时也证实淋巴结是种植新肝脏的理想之地和一个有用的“生物反应器”,甚至它还具有非同一般的能力来进行扩展,进而还可容纳整个器官,并可以准备进入血流,给新的细胞培育类似荷尔蒙一样的营养要素。人体内有这么多淋巴结,有些还可牺牲自己的传统职责来种养新肝脏。莱加斯之所以能在腹部获得成功,这是因为腹部能提供足够的空间让细胞来转移。
此后进一步的试验又表明:如果将肝细胞直接注射进淋巴结,细胞有重新恢复蛋白质的信号发出,并从坏死的肝脏释放到血液循环中去,这里就有了新的与坏死肝脏之间沟通效应。莱加斯说,它们会分享某些功能,只是我们尚未理解该信号机制。莱加斯运用这一全新技术已经在老鼠身上成功地种出20至40个小肝脏,这些微型肝脏加起来已达到一个正常肝脏的70%大小。迄今为止,那些被试验的老鼠尚未发现有任何不良反应,排异反应不是一个问题,因为动物转基因享有相同的脱氧核糖核酸(DNA),免疫系统还会阻击外来肝细胞,及时排除风险,但人类却不同,莱加斯使用免疫抑制剂来防止排斥反应。
展望未来,他正期待着一个新兴技术:它被称为诱导多功能干细胞(IPSCs),像胚胎干细胞一样,它能重新被做成人的干细胞,这样细胞组织可转换成任何类型,医生就可以采集病人血液或皮肤细胞,将它们转化为健康的干细胞,使患者成为自身捐赠者,即使发生排斥反应也可控制。考虑到患有严重晚期肝脏疾的患者可能抵挡不住手术本身,莱加斯就尝试在老鼠体下膝盖或手臂淋巴结外围部件处注入肝细胞,这样手术的侵害性就小得多,不过效果不太理想,但莱加斯认为,人类不同,只要找到理想的位置作为注入点,结果就不一样,在被注入后不久就能使一个非常虚弱的病人存活足够长的时间来恢复其体能,并允许接受一个更实际的植入位置。
莱加斯下一步计划是在猪的身上做重复性试验,这样,未来几年内就有可能正式在临床上对病人进行种植。从理论上说,在自身体内种植器官不只限于是肝脏,我们正在探讨的这种“生物反应器”就可在体内种植任何数量的组织,甚至还可生产所需要的细胞,胸腺和胰腺细胞可能是未来的候选者。事实上,膀胱、气管、手指等已经先行获得了更大的成功。
美国马萨诸塞州的干细胞专家罗伯特·兰扎也同样证实,他和他的研究团队所攻关的细胞技术,研究结果激动人心,尤其是肝细胞移植将会带来数百种不同的功能,他设想在人体内更好的位置进行移植,如迁移到肺或脑部。
看来,栽种新器官技术的前景很令人乐观。
(编译自美国Discover杂志)
栽种一个全新的你
目前,再生医学尚处于非常初级的阶段,但无论如何,研究人员正在刻苦钻研的是再造各类肢体和体内器官,下面是最有可能成功的候选者。
膀胱:6年前,膀胱成为首例在实验室种植并移植到人体内的器官,它是用病人部分膀胱细胞放在一个器皿内先人工培养,随后在形成膀胱状框形时,再与病人原受损伤的器官黏附在一起,这样不久就恢复了膀胱应有的功能。2010年,研究人员还用一个膀胱被破伤的狒狒的骨髓干细胞来种植膀胱。
气管:2010年,瑞典医生成功地使用病人的干细胞进行种植生长后,将合成的气管移植到病人体内。在此之前,气管移植一直完全依赖器官捐赠来提供。
肌肉和手指足趾:2005年,一个男子在一次意外事故中被截去一部分手指,他遵照外科医生的意见,用一小块猪膀胱上含有丰富蛋白质的组织,捣成粉末后撒在断指上来再生缺损的部分,4个星期后,他的整个手指再植成功。后来另一位名为彼得的器官组织工程师也运用这一技术帮助其他损臂坏腿的病人种植再生了新的肌肉组织。
心脏:鱼类和其他两栖动物能自行产生新的心脏细胞来修复自身坏损部分,但哺乳动物都不能,哺乳动物这些可被触发的细胞在其出生后就停止了再生功能。美国华盛顿大学和其他同行利用干细胞来触发心脏细胞的重新生长,目前为止,研究人员运用这一技术使一些心脏病发作后的大老鼠减少了伤害并改善了心脏应有的功能。
