无创正压通气在体外循环术后急性呼吸衰竭患者中的应用
2012-02-03龚倩葛建军葛圣林林敏周汝元
龚倩,葛建军,葛圣林,林敏,周汝元
无创正压通气在体外循环术后急性呼吸衰竭患者中的应用
龚倩,葛建军,葛圣林,林敏,周汝元
目的:临床回顾性研究无创正压通气(NPPV)在体外循环术后出现急性呼吸衰竭患者中应用的安全性和有效性。
方法:回顾2010-01至08我院在全麻体外循环下行心脏手术的患者(年龄>16岁)450例,术后全部顺利拔管,其中24例拔管后出现急性呼吸衰竭给予NPPV治疗,为NPPV组;拔管后未出现急性呼吸衰竭的患者426例为对照组。比较NPPV治疗前、治疗后1 h的氧分压/吸入气体氧含量(PaO2/FiO2)、心率、呼吸次数和动脉血酸碱度(pH),并用患者围手术期的临床特征作为参数来分析NPPV失败的预测因素。
结果:NPPV治疗平均(12.33±11.97)h,NPPV治疗后1 h与治疗前比较,PaO2/FiO2明显升高,呼吸次数、心率明显减低(P均<0.01),差异均有统计学意义。所有患者均无NPPV相关并发症。NPPV失败的相关危险因素包括:NPPV治疗后1 h的PaO2/FiO2<200(P=0.043)、第一次机械通气时间(P=0.039)和肺炎(P<0.0001),其中肺炎是NPPV失败的独立相关危险因素(比值比16.000;95%可信区间1.996~128.289)。
结论:体外循环术后患者拔管后出现急性呼吸衰竭,NPPV可以有效改善肺部氧合,减低再次气管插管的需要,但要根据病因选择病例。
无创正压通气;急性呼吸衰竭;体外循环;肺炎
(Chinese Circulation Journal,2012,27:212.)
患者受麻醉和体外循环的双重影响,诱发的全身炎症反应和心肺的缺血—再灌注损伤,造成机体各个重要脏器的损害,其中急性呼吸衰竭是心外科患者围手术期最常见的并发症。本文通过小规模临床回顾性研究以期初步分析无创正压通气(NPPV)对体外循环术后急性呼吸衰竭患者使用的安全性、有效性,以及NPPV失败的相关危险因素,以期更好地指导在心外科术后使用NPPV。
1 资料和方法
研究对象:选择2010-01至08在我院心脏外科全麻体外循环下行心脏手术的450例患者(年龄>16岁)。所有患者在术后全部达到以下拔管指征后予以拔管:无刺激下患者清醒,合作;心包、纵隔等引流液<50 m l/h;尿量>0.5 m l/(kg·h);血流动力学稳定,无需大量的血管活性药物维持或是主动脉球囊反搏等心脏辅助装置维持;无严重心律失常;呼吸<35次/分或改变<50%,氧分压(PaO2)/吸入气体氧含量(FiO2)>200(PaO2>100 mmHg,FiO2≤0.5),二氧化碳分压(PaCO2)在正常范围(35~45 mm-Hg,1 mmHg=0.133 kPa);中心体温>35.5℃,四肢末梢暖;酸碱度(pH)>7.35,碳酸氢根(HCO3)>20 mmol/L;咳痰反应良好,四肢肌力Ⅳ级。450例患者中24例在拔管后出现急性呼吸衰竭,给予NPPV治疗,为NPPV组;拔管后未出现急性呼吸衰竭的患者426例为对照组。
拔管后患者出现急性呼吸衰竭的病因有以下三类①肺炎:结合临床表现(发热、咳嗽、痰分泌增多、呼吸困难、肺部听诊有湿啰音,X线胸片示新增的局限病灶浸润影),血象(白细胞计数>10×109/L),以及从气管插管无菌留取痰培养或直接留取血培养得到阳性结果综合诊断;②心源性肺水肿:综合考虑以下情况之一者可诊断,肺毛细血管契压>18 mmHg,需要大剂量血管活性药物维持循环,或主动脉内球囊反搏,或术后心肌梗死,或严重心律失常;③体外循环相关性肺损伤的临床诊断:符合急性肺损伤的临床表现(急性起病,PaO2/FiO2<300,X线胸片示双肺有斑片状阴影)并排除心源性肺水肿和肺炎[1]。
患者使用及停用无创正压通气的指征 NPPV使用指征:当出现急性呼吸衰竭(呼吸困难)时,予吸氧流量≥10 L/min而经皮动脉血氧饱和度≤90%或者PaO2≤60 mmHg,伴有或不伴有高碳酸血症。NPPV的使用参数:所有患者一律使用无创面罩并采用压力支持+呼气末正压(PSV+PEEP)模式(美国泰科PB840呼吸机无创模式),压力支持一律从8 cmH2O(1 cmH2O=0.098 kPa)开始,根据患者的临床顺应性,可以每次增加2~3 cmH2O,使患者呼吸<30次/分,潮气量在7~10 m l/kg体重之间,PEEP一律用5 cmH2O;使用NPPV 1 h内,FiO2的调整需满足PaO2>70 mmHg,经皮动脉血氧饱和度(SaPO2)>95%。NPPV停用指征:再次气管插管,或当患者达到PaO2/FiO2>200和呼吸<30次/分时停用 NPPV。若患者再次出现使用NPPV的指征时,可再予NPPV治疗。患者气管插管指征:神志不清,或严重的精神症状,或血流动力学不稳定,或心源性休克,或呼吸道分泌物蓄积而排痰能力弱,同时经积极氧供后仍低氧(PaO2<60 mmHg)的患者。患者有以下情况时不予NPPV:意识不清;上呼吸道不完整;上呼吸道和消化道的急性失血;严重肺大疱和肺气肿;气胸;严重败血症。
观察指标:完整记录450例患者手术前基本信息[年龄、性别、糖尿病、吸烟史、慢性阻塞性肺病、纽约心脏协会(NYHA)心功能分级、疾病及手术种类],围手术情况[手术前PaO2/FiO2、二次手术、体外循环时间、主动脉阻断时间、输血量,使用主动脉球囊反搏或连续性静脉—静脉血液滤过(CVVH)或漂浮导管的情况、第一次机械通气时间、停留重症监护病房的时间、气管再插管及死亡人数],NPPV组患者在使用NPPV前、后1 h的动脉血气(pH、PaO2)和心率、呼吸次数。
统计学方法:使用SPSS 13.0进行统计学分析,将对照组和NPPV组进行比较,计量资料以均数±标准差表示,采用两独立样本的t检验和配对t检验;计数资料采用χ2检验;在NPPV组中,对使用NPPV失败的相关危险因素进行单因素分析及多因素Logistic回归分析(前进法)。P<0.05为差异有统计学意义。
2 结果
两组患者基线情况及围手术期临床特征比较:450例患者术后全部顺利拔管,其中24例(5.33%)在拔管后出现急性呼吸衰竭,予以NPPV治疗。NPPV组患者较对照组的年龄大[(57.50±8.30)岁比(51.83±14.13)岁],吸烟史长(66.67%比43.43%),慢性阻塞性肺病(29.17%比7.28%)及术前心功能Ⅳ级(20.83%比8.69%)的患者比例高,差异均有统计学意义(P均<0.05)。NPPV组与对照组比较,冠心病(25.00%比5.16%)、动脉瘤(16.67%比1.64%)及其他心脏病(20.83%比8.69%)发病率高,瓣膜病(37.50%比59.15%)、先天性心脏病(16.67%比31.92%)发病率低;NPPV组与对照组比较,抢救比例(12.50%比2.58%)及急诊比例(20.83%比4.23%)高,择期手术比例(66.67%比93.19%)低,差异均有统计学意义(P均<0.05)。糖尿病(12.50%比12.44%)和女性(50.00%比54.23%)在两组间差异无统计学意义(P均>0.05)。NPPV组与对照组比较体外循环时间、主动脉阻断时间、输血量、第一次机械通气时间和重症监护病房停留时间增加,手术前PaO2/FiO2、使用主动脉球囊反搏或连续性静脉—静脉血液滤过或漂浮导管例数减少(P<0.05~0.0001),差异均有统计学意义。(表1)
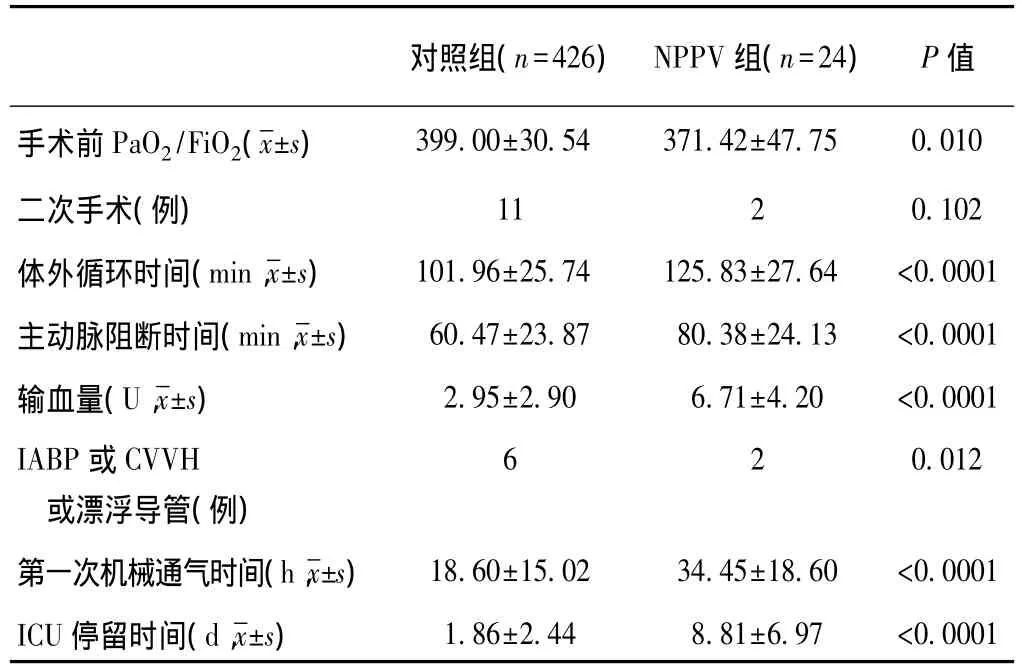
表1 两组患者围手术期情况比较
两组无创正压通气治疗前后参数比较:NPPV组患者中体外循环相关性肺损伤11例,心源性肺水肿7例,肺炎6例。拔管到行 NPPV治疗(25.33±26.25)h,NPPV治疗平均(12.33±11.97)h。NPPV治疗后1 h与NPPV治疗前比较,PaO2/FiO2、动脉血pH明显升高;呼吸次数、心率明显减低(P均<0.01),差异均有统计学意义(表2)。患者的依从性100%,无一例发生胃胀气、皮肤坏死、气胸、面罩恐惧等NPPV相关并发症。NPPV组24例中气管再插管8例(33.33%),1例体外循环相关性肺损伤,1例心源性肺水肿和6例肺部感染(25.00%),5例(20.83%)肺部感染后行气管切开;对照组426例中气管再插管5例(1.17%),3例(0.70%)行气管切开。NPPV组较对照组气管再插管率和气管切开率均高,差异均有统计学意义(P均<0.001)。NPPV组死亡4例(16.67%),均死于多器官功能衰竭;对照组死亡3例(0.70%),1例死于低心排综合征,2例死于多器官功能衰竭,NPPV组与对照组比死亡率升高,差异有统计学意义(P<0.001)。
表2 无创正压通气治疗前后的氧分压/吸入气体氧含量、心率、呼吸和酸碱度的比较(±s)

表2 无创正压通气治疗前后的氧分压/吸入气体氧含量、心率、呼吸和酸碱度的比较(±s)
注:与NPPV治疗前比较*P<0.01。余注见表1
PaO2/FiO2 心率(次/分) 呼吸(次/分) 酸碱度NPPV治疗前118.00±11.80 123.50±13.46 42.33±9.80 7.370±0.084 NPPV治疗后1 h 245.17±67.71* 96.75±15.19* 22.25±10.69* 7.400±0.065*
无创正压通气失败的单因素分析表明,NPPV失败的相关危险因素包括:NPPV治疗后1 h的PaO2/FiO2<200(P=0.043),第一次机械通气时间(P=0.039)和肺炎(P<0.0001)(表3)。对这些危险因素再进行多因素Logistic回归分析:肺炎是NPPV失败的独立相关危险因素(P<0.05)。(表4)
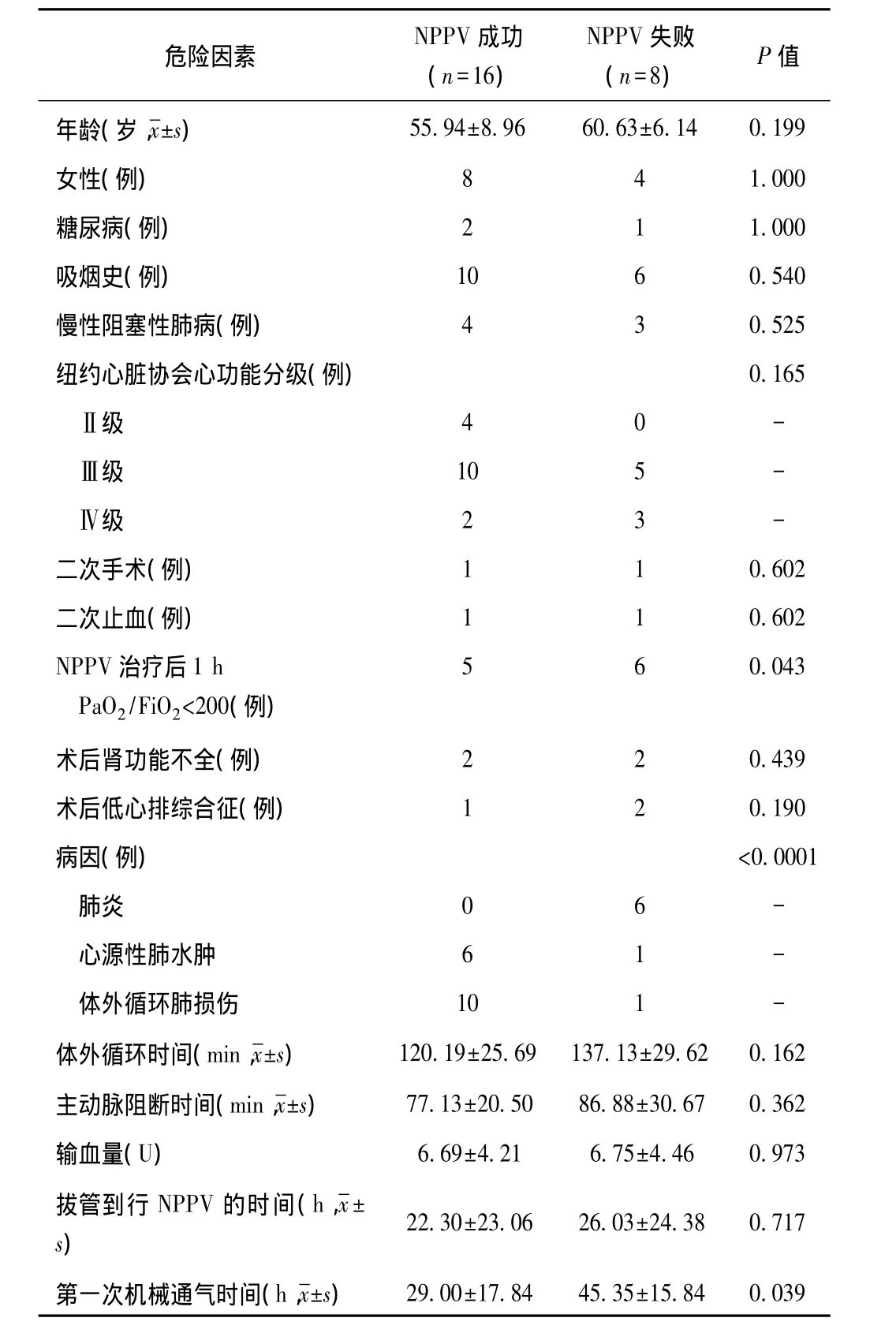
表3 无创正压通气失败的单因素分析

表4 无创正压通气失败的多因素Logistic回归分析
3 讨论
本研究显示,心外科术后患者在拔管后出现急性呼吸衰竭,积极行 NPPV治疗是安全有效的,避免66.67%(16/24)的患者再次气管插管。患者术后出现的急性呼吸衰竭,除外心源性肺水肿、肺炎、肺栓塞、血气胸等因素引起的低氧血症,目前有文献称这种情况叫体外循环相关性肺损伤[1]或者急性呼吸功能不全[2]或者急性肺损伤[3],一般发生在 72 h 以内,与体外循环引起的全身炎症反应的高峰期是一致的。也有文献认为这种表现是急性呼吸窘迫综合征的早期阶段,因为体外循环本身就是心外科术后急性呼吸窘迫综合征的一个致病因素[4],和急性肺损伤、急性呼吸窘迫综合征有共同的炎性介质[3,5],并且可以发展为急性呼吸窘迫综合征,有报道称:针对这些炎性介质的抑制因子用于体外循环时,术后有肺保护作用[6,7]。其实心脏手术后出现的呼吸紊乱:低氧血症、肺潮气量减少和肺膨胀不全[8]大多可以好转,所以应尽可能保证患者的充分氧合,避免肺功能损害的加剧。由于NPPV提供持续的气道正压[9]可以阻止肺泡萎限,增加肺的顺应性,改善氧合及减少呼吸肌做功,所以可以帮助患者渡过术后以及心功能不全时肺损害的急性期。这也支持了我们的研究结果:NPPV对体外循环相关性肺损伤和心源性肺水肿的治疗效果是满意的。
本研究还显示肺炎是导致NPPV失败的独立相关危险因素。目前的文献支持3种观点:NPPV代替机械通气可以减低患者院内获得性肺炎的发病率[10];NPPV、机械通气两种方式与院内获得性肺炎的发病率无显著性相关[11];NPPV不能代替机械通气治疗院内获得性肺炎,并且延误插管有增加死亡率的风险[1]。本研究支持最后一种观点。我们临床观察到心外科术后并发肺部感染的患者多合并有基础营养状况差、肺部疾患、心功能差,术前准备不充分(抢救或急诊手术),手术时间长,输血量大等病史,机体受到的创伤大,免疫力低下,拔管后患者较易呼吸机疲劳而不能有效的咳痰,同时心功能不全加重肺部感染的机率;另一方面,院内获得性肺炎的发病多发生在术后3至5天,致病菌以革兰阴性菌为主,有效的抗生素治疗起效也需要5天左右;以上因素均提示某些肺部感染的患者予以气管插管可能更有益[12]。所以,对于合并有肺炎的急性呼吸衰竭患者使用NPPV,在治疗过程中需要反复评价气管插管的指征,以免贻误有效的治疗。在本研究中肺炎的气管切开比例高也提示了气管插管的时机偏晚。
综上所述,进行全麻体外循环心脏外科手术的患者,术后出现急性呼吸衰竭,可以首先考虑应用NPPV治疗,但NPPV应用的安全性和有效性需要在使用中从病因出发不断评价。
[1] De Santo LS,Bancone C,Santarpino G,et al.Noninvasive positivepressure ventilation for extubation failure after cardiac surgery:Pilot safety evaluation.JThorac Cardiovasc Surg,2009,137(2):342-346.
[2] Girdauskas E,Kuntze T,Borger MA,et al.Acute respiratory dysfunction after surgery for acute type A aortic dissection.Eur JCardiothorac Surg,2010,37:691-696.
[3] Onorati F,Santini F,Mariscalco G,et al.Leukocyte filtration ameliorates the inflammatory response in patientswithmild tomoderate lung dysfunction.Ann Thorac Surg,2011,92(1):111-121.
[4] FujiiM,Miyagi Y,Bessho R,et al.Effect of a neutrophil elastase inhibitor on acute lung injury after cardiopulmonary bypass.InteractCardiovasc Thorac Surg,2010,10(6):859-862.
[5] 王越夫,姚彤,王古岩,等.非体外循环冠状动脉旁路移植术后全身炎性反应综合征评分与白细胞介素-6、白细胞介素-10比值动态变化的关系.中国循环杂志,2009,24(5):341-343.
[6] Morimoto K,Nishimura K,Miyasaka S,et al.The effect of sivelestat sodium hydrate on severe respiratory failure after thoracic aortic surgery with deep hypothermia.Ann Thorac Cardiovasc Surg,2011,17(4):369-375.
[7] 郝嘉,肖颖彬,钟前进,等.体外循环血清对A549细胞的损伤和N-乙酰半胱氨酸的影响.中国循环杂志,2004,29(6):466-468.
[8] Warner DO.Preventing postoperative pulmonary complications:the role of the anesthesiologist.Anestheslology,2000,92(5):1467-1472.
[9] Pantoni CBF,Mendes RG,Thommazo LD,et al.Acute application of bilevel positive airway pressure influences the cardiac autonomic nervous system.Clincs,2009,64(11):1085-1092.
[10] Girou E,Schortgen F,Delclaux C,et al.Association of noninvasive ventilation with nosocomial infections and survival in critically ill patients.JAMA,2000,284(18):2361-2367.
[11] Kohlenberq A,Schwab F,Behnke M,et al.Pneumonia associated with invasive and noninvasive ventilation:an analysis of the German nosocomial infection surveillance system database.Intensive Care Med,2010,36(6):971-978.
[12] Gay PC.Complications of noninvasive ventilation in acute care.Respir Care,2009,54(2):246-257.
(编辑:漆利萍)
App lication of Noninvasive Positive-Pressure Ventilation in PatientsWith Acute Respiratory Failure After Cardiopulmonary Bypass Surgery
GONG Qian,GE Jian-jun,GE Sheng-lin,LIN Min,ZHOU Ru-yuan.
ICU of Cardiac Surgery,The First Affiliated Hospital of AnhuiMedical University,Hefei(230022),Anhui,China
GONG Qian,Email:54xiaoqian@sina.com
Objective:To study the safety and efficacy of noninvasive positive-pressure ventilation(NPPV)in patientswith acute respiratory failure(ARF)after cardiopulmonary bypass(CPB)surgery.
Methods:We retrospectively analyzed 450 patients(age>16 years)who underwent cardiac surgery with CPB from January to August2010 in our hospital.There were 24 patients with ARF after the procedure who treated by NPPV as NPPV group,the rest 426 patients without ARF were defined as Control group.The PaO2/FiO2ratio,heart rate and respiratory rate were compared before and 1 hour after NPPV procedure respectively.The peri-operative characteristics were evaluated as predictors for NPPV fai-lure in clinical practice.
Results:Themean length of NPPV supportwas(12.33±11.97)hours.Compared with the baseline,at1 hour after treatment,the patients had increase PaO2/FiO2ratio,decreased heart and respiratory rate,P<0.01 respectively.No patients suffered from NPPV complication.The related risk factors for NPPV failure including PaO2/FiO2ratio<200 at 1 hour after the treatment,P=0.043,duration of initialmechanical ventilation,P=0.039,and pneumonia,P<0.0001.Pneumonia was the independent risk factor for NPPV failure(OR 16.000;95%CI1.996~128.289).
Conclusion:NPPV could effectively improve the PaO2/FiO2ratio,and may decrease the re-intubation rate in patients with ARF after CPB.While the treatment should be individualized according to different causes.
Noninvasive positive pressure ventilation;Acute respiratory failure;Cardiopulmonary bypass;Pneumonia
230022 安徽省合肥市,安徽医科大学第一附属医院 心脏外科
龚倩 主治医师 硕士 主要从事心外科术后危重症监护 Email:54xiaoqian@sina.com 通讯作者:龚倩
R654
A
1000-3614(2012)03-0212-04
10.3969/j.issn.1000-3614.2012.03.016
2011-08-15)
·基础与实验研究·
