胰岛素瘤及正常胰腺组织中胰岛素原、胰岛素的表达
2011-11-21杨海花李冲赵永福郑丽丽
杨海花 李冲 赵永福 郑丽丽
·论著·
胰岛素瘤及正常胰腺组织中胰岛素原、胰岛素的表达
杨海花 李冲 赵永福 郑丽丽
目的检测胰岛素瘤及瘤旁正常胰腺组织中胰岛素、胰岛素原、C肽的表达水平,探讨它们的作用。方法选取2006年9月至2009年12月确诊的38例胰岛素瘤及20例相应瘤旁正常胰腺组织标本,采用免疫组化染色的方法检测组织中胰岛素原、胰岛素、C肽的表达。结果胰岛细胞瘤和瘤旁正常胰腺组织均表达胰岛素、C肽、胰岛素原。100%的胰岛素瘤组织胰岛素原和C肽强表达,而55%~60%正常胰腺组织为弱表达;79%的胰岛素瘤组织胰岛素表达为+++,而85%的正常胰腺组织胰岛素的表达为++++。38例胰岛素瘤的胰岛素原、C肽阳性表达细胞数占80%~100%,胰岛素阳性表达细胞数占50%~70%,胰岛素原/胰岛素>1占78.9%,正常胰腺组织分别为20%~80%、 60%~90%、10.0%,两者差异均非常显著(P值均<0.05)。结论胰岛素瘤组织的胰岛素原/胰岛素>1者占78.9%,测定血浆胰岛素原可能有助于其诊断。
胰腺; 胰岛素瘤; 胰岛素; 胰岛素原; C肽; 免疫组织化学
胰岛素瘤是最常见的胰腺内分泌肿瘤,绝大多数属良性,恶性占10%左右。肿瘤大量分泌胰岛素(原)造成患者低血糖,导致大脑皮质退行性改变和萎缩,造成神经组织不可逆性损伤,因此早期发现低血糖并寻找其病因,及早完整切除肿瘤具有重要的临床意义。研究表明,80%以上胰岛素瘤患者血浆胰岛素原以及胰岛素原/胰岛素比值升高,但胰岛素瘤组织的胰岛素原表达水平是否高于正常胰腺组织尚有待证实。为此,本研究检测胰岛素瘤及瘤旁胰腺组织中胰岛素及胰岛素原的表达。
资料与方法
一、临床资料
选取2006年9月至2009年12月我院38例经术后病理证实的胰岛素瘤及20例配对的瘤旁正常胰腺组织标本。胰岛素瘤的诊断参考Yang等[1]标准。
二、胰岛素原、胰岛素、C肽的表达检测
采用免疫组化方法检测胰岛素瘤和配对瘤旁正常胰腺组织中胰岛素原、胰岛素、C肽的表达。鼠抗人胰岛素单抗、PowerVisionTM二步法免疫组化试剂和DAB显色剂均购自北京中杉金桥生物技术有限公司,兔抗人C肽多抗、鼠抗人胰岛素原单抗购自江苏希望生物科技有限公司。组织标本常规行病理检查。细胞质有棕黄色着色为阳性细胞。每张切片于高倍镜下选取5个视野计数阳性细胞百分率,<20%为+,20%~<40%为++,40%~<60%为+++,>60%为++++。
三、统计学分析
结 果
一、临床一般情况
38例胰岛素瘤患者中,男16例,女22例,年龄11~74岁,平均(42±14)岁。发病到确诊时间为15~1970 d,平均(495±673)d。所有胰岛素瘤均为良性、散发,瘤体直径0.5~3.0 cm,平均(1.78±0.80)cm,其中60.5%的瘤块直径≤2.0 cm。肿瘤位于胰头部8例,胰体尾部24例,钩突部6例。
二、胰岛素、C肽、胰岛素原表达
瘤旁正常胰腺组织中胰岛素及C肽均表达于胰腺β细胞胞质,胰岛素原多位于核周;胰岛素瘤组织中表达于瘤细胞胞质,少数位于核周(图1)。
胰岛细胞瘤和瘤旁正常胰腺组织均表达胰岛素、C肽、胰岛素原。但胰岛素瘤组织胰岛素原和C肽均强表达,为+++~++++,而正常胰腺组织多数(55%~60%)为弱表达;相反,79%的胰岛素瘤组织胰岛素的表达为+++,而85%的正常胰腺组织胰岛素的表达为++++,两者间相差非常显著(P值均<0.05,表1)。

图1胰岛素瘤和正常胰腺组织胰岛素(a、b)、胰岛素原(c、d)、C肽(e、f)表达(免疫组化 ×400)
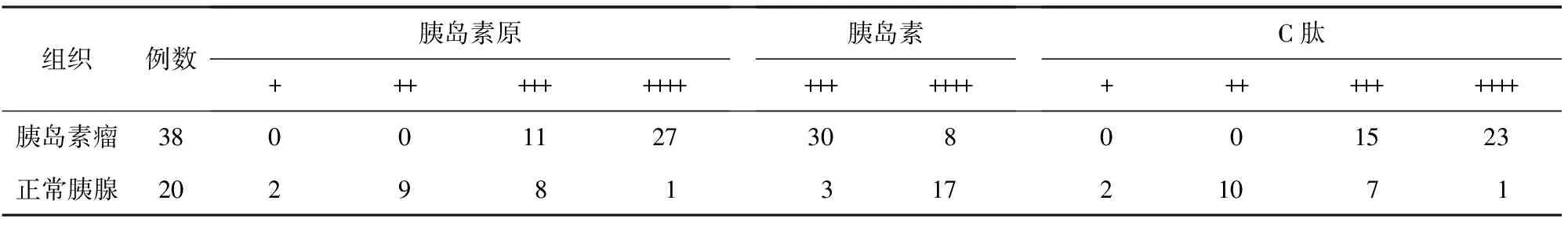
表1 胰岛素瘤及瘤旁正常胰腺组织中胰岛素、C肽、胰岛素原阳性表达例数
三、胰岛素原与胰岛素的比值
胰岛素瘤组织中胰岛素原、C肽阳性表达细胞数为80%~100%,胰岛素阳性表达细胞数50%~70%;正常胰腺组织中胰岛素原、C肽阳性表达细胞数20%~80%,胰岛素阳性表达细胞数60%~90%。30例 (78.9%)胰岛素瘤组织的胰岛素原/胰岛素>1(1.06~1.188),8例(21.1%)比值<1;而18例 (90.0%)正常胰腺组织的胰岛素原/胰岛素<1(0.84~0.94),2例比值(10.0%)>1,两组间差异非常显著(P<0.05)。
四、血胰岛素水平
38例胰岛素瘤患者中28例低血糖发作时测血清胰岛素水平,其中10例为1.8~6.9 mIU/L,平均为(4.1±1.8)mIU/L,其相对应的胰岛素瘤组织中胰岛素原/胰岛素>1者有8例, <1者有2例。18例血清胰岛素水平升高,其相对应的胰岛素瘤组织中胰岛素原/胰岛素>1者有14例,<1者有4例。血清胰岛素水平与组织中胰岛素原/胰岛素比值无相关性(χ2=0.0189,P>0.05)。
讨 论
功能性胰腺内分泌肿瘤包括胰岛素瘤、胃泌素瘤、胰高血糖素瘤等,其中以胰岛素瘤最常见,发病率为1/100万,占胰腺肿瘤的1%~2%[2-3]。胰岛素瘤患者多表现为高胰岛素血症和低血糖[4]。Service等[5]提出,在低血糖情况下(<2.5 mmol/L),胰岛素水平高于6 μU/ml(放免法)就是不适当的胰岛素分泌。
胰岛素瘤多存在胰岛素原向胰岛素转化过程中的酶缺陷,且因胰岛素合成过于旺盛,胰岛素原在β细胞囊泡中储存时间明显缩短,因此常有较多的胰岛素原未经裂解即被释放入血,导致患者血胰岛素原水平升高。Kao等[6]报道20例胰岛素瘤患者,胰岛素原明显升高的患者比例为85%,而仅有70%的患者出现免疫反应性胰岛素或C肽水平的升高。Piovesan等[7]报道1例胰岛素瘤患者,血胰岛素水平为正常低值,而胰岛素原水平明显增高。本研究显示,胰岛素原/胰岛素>1的胰岛素瘤占78.9%,证实血液中胰岛素原水平升高来源于瘤组织。
胰岛素瘤患者血糖下降时并不能反馈抑制肿瘤细胞分泌胰岛素,胰岛素持续从肿瘤组织中分泌导致血中胰岛素水平升高。一般说来,瘤内所含胰岛素浓度越低,胰岛素原越高,提示胰岛素瘤的主要缺陷是胰岛素的储存能力降低,引起肿瘤细胞内胰岛素的自主性分泌。大量研究证实,85%~100%胰岛素瘤患者血浆胰岛素原以及胰岛素原/胰岛素比值升高。但部分患者胰岛素原/胰岛素>1,而血清胰岛素水平不高,本组有8例。考虑与以下因素有关:(1)采血后未立刻检测或冷冻,导致胰岛素分子被内源性酶消化降解[7]。但C肽不具生物活性,不易被其他脏器摄取和降解,可检测C肽以弥补。(2)部分胰岛素瘤的分泌功能在一定程度上受血葡萄糖水平影响。当血糖浓度下降到一定程度时,可以对肿瘤起到负反馈调节,抑制其释放胰岛素[8]。(3)有些胰岛素瘤主要或完全分泌类似胰岛素活性的、且能调节葡萄糖代谢的激素,如胰岛素原。而目前应用的胰岛素检测试剂盒仅有0.3%可以与胰岛素原产生交叉反应,因此目前检测方法不能准确反映胰岛素原的水平。(4)胰岛素分泌常呈周期性与脉冲性,外周血中峰值与最低值可相差5倍,需多次检测。
本实验结果显示,胰岛素瘤组织的胰岛素原、C肽高于正常胰腺组织,胰岛素低于正常胰腺组织,这与血液中相应激素水平差异相一致,与杨践等实验结果相似[9]。因此对临床上胰岛素水平不高的胰岛素瘤定性有困难的患者,测定其血浆中的胰岛素原、C肽水平对明确诊断有较大的指导意义。
[1] Yang YM,Liu TH,Chen YJ,et al.Chromosome 1q lossof heterozygosity frequently occurs in sporadicinsulinomas and is associated with tumor malignancy.Int J Cancer,2005,117:234-240.
[2] Dixon E,Pasieka JL.Functioning and nonfunctioning neuroendocrine tumors of the pancreas.Curr Opin Oncol,2007,19:30-35.
[3] Chavan A,Kirchhoff TD,Brabant G,et al.Role of the intraarterial calcium stimulation test in the preoperative localization of insulino-mas.Eur Radio,2000,10:1582-1586.
[4] Marks V,Teale JD.Tumors producing hypoglycemia.Diabetes Metab Rev,1991,7:79-91.
[5] Service FJ.Classification of hypoglycemic disorders.Endocrinol Metab Clin North Am,1999,28:501-532.
[6] Kao PC,Taylor RL,Service FJ.Proinsulin by immunochemilu-minometric assay for the diagnosis of insulinoma.J Clin Endocrinol Metab,1994,78:1048-1051.
[7] Piovesan A,Pia A,Visconti G,et al.Proinsulin-se-creting neuroendocrine tumor of the pancreas.J Endocrinol Invest,2003,26:758-761.
[8] Czupryniak L,Strzelczyk J,Drzewoski J.Diagnostic difficulties in long-standing insulinoma with near-nor-mal plasma insulin levels.J Endocrinol Invest,2005,28:170-174.
[9] 杨践,储谦,许海敏.胰岛肿瘤及胰岛增生的免疫组化研究,临床与实验病理学杂志,1996,37-41.
2010-10-18)
(本文编辑:吕芳萍)
Expressionofproinsulinandinsulinininsulinomaandnormalpancreas
YANGHai-hua,LIChong,ZHAOYong-fu,ZHENGLi-li.
DepartmentofEndocrinology,FirstAffiliatedHospital,ZhengzhouUniversity,Zhengzhou450052,China
ZHENGLi-li,Email:Zhengli1012@126.com
ObjectiveTo investigate the expression of proinsulin, insulin, C-peptide in insulinoma and normal pancreas and their roles.MethodsThirty-eight cases of insulinoma and 20 cases of normal pancreas from Sep. 2006 to Dec. 2009 in our hospital were selected. Immunohistochemistry was used to determine the expression of proinsulin, insulin, C-peptide.ResultsProinsulin, insulin, C-peptide was expressed in insulinoma and normal pancreas. Proinsulin, C-peptide were strongly expressed in 100% insulinoma, while they were weekly expressed in 55%~60% normal pancreas; insulin was expressed as +++ in 79% insulinoma, while it was expressed as ++++ in 85% normal pancreas. Proinsulin, C-peptide positive cell accounted for 80%~100% of 38 insulinoma, and insulin positive cell accounted for 50%~70%, the proinsulin/insulin ratio >1 accounted for 78.9%; while the corresponding values were 20%~80%, 60%~90%, 10.0% in normal pancreas, and the difference was statistically significant (P<0.05).ConclusionsThe proinsulin/insulin ratio >1 is 78.9% in insulinoma, and detection of proinsulin may help to diagnose insulinoma.
Pancreas; Insulinoma; Insulin; Proinsulin; C-peptide; Immunohistochemistry
10.3760/cma.j.issn.1674-1935.2011.02.018
450052 河南郑州,郑州大学第一附属医院内分泌科(杨海花、李冲、郑丽丽),肝胆外科(赵永福)
郑丽丽,Email:Zhengli1012@126.com
