cN0早期舌体鳞癌的颈部处理探讨
2011-07-17李思毅胡永杰张陈平孙坚竺涵光
李思毅 胡永杰 张陈平 孙坚 竺涵光
(上海交通大学附属第九人民医院 口腔颌面外科,上海 200011)
目前对于早期口腔鳞癌(即cT1,2N0M0)的颈部如何处理仍不很明确,一些公认的治疗指南包括美国国家综合癌症网络(National Comprehensive Cancer Network,NCCN)等建议观察、预防性颈淋巴结清扫(简称颈清)或预防性放射治疗[1-2]。实际临床治疗中,方案的选择有很大差异。问卷调查[3-4]显示,有主张采用严密观察,有主张肩胛舌骨上清扫,甚至有根治性颈清等,没有比较清晰统一的观点。
早期口腔癌有一定的颈淋巴结转移率,一般为20%~30%[3,5-6]。如果都采用预防性颈清,虽然可以更准确地评估淋巴结情况,提高生存率,但对于多数患者而言可能存在过度治疗问题。本文通过对上海交通大学医学院附属第九人民医院口腔颌面外科cN0早期舌体鳞癌病例进行回顾总结,比较预防性颈清和严密观察2种治疗方案对生存率的影响,探讨针对不同临床分期及病理分级更为合理的治疗方法。
1 材料和方法
1.1 研究对象
选择1997—2007年在上海交通大学医学院附属第九人民医院口腔颌面外科首诊并且病理确诊为舌体黏膜鳞状细胞癌的患者为研究对象。病例纳入要求:临床经触诊结合B超、增强CT或MRI诊断为cT1,2N0M0,原发灶均按肿瘤治疗原则进行了扩大切除。排除既往有头颈部原发或继发恶性肿瘤者。符合以上要求的患者共132例。
1.2 方法
根据颈部处理方案将132例患者分为颈清组(71例)和观察组(61例),颈清组在切除原发灶同期进行了颈清,观察组切除原发灶后对颈部进行严密观察,对临床触诊或B超等影像学方法怀疑颈淋巴结转移者行二期颈清,术后淋巴结证实阳性者补充放射治疗。
对颈清组和观察组患者的临床、病理和随访资料进行记录和分析。
1.3 统计分析
采用SPSS 18.0软件对数据进行卡方检验、Kaplan-Meier生存分析和Logrank检验,α=0.05。
2 结果
2.1 病例基本资料
2组病例的基本资料见表1。统计分析表明,2组病例在性别、病理分级及T分期之间均无统计学差异(P值分别为0.110、0.499、0.080)。
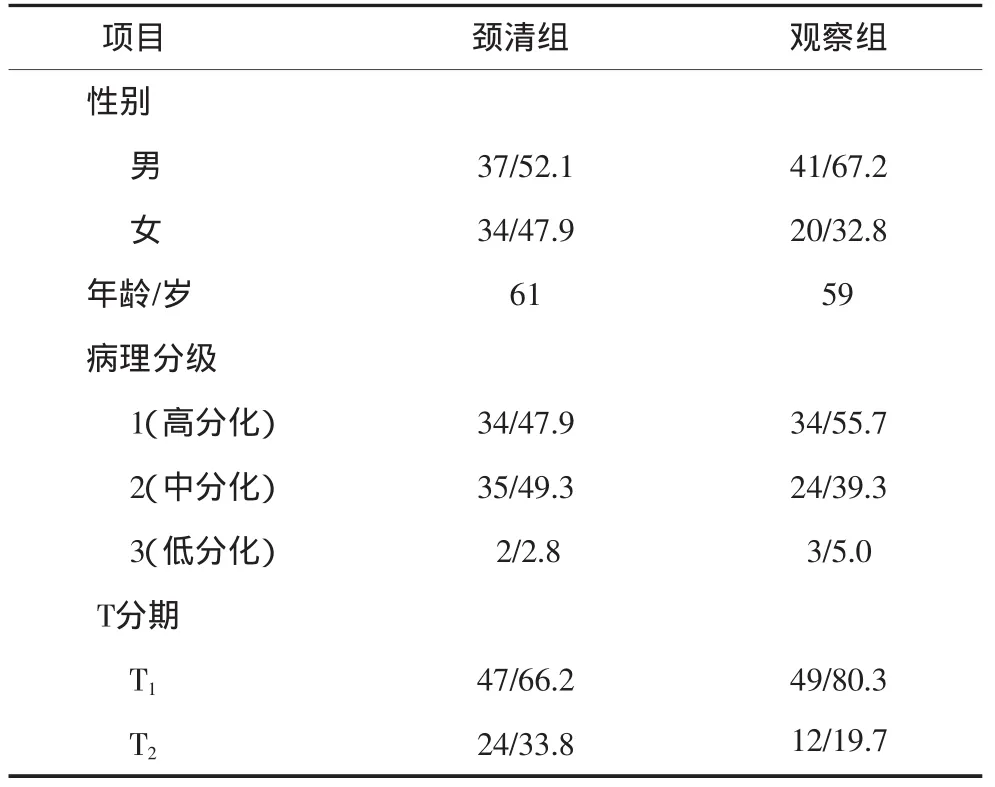
表1 2组病例的基本资料Tab 1 Basic data of two groups
颈清组随访时间为30月~12年,中位随访时间4年。观察组随访时间为27~80月,中位随访时间3年。颈清组和观察组均失访4例。失访和因其他疾病死亡病例均视为截尾数据。
2.2 颈淋巴结转移与生存的关系
颈清组71例均为单侧颈清,其中肩胛舌骨上清扫58例,功能性颈清10例,根治性颈清3例。71例患者中,12例(16.9%)术后病理证实淋巴结转移,其中9例为N1,3例为N2b,随访期间这12例患者颈部均未发现复发。术后随访,71例患者中10例证实颈部复发,其中2例出现包膜外转移,复发的中位时间为20.8个月;因病死亡10例,其中7例颈部未控,2例原发灶和颈部未控,1例远处转移。颈清组颈淋巴结转移与肿瘤分期和生存的关系见表2。从表2可见,出现颈淋巴结转移的病例死亡率高,预后差(P=0.001)。

表2 2组颈淋巴结转移与肿瘤分期和生存的关系Tab 2 Relationship between neck lymph node metastasis and tumor staging and survival of two groups
观察组61例患者中有30例行二期颈清,其中23例病理证实淋巴结转移,颈淋巴结转移率为37.7%(23/61),其中T1期的颈淋巴结转移率为28.6%(14/49),T2期的颈淋巴结转移率为75%(9/12),二者之间有统计学差异(P=0.004 5)。出现颈淋巴结转移的时间为原发灶切除后2~47个月,中位时间为9.9个月。观察组死亡13例,其中4例因颈部未控,3例原发灶和颈部未控,3例远处转移,1例颈部未控并远处转移,2例非舌癌死亡。观察组颈淋巴结转移与肿瘤分期和生存的关系见表2。从表2可见,出现颈淋巴结转移的病例死亡率高,预后差(P=0.001)。
2.3 生存分析
颈清组和观察组的总体生存率见图1。

颈清组和观察组3年生存率分别为87.3%、83.4%,二者之间无统计学差异(P=0.469)。颈清组和观察组T1病例的3年生存率分别为89.3%、89.6%,二者之间无统计学差异(P=0.976)(图2)。

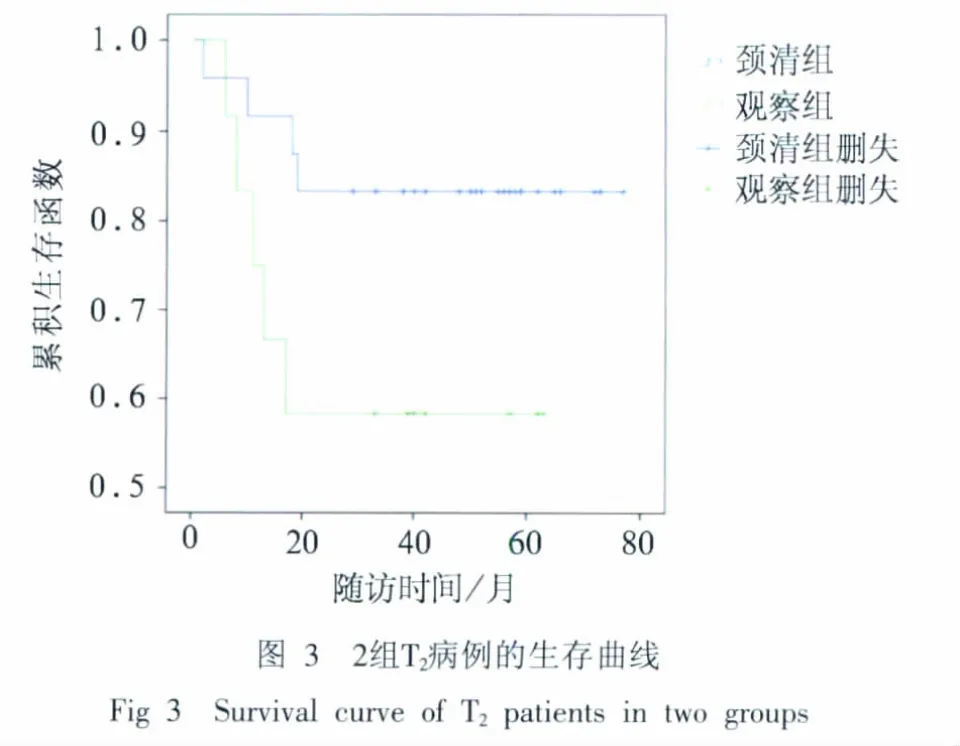
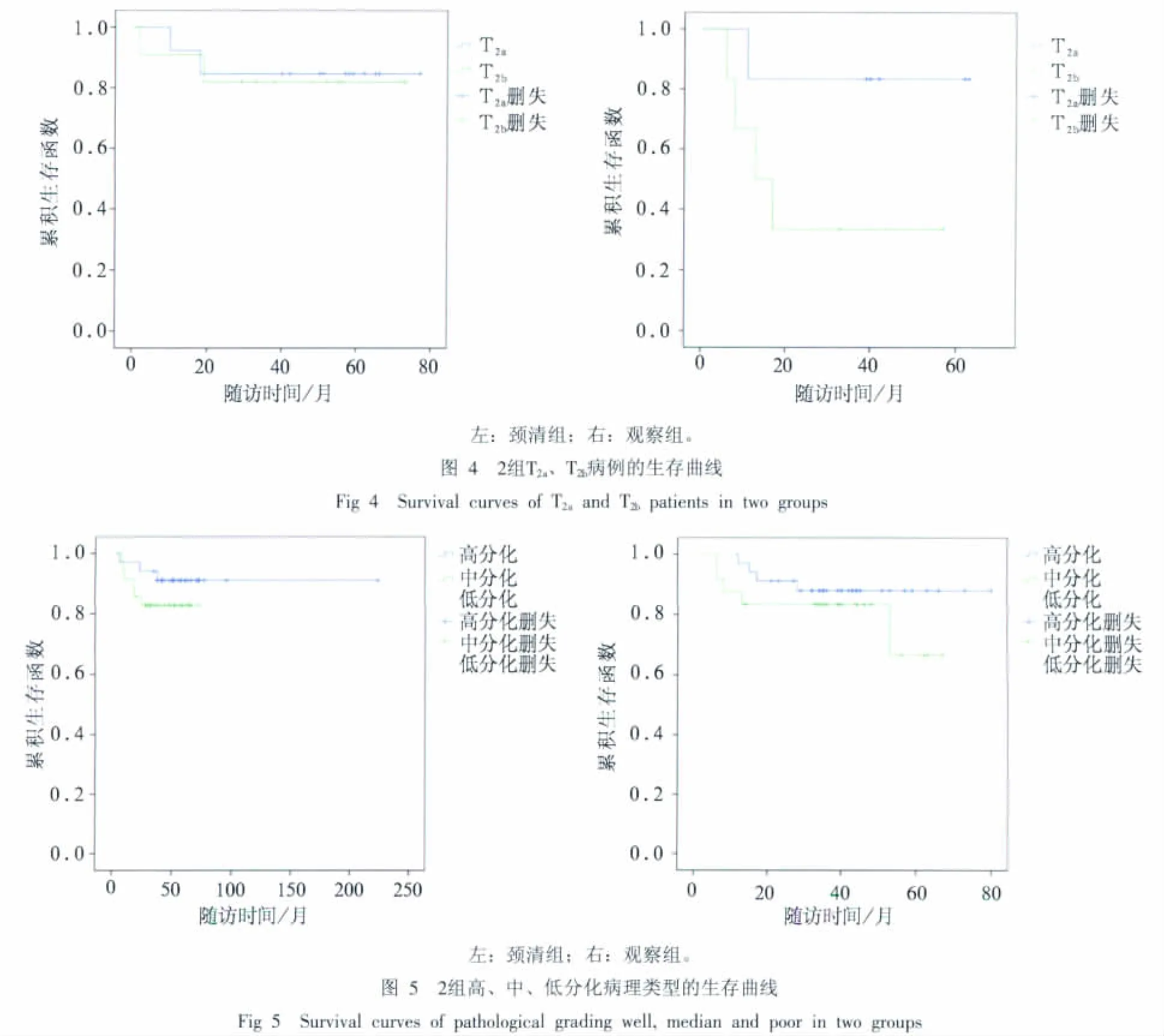
T2病例的3年生存率分别为83.3%、58.3%,观察组的生存率较颈清组下降,但二者之间无统计学差异(P=0.087)(图3)。将T2以3.0 cm为界细分为T2a(2.0~3.0 cm)和T2b(3.0~4.0 cm)进一步分析(图4),颈清组T2a和T2b的生存率无统计学差异(P=0.860),观察组T2b生存曲线较T2a下降(P=0.098),虽然未达到设定的统计学显著性检验标准,但趋势明显,提示颈部观察对于T2b病例有更高风险。高、中、低分化不同病理类型的生存率间有统计学差异(P=0.001),低分化病例的生存曲线较高分化和中分化显著下降(图5)。
3 讨论
颈淋巴结转移是影响头颈肿瘤患者预后的重要因素,因此颈淋巴清扫术在头颈外科被广泛采用。对于cN0的早期口腔癌病例是否都需要预防性颈清应视情况区别对待。
口腔癌颈部淋巴结转移率是决定颈部处理方式的重要参考指标,一般认为,20%的颈淋巴结转移率可作为是否预防性颈清的阈值[3,5]。文献[6-7]报道,早期口腔癌同期颈清阳性淋巴结检出率是12%~30%。连续切片及免疫组织化学技术由于可检出更多微转移灶而将颈淋巴阳性率提高至30%~54%[5,8]。本研究中,观察组切除原发灶后颈部未进行任何干预治疗,最终37.7%的病例出现颈部淋巴结转移。早期口腔癌颈淋巴结转移率超过了20%的阈值,似乎应考虑预防性颈清。但本文对生存率的研究同时表明,颈清组和观察组的生存率很接近,差异不大,这与一项前瞻性研究[9]的结论类似。另一项大样本研究[10]也认为,采用预防性颈清不能显著提高早期口腔癌患者的总体生存率,但可以提高颈部控制率。近期有研究[11]将是否颈清的阈值提高到了44.4%。
本研究进一步分析发现,观察组中T2分期病例多数在观察期间出现了颈淋巴结转移,高达75%,远大于T1分期的28.6%,提示不同分期的cN0病例颈部处理应区别对待,特别是对于T2病例有进一步探讨的价值。众所周知,肿瘤由T1发展到T2说明负瘤时间长,同时可能还存在肿瘤细胞生物行为差等因素,出现颈淋巴结转移的可能性增加,预后更差。恰当的治疗可以缩小预后的差距。本研究的生存分析证实,对于T1病例,采用预防性颈清或严密观察2种处理方式的生存率没有显著差别。对于T2病例,采用预防性颈清获得的生存率与T1期接近。而采用严密观察,T2a的生存率仍与预防性颈清接近,但T2b的生存率则明显下降,虽然这种差异在统计学上尚未达到显著性检验标准,但趋势很明显。
因此,对于cN0早期舌体鳞癌患者的颈部处理,笔者建议T1期可严密观察;小于3.0 cm的T2病例仍可采用严密观察,如果病理分化差可考虑预防性颈清;大于3.0 cm的T2病例应采用预防性颈清。
[1]David L,Callender AS,Delpassand,RF,et al.Anderson Cancer Center practice guidelines for oral tongue cancer[EB/OL].[2010-03-21].http://www.mdanderson.org.
[2]Persky MS,Lagmay VM.Treatment of the clinically negative neck in oral squamous cell carcinoma[J].Laryngoscope,1999,109(7 Pt 1):1160-1164.
[3]Dünne AA,Folz BJ,Kuropkat C,et al.Extent of surgical intervention in case of N0neck in head and neck cancer patients:An analysis of data collection of 39 hospitals[J].Eur Arch Otorhinolaryngol,2004,261(6):295-303.
[4]Werning JW,Heard D,Pagano C,et al.Elective management of the clinically negative neck by otolaryngologists in patients with oral tongue cancer[J].Arch Otolaryngol Head Neck Surg,2003,129(1):83-88.
[5]Ross GL,Soutar DS,MacDonald DG,et al.Improved staging of cervical metastases in clinically node-negative patients with head and neck squamous cell carcinoma[J].Ann Surg Oncol,2004,11(2):213-218.
[6]Sano D,Myers JN.Metastasis of squamous cell carcinoma of the oral tongue[J].Cancer Metastasis Rev,2007,26(3/4):645-662.
[7]Givi B,Andersen PE.Rationale for modifying neck dissection[J].J Surg Oncol,2008,97(8):674-682.
[8]Ferlito A,Rinaldo A,Devaney KO,et al.Detection of lymph node micrometastases in patients with squamous carcinoma of the head and neck[J].Eur Arch Otorhinolaryngol,2008,265(10):1147-1153.
[9]Yuen AP,Ho CM,Chow TL,et al.Prospective randomized study of selective neck dissection versus observation for N0neck of early tongue carcinoma[J].Head Neck,2009,31(6):765-772.
[10]Duvvuri U,Simental AA Jr,D’Angelo G,et al.Elective neck dissection and survival in patients with squamous cell carcinoma of the oral cavity and oropharynx[J].Laryngoscope,2004,114(12):2228-2234.
[11]Okura M,Aikawa T,Sawai NY,et al.Decision analysis and treatment threshold in a management for the N0neck of the oral cavity carcinoma[J].Oral Oncol,2009,45(10):908-911.
