2型糖尿病患者皮质醇水平与高敏C反应蛋白的相关性研究
2011-04-24马广蕊王玉东李君辉姜鸿雁冯丽慧
马广蕊,王玉东,张 戈,李君辉,姜鸿雁,冯丽慧
目前我国2型糖尿病 (T2DM)患病率由1980年的1%上升至2008年的9.7%,近30年上升了约9倍,已成为威胁人类健康的第三大疾病[1]。T2DM患者糖皮质激素及C反应蛋白(CRP)水平的变化日益受到人们的关注[2]。有学者认为糖皮质激素水平的增高是T2DM发生、发展的原因之一[3-4];亦有学者提出T2DM是一种慢性炎性疾病[5],亚临床慢性炎症与糖尿病及其并发症的发生、发展关系密切。基于此,本研究通过观察T2DM患者糖皮质激素 (主要为皮质醇)及CRP水平,探讨T2DM患者皮质醇、CRP变化的临床意义,为更好地诊治T2DM及其并发症提供临床依据。
1 资料与方法
1.1 临床资料 病例组:选择2008年5月—2009年11月在我院内分泌科住院的98例T2DM患者为T2DM组。所选患者无急性糖尿病并发症,排除急、慢性感染性疾病,无严重肝、肾功能损害,无其他内分泌系统疾病及抑郁症等精神性疾病。按病程分为3个亚组:A组<5年,B组5~14年,C组≥15年。对照组:同期从在我院体检的健康人群中,按空腹血糖<5.5 mmol/L的标准,选出无糖代谢紊乱的98例志愿者作为对照组。记录入选对象的性别、年龄、身高、体质量、体质指数(BMI)、腰臀比 (WHR)、病程、慢性并发症数目 (包括大血管并发症:高血压、脑梗死、冠心病、周围血管病变;微血管并发症:糖尿病肾病、周围神经病变、视网膜病变等)收缩压 (SBP)及舒张压 (DBP)等一般资料。
1.2 诊断标准 根据1999年WHO糖尿病诊断标准进行诊断。
1.3 研究方法
1.3.1 标本采集 受试者禁食10 h以上,于AM 8:00取肘静脉血10 ml,将其中4 ml送检生化全项 (包括肝肾功能、血糖、血脂等指标),2 ml送检血促肾上腺皮质激素 (ACTH),2 ml送检血皮质醇,其余2 ml送检糖化血红蛋白 (HbA1c)。受试者采血当日用容量瓶留24 h尿液,硼酸防腐,记录尿量,将尿液混匀,取20 ml送检尿游离皮质醇浓度,计算24 h尿游离皮质醇 (UFC)排量。
1.3.2 主要仪器与试剂 XL-600型全自动生化分析仪购自德国欧宝公司;高敏C反应蛋白 (hs-CRP)试剂盒购自日本关东化学株式会社;hs-CRP采用乳胶增强免疫速率散色比浊法测定 (参考范围:0~8 mg/L)。IMMULITE 1000分析仪、ACTH、血浆皮质醇、皮质醇类固醇结合球蛋白试剂盒均购自西门子医学诊断产品 (美国)有限公司;γ2放免计数仪购自西门子医学诊断产品 (上海)有限公司。ACTH采用Coolens公式计算 (f2CORT)(参考范围:0~46 pg/ml),血浆总皮质醇采用放射免疫法,血皮质醇类固醇结合球蛋白采用酶放大化学发光法,血皮质醇采用酶放大化学发光法 (参考范围:5~25μg/dl),尿游离皮质醇采用酶放大化学发光法 (参考范围:30~110μg/24 h)。
1.4 统计学方法 采用SPSS 17.0统计软件包进行统计学分析。计数资料采用χ2检验;计量资料采用(±s)表示,采用t检验、方差分析及偏相关分析等。以P<0.05为差异有统计学意义。
2 结果
2.1 两组间临床特征比较 两组对象的性别和年龄间差异均无统计学意义 (P>0.05);T2DM组BMI、WHR、SBP水平明显高于对照组,差异有统计学意义 (P<0.01),T2DM组DBP水平略高于对照组,但差异无统计学意义 (P>0.05,见表1)。
2.2 两组对象血ACTH、皮质醇、UFC、hs-CRP水平比较T2DM组血ACTH、皮质醇、UFC、hs-CRP水平明显高于对照组,差异有统计学意义 (P<0.01,见表2)。
2.3 不同病程T2DM患者血ACTH、皮质醇、UFC及hs-CRP水平比较 将T2DM患者按病程分为3组,其中A、B两组各33例,C组32例。3组间血ACTH、皮质醇水平差异无统计学意义 (P>0.05),UFC、hs-CRP水平间差异有统计学意义 (P<0.05);之后的Scheffe检验显示C组UFC水平明显高于A组,差异有统计学意义 (P<0.01);C组hs-CRP水平明显高于A、B两组,差异均有统计学意义 (P<0.05,见表3)。
2.4 T2DM患者血ACTH、皮质醇、UFC与hs-CRP水平的相关性分析 以血ACTH、皮质醇、UFC为因变量,年龄、BMI、WHR为协变量,hs-CRP为自变量进行偏相关分析,结果显示血ACTH、皮质醇、UFC与hs-CRP无明显相关关系(P>0.05,见表4)。
表1 两组间临床特征比较(±s)Table 1 Comparison of clinical characteristics between two groups
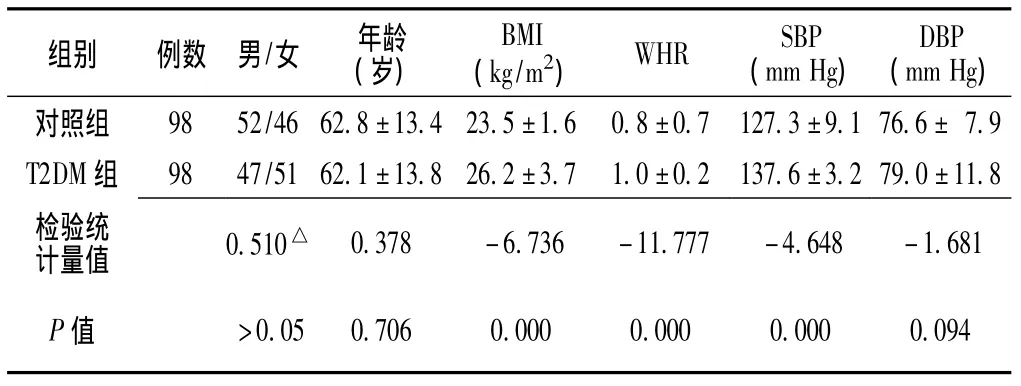
表1 两组间临床特征比较(±s)Table 1 Comparison of clinical characteristics between two groups
注:△为χ2值,余检验统计量值为t值;BMI=体质指数,WHR=腰臀比,SBP=收缩压,DBP=舒张压
组别 例数 男/女 年龄(岁)BMI(kg/m2) WHR SBP(mm Hg)DBP(mm Hg)1 76.6±7.9 T2DM组 98 47/51 62.1±13.8 26.2±3.7 1.0±0.2 137.6±3.2 79.0±11.8检验统对照组 98 52/46 62.8±13.4 23.5±1.6 0.8±0.7 127.3±9.计量值 0.510△0.378 -6.736 -11.777 -4.648 -1.681>0.05 0.706 0.000 0.000 0.000 0.094 P值
表2 两组血ACTH、皮质醇、UFC和hs-CRP水平比较(±s)Table 2 Comparison of serum ACTH,Cor,UFC and hs-CRP between two groups
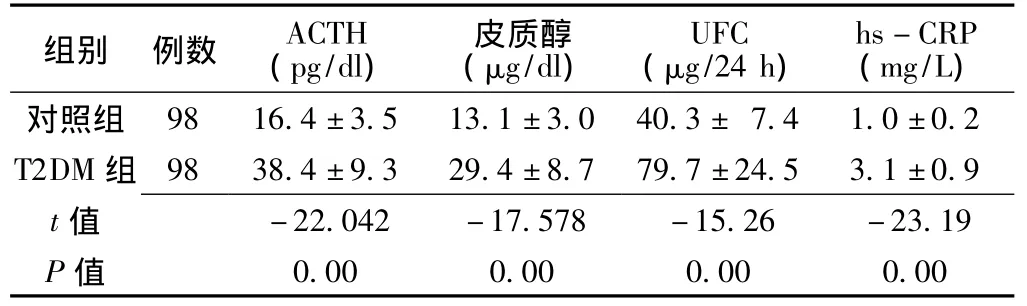
表2 两组血ACTH、皮质醇、UFC和hs-CRP水平比较(±s)Table 2 Comparison of serum ACTH,Cor,UFC and hs-CRP between two groups
注:ACTH=促肾上腺皮质激素,UFC=24 h尿游离皮质醇排量,hs-CRP=高敏C反应蛋白
组别 例数 ACTH(pg/dl)皮质醇(μg/dl)UFC(μg/24 h)hs-CRP(mg/L)98 16.4±3.5 13.1±3.0 40.3± 7.4 1.0±0.2 T2DM组 98 38.4±9.3 29.4±8.7 79.7±24.5 3.1±0.9 t对照组值0.00 0.00 0.00 0.00-22.042 -17.578 -15.26 -23.19 P值
表3 糖尿病不同病程组间血ACTH、皮质醇、UFC及hs-CRP水平比较(±s)Table 3 Comparison of serum ACTH,Cor,UFC and hs-CRP among three subgroups
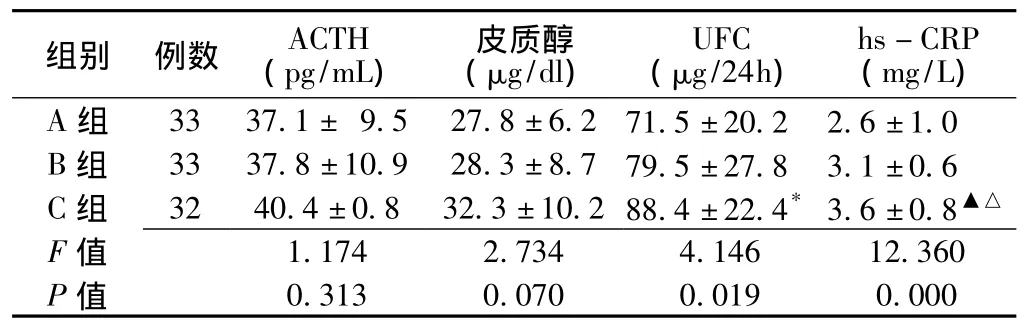
表3 糖尿病不同病程组间血ACTH、皮质醇、UFC及hs-CRP水平比较(±s)Table 3 Comparison of serum ACTH,Cor,UFC and hs-CRP among three subgroups
注:与A组比较,*P<0.01,▲P<0.05;与B组比较,△P<0.05
组别 例数 ACTH(pg/mL)皮质醇(μg/dl)UFC(μg/24h)hs-CRP(mg/L)A组 33 37.1± 9.5 27.8±6.2 71.5±20.2 2.6±1.0 B组 33 37.8±10.9 28.3±8.7 79.5±27.8 3.1±0.6 C组 32 40.4±0.8 32.3±10.2 88.4±22.4*3.6±0.8▲△F 1.174 2.734 4.146 12.360 P值值0.313 0.070 0.019 0.000
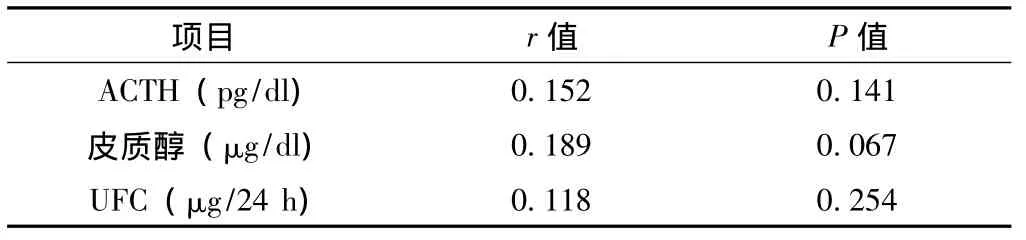
表4 T2DM患者血ACTH、皮质醇、UFC与hs-CRP的偏相关分析(n=98)Table 4 Partial correlation analysis of serum ACTH,Cor,UFC and hs-CRP in T2DM patients
3 讨论
近年来发现许多炎性因子与胰岛素抵抗、T2DM及其并发症的发生、发展密切相关。内源性的糖皮质激素具有抗炎、抗免疫作用,从多方面影响机体的免疫和炎症反应。皮质醇是人体内分泌中主要的糖皮质激素,CRP是体内主要的急性时相反应蛋白之一,是炎症反应的标志物,其生物学特性为具有免疫识别特性及免疫调节功能,能增强白细胞反应性补体固定、炎症部位细胞碎片的清除,是亚临床感染的一个敏感指标[6]。糖皮质激素及hs-CRP在糖尿病患者机体内的变化引起了医学研究者的广泛关注,但对两者之间关系的研究少见报道。观察两者在糖尿病患者中的具体变化情况及其之间的内在联系,对糖尿病患者体内炎性成分的估计、预测及对糖尿病各种急慢性并发症的防治均有重要的临床意义。如果两者反应程度不一,必定使机体对防御各种外来侵害的潜能降低,进而使机体容易受到损伤,加重病情。
国外文献报道T2DM患者下丘脑-垂体-肾上腺皮质(HPA)轴功能加强,皮质醇分泌水平与糖尿病患者有无并发症及并发症的数目有关[7-8]。崔俊芳等[9]的研究结果也显示T2DM患者体内存在以血浆皮质醇 (AM 8:00及PM 4:00)增高及其昼夜节律紊乱为主的HPA轴功能紊乱。T2DM患者存在皮质醇分泌的紊乱并导致空腹血糖升高[10]。本研究通过对98例T2DM患者及98例对照者的观察发现,T2DM患者血ACTH、皮质醇、UFC水平明显高于对照组。但血ACTH、皮质醇、UFC水平均未超出参考范围,处于亚临床皮质醇增多症水平[11],表明T2DM患者处于持续的低水平应激反应状态。本研究还显示T2DM组hs-CRP水平明显高于正常对照组,与国内外文献报道一致[12-13],进一步证实T2DM的炎性假说,即T2DM可能是细胞因子介导的炎性反应,是一种免疫性疾病,炎症在糖尿病发病机制中起媒介作用[5]。同样hs-CRP也在参考范围内,并没有超出急性炎症反应的切点8 mg/L,这与鲁瑾等[14]的研究结果一致,表明糖尿病患者处于亚临床炎症状态,这与糖皮质激素的变化总体上是一致的。
为更详细了解T2DM患者血ACTH、皮质醇、UFC、Hs-CRP随病程的变化情况,本研究将T2DM患者按病程为3组(分别为A组<5年,B组5~14年,C组≥15年),经单因素方差分析,结果显示各组间血ACTH和皮质醇水平无明显差异,UFC水平仅在≥15年组和<5年组间有明显差异,而≥15年组hs-CRP明显高于其他两组。本研究提示血ACTH、皮质醇、UFC、hs-CRP的水平随病程的延长而逐步增高,但皮质醇的变化不及hs-CRP明显。对受试对象的一般资料分析显示,T2DM患者BMI、WHR、SBP均明显高于正常对照组,有研究表明人类肾上腺皮质激素随增龄而下降,故在相关分析时本研究控制了年龄、BMI、WHR等影响因素,进行偏相关分析,结果亦显示血ACTH、皮质醇、UFC与hs-CRP无相关关系。进一步证明T2DM患者糖皮质激素水平与炎症反应关系不十分密切。这也许能部分地解释为什么T2DM患者容易发生各种急、慢性感染性疾病,且遇急性应激时如急性感染、创伤等,用与原来健康的患者同样的处理方案而疗效不满意。糖皮质激素异常导致机体内环境、各种代谢、内分泌及免疫系统等各方面异常,对机体的保护能力降低,使机体更容易受到各种各样的侵害,进一步损伤机体,甚至致命。有报道表明,HPA轴功能失调可能是冠心病患者易于出现糖代谢异常的重要参与因素,冠心病患者皮质醇节律异常,可能与炎症、免疫有关,亦可能为本病进展的标志之一[15]。由此推断切断炎症反应这一环节、调节糖皮质激素水平可能是防止糖尿病慢性并发症发生、发展和增强T2DM患者急性应激反应能力的有效途径。
1 李建英,卢连君,刘连房,等.2型糖尿病治疗的药物经济学考察[J].河北医药,2008,30(2):241.
2 李卫平.2型糖尿病及糖尿病肾病患者C反应蛋白水平观察[J].中国基层医药,2005,12(6):649.
3 Zoe SK.Plasma insulin,gorwth hormone and central obesity among young chinese type 2 diabetic patients[J].Diabetes Care,1999,22(9):1450.
4 邱岩宁,李殿富,张静馨,等.2型糖尿病患者垂体-肾上腺轴的变化与胰岛素抵抗[J].放射免疫学杂志,2006,19(6):517-519.
5 Brazilay JI,Abraham L,Heckbert SR,et al.The relation ofmarkers of inflammation to the development of glucose disorders in the elderly:the cardiovascular health study [J].Diabetes,2001,50:2384.
6 Du Clos TW.Function of C -reactive protein[J].Ann Med,2000,32:274-278.
7 Chiodini L,Adda G,Scillitani A,et al.Cortisol secretion in patients with type 2 diabetes:relationship with chonic complications[J].Diabetes Care,2007,30:83-88.
8 Hannah B,Melanie R,Isabel V,et al.Hypothalamic-Pituitary-Adrena-l Axis Dysregulation and Memory Impatients in Type2 Diabetes[J].JClin Endocrinol Metab,2007,92(7):2439-2445.
9 崔俊芳,张如意.2型糖尿病患者的血浆皮质醇水平的变化及与代谢指标的相关分析 [J].宁夏医学杂志,2010,32(6):535-537.
10 杨菁,俞莉,方少均.2型糖尿病患者血皮质醇水平的变化及其意义[J].实用糖尿病杂志,2008,4(3):20-21.
11 Chiodini L,Torlontano M,Scillitani A,etal.Association of subclinical hypercortisolism with type 2 diabetes mellitus:a case-control study in hospitalized patients [J].Eur J Endocrinol,2005,153:837-844.
12 Pickup JC,Mattock MB,Chusney GD,etal.NIDDM asa disease of the innate immune system:association of acute reactants and interleukin- 6 with metabolic syndrome X [J].Diabetologia,1997,40(11):1286-1292.
13 高从容,邹大进,梅小斌,等.2型糖尿病患者血清高敏感C反应蛋白水平与大血管病变的关系及辛伐他汀的干预作用[J].上海医学,2004,27(1):60-61.
14 鲁瑾,邹大进,郭品娥.2型糖尿病患者血清C反应蛋白水平的研究[J].第二军医大学学报,2004,25(11):1268-1270.
15 叶林秀,刘兴晖,郭昆全,等.冠心病患者唾液皮质醇水平与糖代谢状况的研究[J].临床心血管病杂志,2011,27(1):13-15.
