老年糖尿病合并急性心肌梗死患者心功能及并发症的研究
2011-03-06王怡张芳吕大民陈晓雪
王怡 张芳 吕大民 陈晓雪
老年糖尿病合并急性心肌梗死患者逐渐增多,我们追踪137例糖尿病及非糖尿病老年急性心肌梗死患者心功能情况及多种心脏并发症发生情况,并进行对比分析研究,发现2组间存在较明显差异,报告如下。
1 资料与方法
1.1 一般资料 选择我院2007年10月至2010年10月确诊为ST段抬高性急性心肌梗死患者137例,男65例,年龄75~80岁,平均年龄(77±3)岁;女72例,年龄75~83岁,平均年龄(79±4)岁。其中明确糖尿病59例。全部患者均为首次心肌梗死,并且住院时间均≥24 h。梗死部位为:广泛前壁27例,前壁54例,前间壁9例,下壁及后壁47例,其中合并右室壁梗死20例。并且排除各种心包疾病、特发性心肌疾病、肺部疾病、严重脑出血及肝、肾功能衰竭等疾病。
1.2 方法 将137例患者分为糖尿病组及非糖尿病组并记录糖尿病的患病时间、空腹及餐后2 h血糖、糖化血红蛋白等数值。超声心动图检查:仪器采用美国H.pylori-5500型彩色多普勒超声诊断仪,探头频率2.5 MHz,探查深度16~20 cm。所有患者均进行超声心动图检查,采集左室长轴、左室短轴、心尖四腔、心尖五腔、左心室两腔心等多个切面的图像,常规记录左心室舒张末期内径(LVDD)等,并采用Simpson法计算左心室射血分数(LVEF),着重心肌梗死后多种心脏并发症的仔细探查。
1.3 判定标准
1.3.1 糖尿病诊断标准:空腹静脉血浆葡萄糖≥7.0 mmol/L或葡萄糖负荷后2 h或餐后随机血糖≥11.1 mmol/L时即可诊断为糖尿病。
1.3.2 急性心肌梗死诊断标准:必须具备以下3条中的2条:①典型缺血性胸痛的病史;②心电图的动态改变;③心肌坏死的血清标志物升高,并且具有动态演变。
1.4 统计学分析 应用SPSS 10.0统计软件,计量资料以¯x±s表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组LVDD及LVEF比较 2组LVDD及LVEF差异有统计学意义(P<0.01)。见表1。
表1 2组患者LVDD及LVEF比较 ±s
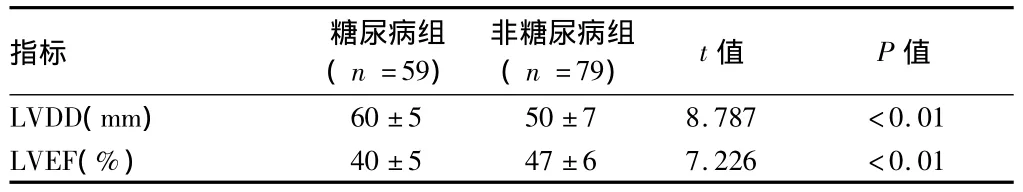
表1 2组患者LVDD及LVEF比较 ±s
指标 糖尿病组(n=59)非糖尿病组(n=79) t值 P值LVDD(mm)60±5 50±7 8.787 <0.01 LVEF(%)40±5 47±6 7.226 <0.01
2.2 2组并发症比较 糖尿病组并发症39例(66.1%),非糖尿病组并发症30例(38.5%),2组发生例数及发生率情况差异有统计学意义(P<0.05)。
3 讨论
急性心肌梗死(AMI)是由于冠状动脉粥样硬化导致冠状动脉血流急性减少或中断,引起系列临床症状。在AMI患者中,有1/3左右的患者为年龄>75岁的老年,随者着人口老龄化,比例还在不断升高,高龄是出现多种并发症的主要危险因素,年龄愈高,风险越大,老年AMI并发症的诊断及治疗已经受到更多关注[1]。同时,糖尿病是动脉粥样硬化的主要危险因素,在普通人群中冠心病流行率从2%增长至4%,而在成年糖尿病患者中高达55%,老年患者高达70%,不管男性还是女性,糖尿病均是冠心病的独立危险因素[2]。因此,美国心脏病协会在1999年发表的宣言中将糖尿病列为冠心病等危症。伴有糖尿病的老年冠心病患者,常存在冠状动脉粥样硬化明显,血管狭窄程度累及广泛,有报道糖尿病合并AMI患者冠状动脉造影显著狭窄累及2支以上者占69%[3],这些特点致使溶栓过程中由于微小血管易出现堵塞而发生再灌注损伤,因而心肌不能有效的灌注,因此出现心脏并发症较多且严重。急性心肌梗死早期血糖升高是机体应激反应的表现,使隐性糖尿病显露,原有糖尿病恶化,高血糖可以通过糖基化氧化、蛋白激酶C激活等过程对组织造成损害,对20个包括95 000余例的长达12.5年的前瞻性研究的Meta分析发现,高血糖状态对心脏功能有损害,甚至未达到DM标准的高血糖也可增加心血管事件的危险性,并且高血糖加重左心室重构等并发症的发生[4]。在EDIC/DCCT(糖尿病干预治疗治疗及并发症流行病/糖尿病控制及并发症)试验中,I型糖尿病患者中初始接受强化胰岛素治疗后,心血管并发症比例显著下降;在另1项DIGAMI(糖尿病,急性心肌梗死胰岛素治疗)试验中糖尿病患者心肌梗死后强化胰岛素治疗可以显著改善预后,确定了血糖水平是该患群病死率的强烈预测因子。因此,心肌梗死在老年糖尿病患者中不仅发病率高,而且心功能较差,急性期并发症多,病死率高。血糖增高程度对急性心肌梗死的治疗、转归都有一定的影响控制[5],血糖是预防糖尿病引发AMI及并发症的关键。而糖化血红蛋白反映的是在检测前8~12周内的平均血糖水平,是判断糖尿病血糖控制的相对金标准。因此,我们提出在老年糖尿病合并急性心肌梗死患者中:(1)积极监测空腹血糖、餐后2 h血糖及糖化血红蛋白;(2)合理控制各项血糖值,尽量调节至正常范围;(3)积极选择合理的再灌注治疗方式,保证最大限度的心肌组织灌注,预防并发症的发生;(4)细心监测患者出现的各种症状及体征,以便及时、有效地进行并发症的治疗。这样,我们可以尽量减少或避免各种心脏并发症的发生,创造良好的预后。
1 Brener SJ,Ellis S,Sapp SK,et al.Predictors of death and reinfarction at 30 days after primary angioplasty:the GUSTO and PAPPORT trials.Am Heart J,2000,139:476-481.
2 张春德,张爱萍,段玉柱,等.应激性高血糖与急性肌梗死预后的关系.中国基层医药,2009,16:1217-1218.
3 茅丹,成兴波,吕国萍.老年糖尿病合并急性心肌梗死临床分析.河北医学,2005,11:1197-1198.
4 Hadjadj S,Duengler F,Barriere M.Determination of HbA1C concentrations in patients with acute myocardial infarction:comparison of the DCA 2000 device with the HPLC method.Diabetes Metab,2005,31:290-294.
5 Worthley MI,Holmes AS,Willoughby SR,et al.The deleterious effects of hyperglycemia on platelet function in diabetic patients with acute coronary syndromes mediation by superoxide production,resolution with intensive insulin administration.J AmCoil Cardiol,2007,49:304-310.
