早孕期剖宫产瘢痕妊娠的临床及病理特点分析
2011-02-03张宁宁杨清
张宁宁,杨清
(中国医科大学附属盛京医院妇产科,沈阳 110004)
早孕期剖宫产瘢痕妊娠的临床及病理特点分析
张宁宁,杨清
(中国医科大学附属盛京医院妇产科,沈阳 110004)
目的通过观察剖宫产瘢痕妊娠不同分型的临床及病理学特点,探讨其临床诊断手段,并为进一步解释其发病机制提供理论支持。方法 收集78例剖宫产瘢痕妊娠(内生型32例,外生型46例)患者的临床资料,其中76例患者行超声监测下宫腔镜剖宫产瘢痕妊娠病灶电切除术,2例患者行腹腔镜剖宫产瘢痕妊娠病灶楔形切除术。收集病理蜡块,进行常规病理制片,显微镜下观察并分析其病理学特点。结果 本组患者平均发病年龄(33.46±5.29)岁,平均停经时间(52.02±9.64)d,临床首发症状以阴道流血为主。超声诊断68例剖宫产瘢痕妊娠,诊断准确率为87.2%。MRI可以区分剖宫产瘢痕妊娠的不同临床分型。病理学检查见瘢痕处子宫平滑肌组织不完整,失去连续性,平滑肌细胞间连接不紧密,肌层组织中有缝隙存在,绒毛存在于缝隙中,出现这种缝隙的外生型剖宫产瘢痕妊娠患者比例明显高于内生型。结论内生型与外生型剖宫产瘢痕妊娠的临床及病理特点不同,子宫剖宫产瘢痕处肌层内有缝隙存在可能是剖宫产瘢痕妊娠发生的主要原因。MRI检查可以明确剖宫产瘢痕妊娠的临床分型,确定剖宫产瘢痕妊娠的分型对临床处理具有重要意义。确诊依赖于病理组织学检查。
剖宫产瘢痕妊娠;病理学;影像学
剖宫产瘢痕妊娠是指孕囊、受精卵或胚胎着床于剖宫产术后的切口瘢痕上,1978年Larsen等报告了1例剖宫产瘢痕妊娠,并提出了这一概念[1]。剖宫产瘢痕妊娠属于异位妊娠的一种,是一种较罕见的剖宫产远期并发症,至今病因不明,可能与剖宫产术后瘢痕处组织缺陷有关[2]。随着各种检测技术的临床应用,大部分病例现已能够早期诊断。本研究收集我院诊治的78例剖宫产瘢痕妊娠患者的临床资料,分析该病的临床及病理学特点,并进一步探讨其发病机制。
1 材料与方法
1.1 材料
收集2005年1月至2010年5月于中国医科大学附属盛京医院确诊为剖宫产瘢痕妊娠的78例患者的临床资料,包括临床病史、影像学(超声及MRI)、生化检查、病理标本蜡块等。
1.2 方法
复习患者相关临床资料,其中内生型32例,外生型46例。收集病理蜡块,行4μm切片,HE染色后观察,分析其镜下病理学特点。对患者术后恢复情况进行随访。
1.3 统计学分析
采用SPSS 11.0进行数据处理,进行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
78例患者既往均有剖宫产史,发病年龄22~45岁,平均(33.46±5.29)岁;停经时间(34~158)d,平均停经(52.02±9.64)d;前次剖宫产距本次妊娠时间间隔最短5个月,最长17年,平均65.1个月,间隔5~24个月的患者 7例(9.0%),25~60个月 48例(62%),61~120个月12例(15%),120个月以上者11例(14%)。临床主要表现以阴道流血为首发症状者52例(67%),其中无痛性阴道流血者30例(38%),外院人流术后阴道流血者22例(29%,包括行药流者10例,行清宫术者12例);以腹痛伴阴道流血为首发症状者10例(13%);无任何不适者16例(20%)。见表1。
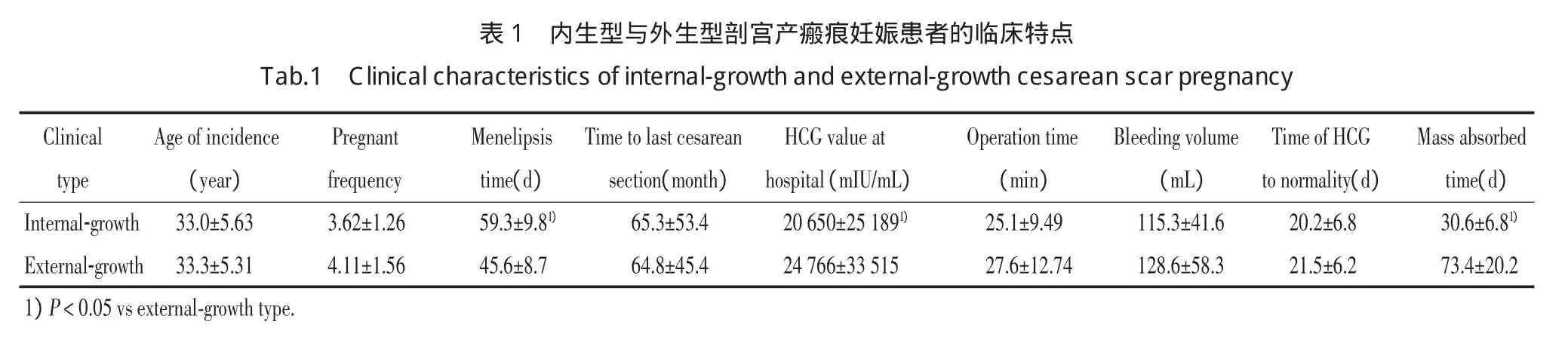
表1内生型与外生型剖宫产瘢痕妊娠患者的临床特点T a b.1C l i n i c a l c h a r a c t e r i s t i c s o f i n t e r n a l-g r o w t h a n d e x t e r n a l-g r o w t h c e s a r e a n s c a r p r e g n a n c y Clinical Age of incidence Pregnant Menelipsis Time to last cesarean HCG value at Operation time Bleeding volume Time of HCG Mass absorbed type (year) frequency time(d) section(month) hospital(mIU/mL) (min) (mL) to normality(d) time(d)Internal-growth 33.0±5.63 3.62±1.26 59.3±9.81) 65.3±53.4 20650±251891) 25.1±9.49 115.3±41.6 20.2±6.8 30.6±6.81)External-growth 33.3±5.31 4.11±1.56 45.6±8.7 64.8±45.4 24766±33515 27.6±12.74 128.6±58.3 21.5±6.2 73.4±20.21)P<0.05vs external-growth type.
2.2 影像学资料
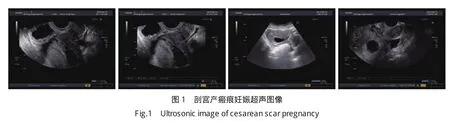
全部患者均进行超声检查,超声诊断剖宫产瘢痕妊娠者68例,超声特征表现为子宫峡部妊娠囊或妊娠包块(图1),诊断准确率为87.2%,另有10例未明确诊断者,辅助行MRI检查。MRI可区分内生型与外生型,内生型表现为妊娠囊向宫腔方向生长,植入子宫肌层较浅(图2A~D),外生型则表现为妊娠囊植入肌层较深并向浆膜方向生长,可伴有膀胱受压(图2E~H)。
2.3 治疗方法
术前3d给予米非司酮25mg,每日2次口服,术前30min给予卡孕栓1枚肛入,76例患者行超声监测下宫腔镜剖宫产瘢痕妊娠病灶电切除术,另有2例患者因瘢痕处子宫肌层菲薄行腹腔镜剖宫产瘢痕妊娠病灶楔形切除术。术中见子宫峡部陈旧性凝血块及绒毛样组织,其中病灶位于剖宫产切口左侧者59例(外生型41例,内生型18例),位于右侧者19例(外生型5例,内生型14例)。
2.4 病理组织学检查
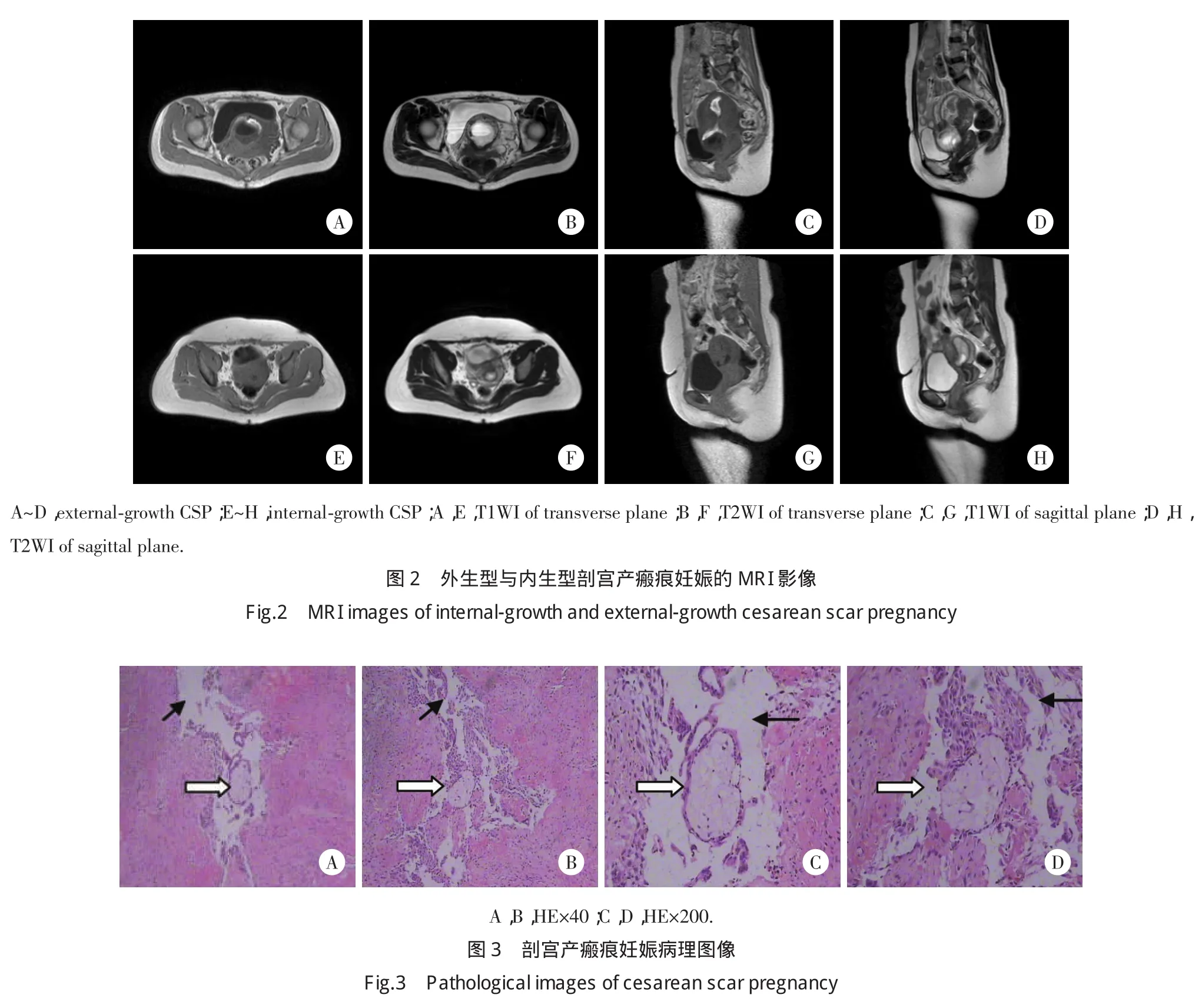
本研究共收集病理标本23例,显微镜下病理均可见子宫肌层中有绒毛组织,此种病理改变是诊断剖宫产瘢痕妊娠的标准[3]。这23例患者中有16例患者的病理可以见到瘢痕处子宫平滑肌组织不完整,失去连续性,平滑肌细胞间连接不紧密,肌层组织中有狭长缝隙存在(图3,黑箭头所示),绒毛存在于缝隙中(图3,白箭头所示),这种改变占总数的69.5%,其中5例(21.7%)内生型和11例(47.8%)外生型可见此改变,出现这种病理改变的外生型患者比例明显高于内生型(P<0.05)。
2.5 术后随访
血清人绒毛膜促性腺激素下降至正常时间,内生型为(20.2±6.8)d,外生型为(21.5±6.2)d;包块吸收时间,内生型为(30.6±6.80)d,外生型为(73.4±20.2)d。
3 讨论
Vial等[4]提出剖宫产瘢痕妊娠有2种不同形式,一种是绒毛深深地植入瘢痕裂隙,孕囊在子宫肌层生长,孕早期即发生出血甚至子宫破裂,危险性极大,这种类型称为外生型;另一种是孕囊向宫腔生长,有继续妊娠至中、晚期的可能,但存在着因前置胎盘及胎盘植入导致妊娠中、晚期子宫破裂及大出血的危险,虽然向宫内生长者偶可维持至足月,但亦有发生子宫破裂的危险,这种称为内生型。本研究中内生型占41%,外生型占59%,可见临床上以外生型多见。
有文献报道初产妇妊娠年龄与妊娠率之间的关系,并得出结论:25~29岁年龄组的妊娠率为72.99%,<24岁年龄组为 17.92%,30~40岁年龄组为7.65%[5]。另有研究表明,剖宫产术后再次妊娠距离上次剖宫产时间以2~5年占最大比例[6]。可见27~34岁是剖宫产瘢痕妊娠患者最容易发病的年龄。本研究中剖宫产瘢痕妊娠患者发病年龄平均为(33.46±5.29)岁(内生型与外生型患者发病年龄无统计学差异),同时本次妊娠距离上次剖宫产时间间隔以剖宫产术后2~5年组比例最高,这与上述临床流行病学资料相符。本研究中以阴道流血为首发症状者占较大比例,无症状者同样占很大比例,腹痛并不常见,与妊娠流产或其他异位妊娠不同。
超声检查是目前最常用的剖宫产瘢痕妊娠检查方法,其诊断准确率达84.6%[2]。1997年Godin提出超声诊断依据为:(1)宫腔内无妊娠依据;(2)子宫颈管内无妊娠依据;(3)子宫前壁峡部见孕囊生长发育;(4)孕囊与膀胱壁间的子宫肌层组织有缺损[7]。本研究中全部患者均进行了超声检查,诊断率为87.2%,可见超声检查仍然是诊断剖宫产瘢痕妊娠的最重要方法。MRI检查是诊断剖宫产瘢痕妊娠的另一主要方法,多在超声诊断有疑问或为了协助明确诊断时使用,它能明确胎囊部位、子宫肌层的厚度及绒毛有否侵入,对于剖宫产瘢痕妊娠分型及术式选择具有重要意义。本研究中2例患者行腹腔镜剖宫产瘢痕妊娠病灶楔形切除术,其中1例患者因阴道不规则流血入院,4年前曾行子宫下端剖宫产术,术前超声提示“早孕,建议进一步除外子宫瘢痕处妊娠”,我们进一步行MRI检查明确诊断,检查提示“子宫瘢痕处见妊娠囊,子宫前壁肌层菲薄,局部显示有缺损,膀胱明显受压”,依据MRI检查我们考虑此患者是一个外生型的剖宫产瘢痕妊娠,由于子宫前壁肌层菲薄,单纯行宫腔镜手术子宫穿孔的风险极大,行腹腔镜剖宫产瘢痕妊娠病灶楔形切除术终止妊娠。对于医疗设施完备的医院,如术前患者病情允许,我们建议术前常规完善MRI检查,这对于明确临床分型、采取合理的处理方式及充分做好手术风险评估具有重要意义。
剖宫产瘢痕妊娠至今病因不明,可能与以下因素有关:(1)子宫剖宫产瘢痕处内膜发育缺陷,致使绒毛植入瘢痕;(2)与内分泌的异常及组胺等生化异常有关[8],这种改变与子宫内膜缺损有关,进一步导致剖宫产瘢痕妊娠的发生;(3)由于体外受精/胚胎移植技术的应用,多个胚胎移植增加了剖宫产瘢痕妊娠发生的机会;(4)与剖宫产瘢痕处子宫肌层组织缺陷有关。曾有文献报道通过阴道超声检查观察剖宫产瘢痕妊娠患者子宫剖宫产疤痕处,见到子宫肌层有微小裂隙存在,阴道超声的特征表现为瘢痕处血流呈三角形聚集征[7]。本研究通过观察显微镜下剖宫产瘢痕妊娠患者的病理组织特点,发现69.5%的剖宫产瘢痕妊娠患者瘢痕处子宫平滑肌组织不完整,失去连续性,平滑肌细胞间连接不紧密,肌层组织中有缝隙存在,绒毛存在于缝隙中。此种改变可能是由于剖宫产术后切口愈合不良、组织没有恢复至正常结构,形成瘢痕肌层部位的缝隙,再次妊娠时受精卵通过穿透剖宫产瘢痕肌层处的缝隙并在此处着床,从而导致剖宫产瘢痕妊娠的发生。因此我们推测,瘢痕处子宫肌层组织缺陷、存在缝隙可能是剖宫产瘢痕妊娠发生的最主要机制。另外我们发现出现这种病理改变的外生型患者出现比例明显高于内生型,我们考虑可能与外生型剖宫产瘢痕妊娠的孕囊较内生型植入子宫肌层深有关,外生型的剖宫产瘢痕妊娠孕囊大多向浆膜方向生长,而内生型的剖宫产瘢痕妊娠孕囊多向宫腔方向生长。
对于剖宫产瘢痕妊娠的治疗尚未达成一致,目前主要有药物治疗、清宫术、子宫动脉栓塞、子宫切开取胚术及微创手术等治疗方式。Wang指出清宫术对于妊娠小于7周且种植子宫肌层不深的剖宫产瘢痕妊娠有效[9]。但剖宫产瘢痕妊娠着床处子宫肌壁薄,吸宫时负压的作用使前壁包块随吸头吸附内凹,易引起肌壁损伤,从而引起阴道大量流血,本研究中12例患者外院行清宫术后出现阴道大量流血后转入我院,行宫腔镜手术治疗切除病灶,术中出血较少,术后均恢复较快。宫腔镜手术为剖宫产疤痕妊娠的治疗开辟了新的途径,提供了一种可供选择的微创手术方法。宫腔镜剖宫产瘢痕妊娠病灶电切除术创伤小,手术时间短,出血少,术后恢复快,保留了生育功能,是安全、有效的治疗方法[10]。本研究中我们对患者术后恢复情况进行随访,外生型与内生型比较包块吸收的时间明显延长。
近年随着剖宫产率的增加,剖宫产瘢痕妊娠病例也逐渐在增多[11]。目前降低剖宫产率及采取好避孕措施是预防其发生的关键因素,一旦妊娠应及早采取合理方案终止妊娠,防止更严重的并发症发生。
[1]Larsen JV,Solomon MH.Pregnancy in a uterine scar sacculus-an unusual cause of postabortal haemorrhage.A case report[J].S Afr Med J,1978,53(4):142-143.
[2]Rotas MA,Haberman S,Levgur M.Cesarean scar ectopic pregnancies:etiology,diagnosis,and management[J].Obstet Gynecol,2006,107(6):l373-1381.
[3]Hsieh BC,Hwang JL,Pan HS,et a1.Heterotopic Caesarean scar pregnancy combined with intrauterine pregnancy successfully treated with embryo aspiration for selected embryo reduction:case report[J].Hum Reprod,2004,19(2):285-287.
[4]Vial Y,Pefignat P,Hohlfeld P.Pregnancy in a cesarean scar[J].Ultrasound Obstet Gynecol,2000,16(6):592-593.
[5]曹健华.初产妇妊娠年龄与分娩的关系[J].交通医学,1996,10(4):95.
[6]赵世能.剖宫产术后再次妊娠192例分娩方式探讨[J].中国妇产科临床杂志,2010,11(2):146-147.
[7]ArmstrongV,VanVoorhisBJ.Detectionofcesareanscarsby transvaginal ultrasound[J].Obstet Gyneeol,2003,101(1):61-65.
[8]Godin PA,Bassil S,Donnez J,et al.An ectopic pregnancy developing in a previous cesarean scar[J].Fertil Steril,1997,67(2):398-400.
[9]Wang CB,Tseng CJ.Primary evacuation therapy for Cesarean scar pregnancy[J].Ultrasoud Obstet Gynecol,2006,27(2):222-226.
[10]杨清,朴曙花,王光伟,等.宫腔镜手术治疗剖宫产术后子宫瘢痕妊娠 64例临床分析[J].中华妇产科杂志,2010,45(2):89-92.
[11]Maymon R,Halperin R,Mendlovic S,et al.Ectopic pregnancies in caesarean section scars:the 8year experience of one medical centre[J].Hum Reprod,2004,19(2):278-284.
(编辑陈 姜,英文编辑刘宝林)
Analysis of Clinical and Pathological Characteristics in Caesarean Scar Pregnancy
ZHANG Ning-ning,YANG Qing
(Department of Obstetrics and Gynecology,Shengjing Hospital,China Medical University,Shenyang 11000,China)
ObjectiveInvestigate the different type of clinical and pathological characteristics of cesarean scar pregnancy,approach its clinical diagnostic method,and further explain its theoretically occurrence mechanism.MethodsClinical data of patients with cesarean scar pregnancy(internal-growth type of 32cases and external-growth type of 46cases)was collected.76cases of the patients were underwent hysteroscopic removal of uterus incisional scarring tissues under ultrasonic guidance,and another 2cases of patients were underwent laparoscopic wedge-shaped removal of uterus incisional scarring tissues.The pathological specimens were Collected and analyzed the pathological characteristic by the light microscope.ResultsThe average age of the occurrence was 33.46±5.29years old,the average menelipsis time was 52.02±9.64days.Vaginal bleeding was the most important symptom among all the clinical symptoms.There was 68cases diagnosed by ultrosound,and the accuracy rate was 87.2%.MRI could define the different clinical types.The muscular layer was seen not continuous,lacking close connection between muscular cells,fissure existed in scarring tissue and the villus tissue was seen.The proportion of fissure in the external-growth type was higher then that of the internal-growth type.ConclusionThe clinical and pathological characteristics was different between the external-growth and internal-growth type cesarean scar pregnancy.The fissure existed in the muscular layer of uterus scarring tissue might be the main reason of the occurrence of CSP.MRI examination could define clinical type which important for clinical procedures chosen,and the determined diagnosis depended on the pathological examination.
cesarean scar pregnancy;pathology;imaging science
R711.74
A
0258-4646(2011)05-0458-04
doiCNKI:21-1227/R.20110523.1814.017
http://www.cnki.net/kcms/detail/21.1227.R.20110523.1814.017.html
张宁宁(1985-),男,实习医师,硕士.
杨清,E-mail:yangq@sj-hospital.org
2010-11-15
网络出版时间:2011-05-1815:25
