肾小管损伤标志物在局灶节段性肾小球硬化患者中的变化及意义
2010-11-26汤天凤郑春霞刘志红
汤天凤 郑春霞 尹 茹 张 炯 刘志红
肾小管间质损伤是各种急、慢性肾脏病的共同特征,目前临床上诊断肾小管间质损伤的尿液生物学标志物主要有 N-乙酰-β-氨基葡萄糖苷酶(NAG)、尿视黄醇结合蛋白(RBP)、尿胱抑素 C(CysC),以及近年来发现的肾损伤分子 1(kidney injury molecule-1,KIM-1)、中性粒细胞明胶酶相关载脂蛋白(neutrophil-gelatinase-associated lipocalin,NGAL)、白介素 18(IL-18)。后三者主要用于预测发生急性肾损伤(AKI)的风险,KIM-1、NGAL在蛋白负荷性肾病、间质纤维化等慢性肾损伤时亦表达增高[1]。关于这些功能学指标在不同类型肾脏疾病和不同性质肾小管间质病理改变时的表达变化,目前尚缺乏系统研究。因此,本研究主要观察经肾活检明确诊断为局灶节段性肾小球硬化(FSGS)患者的肾小管间质损伤情况,选择同样以蛋白尿和足细胞病变为突出表现的膜性肾病(MN)、微小病变(MCD)作为疾病对照,对目前临床应用的各种肾小管功能指标进行评价,寻找更为敏感特异的生物学标志物。
对象和方法
研究对象 选择 2009年4月至 2010年2月间在本单位住院,行肾活检病理诊断为特发性 FSGS、MN、MCD的患者,有下列情况之一者除外:(1)合并药物或感染相关小管间质性肾炎;(2)继发性肾小球疾病,如糖尿病肾病、高血压肾损害、肥胖相关肾损害、有机溶剂肾损害等;(3)中毒、创伤、感染、手术相关急性肾脏损伤(AKI);(4)其他:终末期肾脏疾病(ESRD)、多囊肾、肾移植、肿瘤、肝硬化、活动性感染等。
研究方法 详细记录研究对象一般情况(性别、年龄、病程)和实验室指标(24h尿蛋白、肾小管功能、肾小球滤过功能、肾功能等),随机尿查KIM-1、NGAL、IL-18水平。 KIM-1酶联免疫吸附(ELISA)试剂盒购自美国 R&D公司,IL-18 ELISA试剂盒购自日本 MBL公司,具体实验步骤参考说明书。NGAL单抗、生物素化 NGAL单抗购自英国AntibodyShop公司,96孔板购自 Nun dumc公司,具体包被及检测步骤参考 Kjeldsen L等的方法[2]。尿液标本分别以 1∶10,1∶100稀释。
肾脏病理 所有患者在 B超引导下行肾活检术,标本进行常规光学显微镜检查。由两名肾脏病理医师双盲法评估,详细记录小管间质病变程度。急性病变指小管变性坏死(包括刷状缘脱落、小管上皮细胞肿胀、颗粒或空泡变性、上皮细胞扁平、坏死、祼膜、小管炎等);慢性病变指小管萎缩、间质纤维化、间质单个核细胞浸润。急性 +慢性病变兼有急性和慢性化病变。分别按其占皮质区的面积分为无病变、轻度(≤25%)、中度(>25%且≤50%)和重度(>50%),计 0~3分。
统计学分析 计量资料按其是否正态分布分别以平均值±标准差(±s)或中位数(最小值,最大值)表示。组间比较按照不同数据类型分别选用ANOVA检验、u检验。单元回归相关性分析采用spearman相关分析。分别根据尿 KIM-1、NGAL、IL-18变化行一元线性回归分析,筛选与其变化相关的因素,其中单元回归分析 P<0.05者进入逐步法多元回归分析。肾小管损伤标志物诊断肾小管间质病变的准确性评价选用 ROC曲线。以上数据均以SPSS 11.0软件进行分析处理。P<0.05定义为差异有统计学意义。
结 果
不同类型肾脏疾病患者的临床特征 如表1所示,病理诊断明确为 60例特发性 FSGS、36例特发性 MN、30例 MCD且资料完整的患者进入本次研究,临床表现为不同程度蛋白尿,均伴有低蛋白血症,所有患者 SCr均 <176.8μmol/L。三组患者尿蛋白定量、肾功能、血清白蛋白、性别构成比等一般病情资料无统计学差异。特发性 MN患者发病年龄较 FSGS、MCD增高(P<0.05),FSGS患者病程较其他两组更长(P<0.05)。FSGS患者尿 KIM-1、NGAL、NAG、RBP、CysC、C3、α2-MG较 MN、MCD患者均明显升高(P<0.05)。
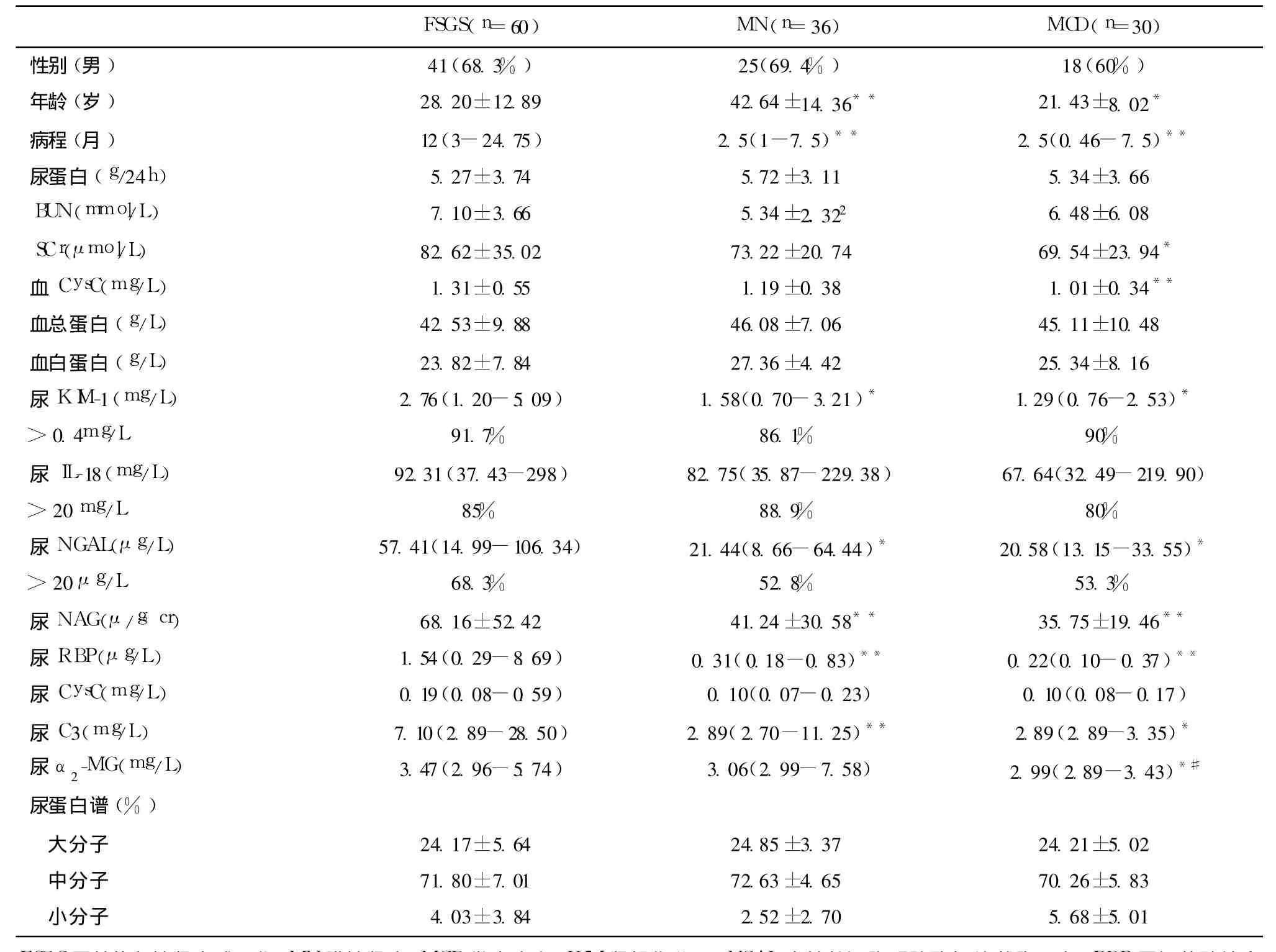
表1 FSGS、MN、MCD患者临床特征比较
FSGS患者 KIM-1、NGAL、IL-18表达的临床影响因素 本研究 FSGS患者中男性 41例,女性 19例,男女比例 2.16∶1,集中分布在青中年,平均年龄(28.20±12.89)岁。一元线性回归分析 FSGS患者KIM-1、NGAL、IL-18与临床资料的关系,发现KIM-1、NGAL与蛋白定量 、BUN、SCr、血 CysC、尿NAG、RBP、CysC、C3、α2-MG等呈正相关 (P<0.05);IL-18与蛋白定量、血 CysC、尿 NAG、RBP、CysC、C3等呈正相关(P<0.05);NGAL还与血清总蛋白及白蛋白呈负相关(P<0.05)(表2)。逐步多元回归分析显示,KIM-1与血 SCr、尿 CysC、尿α2-MG、密切相关(R2=0.460,P<0.01),IL-18与尿C3、尿 CysC密切相关(R2=0.273,P<0.01),NGAL仅与尿 α2-MG独立相关(R2=0.133,P<0.05)。
进一步分析 60例 FSGS患者,尿 KIM-1、IL-18、NGAL升高的发生率分别为 91.7%、85%、68.3%,三者同时升高者占 61.7%。其中尿 KIM-1升高的患者较正常者血CysC水平增高(P<0.05)。尿 NGAL升高的患者较正常者蛋白尿、BUN、尿 C3、α2-MG增高,血清总蛋白及白蛋白则显著降低(P<0.05)(表3)。
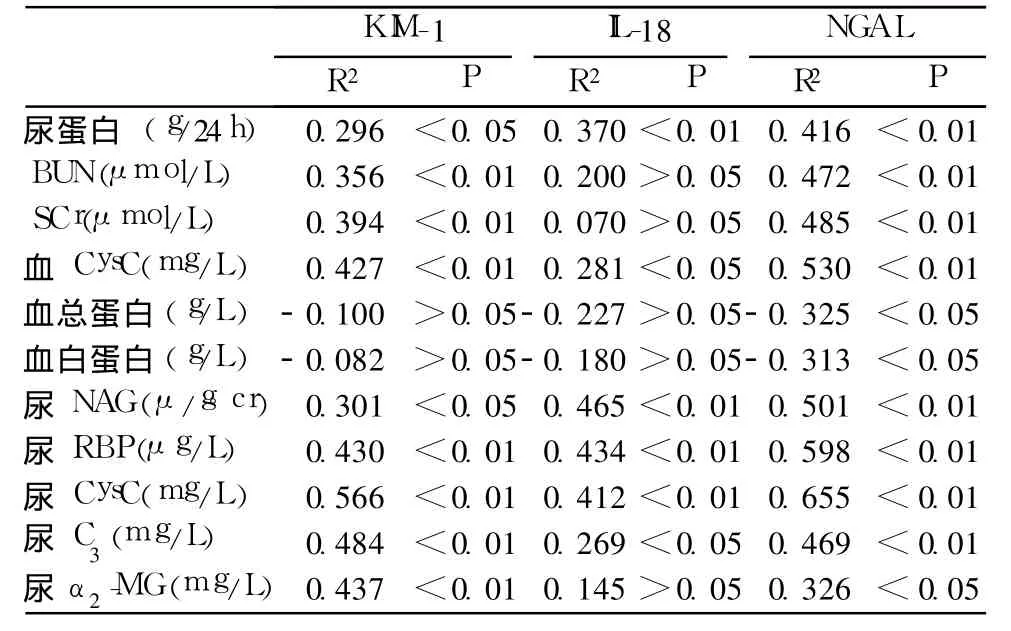
表2 FSGS患者尿 KIM-1、NGAL、IL-18的相关因素(一元线性回归分析)
不同病理亚型 FSGS患者的肾脏损伤情况 60例特发性 FSGS,经肾脏病理活检证实经典型 17例,顶部型 27例,细胞型 7例,塌陷型 6例,门周型 3例。细胞型 FSGS尿 NAG增高较顶部型有统计学差异(P<0.05);塌陷型尿 C3、α2-MG增高较顶部型有统计学差异(P<0.05);IL-18、NAGL水平亦升高,但未达统计学意义,可能与病例数较少有关(表4)。
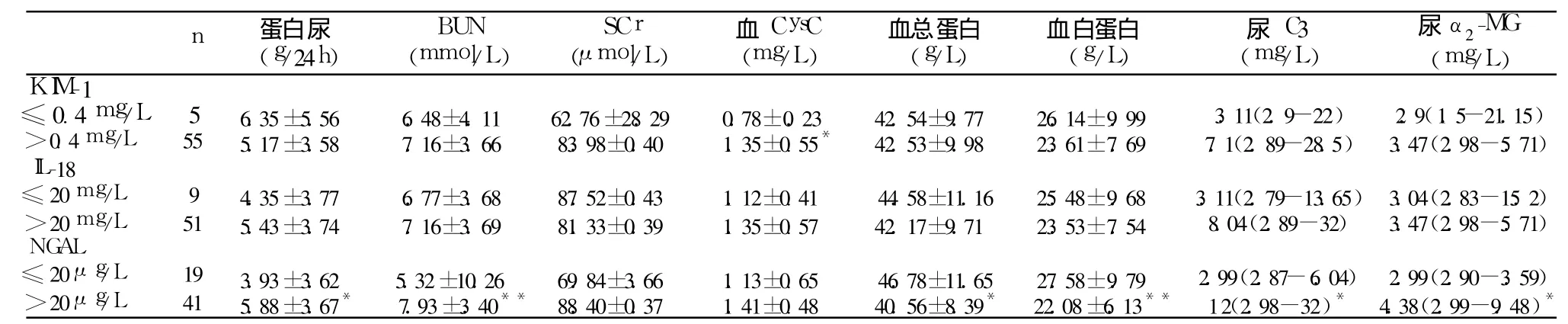
表3 FSGS患者尿 KIM-1、NGAL、IL-18升高者与正常者的基础情况
FSGS患者肾小管间质病理改变对 NGAL、KIM-1、IL-18表达的影响 60例特发性 FSGS,经肾脏病理活检证实,存在小管变性坏死等急性病变患者18例,存在小管萎缩、间质纤维化、间质单个核细胞浸润等慢性病变者 8例,在慢性肾小管间质病变基础上合并急性病变的患者 32例。急性或慢性合并急性肾小管间质病变患者与单纯慢性肾小管间质病变患者相比,尿 KIM-1、NGAL明显增高(P<0.01),血清白蛋白下降(P<0.05)(表5)。

表4 不同病理亚型FSGS患者的基础情况
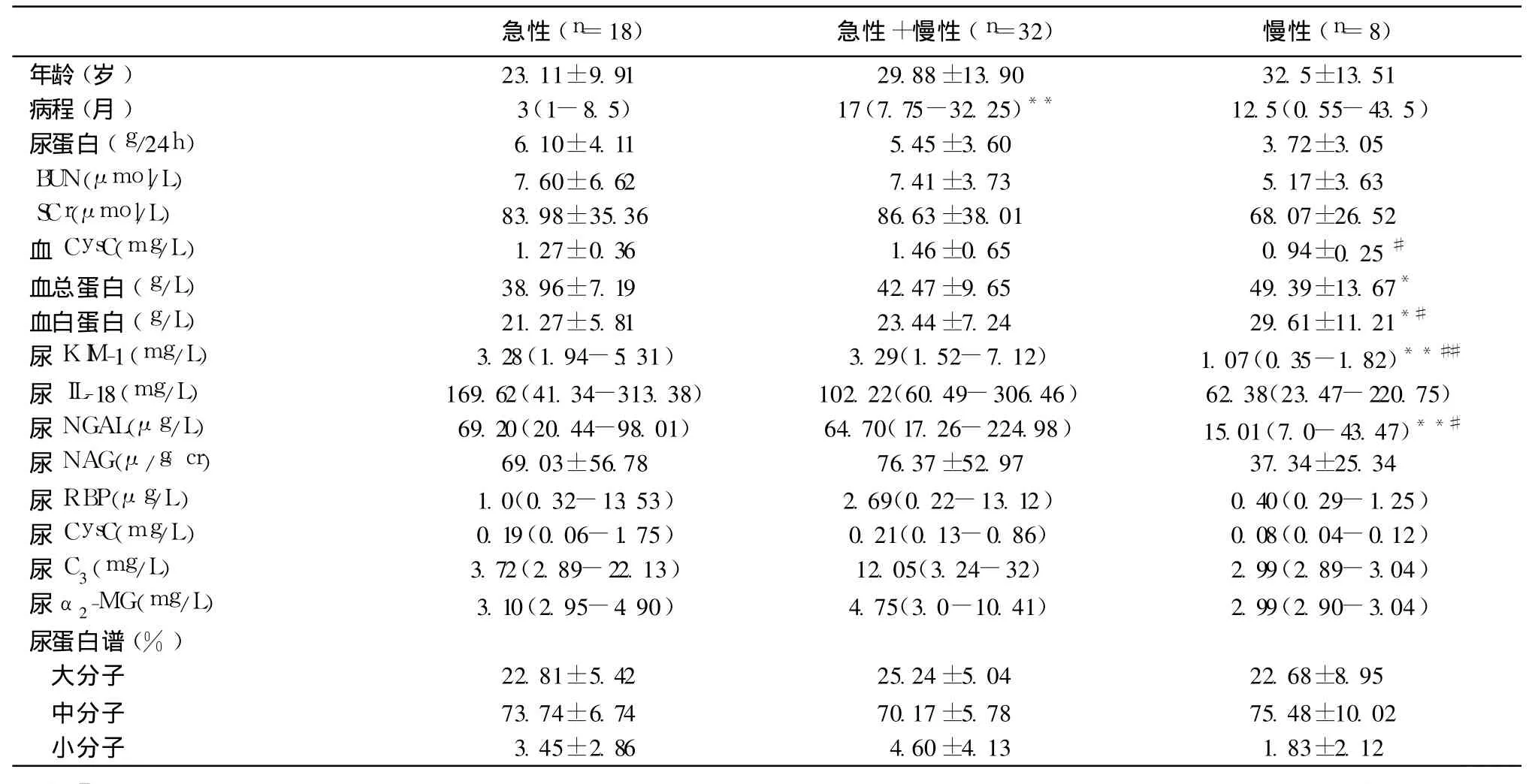
表5 FSGS患者不同肾小管间质病变时的基础情况
肾小管损伤标志物诊断小管间质急性病变的准确性评价 在进入本研究的三组病例中有 21例NAG、RBP尚在正常范围内的患者,分别有 96%、86%和 57%出现了尿 KIM-1、IL-18、NGAL的增高(图1),进一步分析这部分患者的肾组织病理证实13例患者(62%)存在不同程度的急性肾小管间质病变,其中 11例轻度肾小管变性坏死(≤25%,1'),2例中度肾小管变性坏死(>25%且≤50%,2')。对于诊断肾小管间质急性病变,尿 KIM-1、NGAL、CysC、NAG的 ROC曲线下面积大于 IL-18、RBP;其中 KIM-1水平为 1.96mg/L时诊断小管急性病变的特异性高达 91%(表6,图2)。
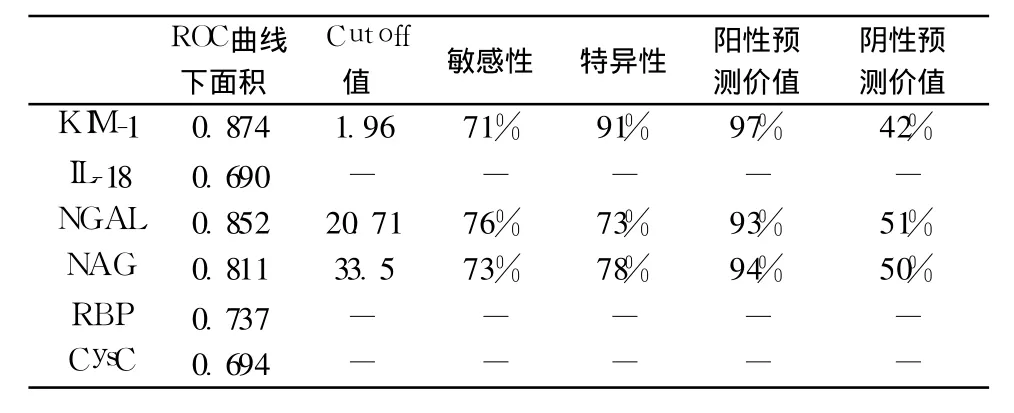
表6 各种小管损伤标志物诊断 FSGS小管间质急性病变的准确性评价
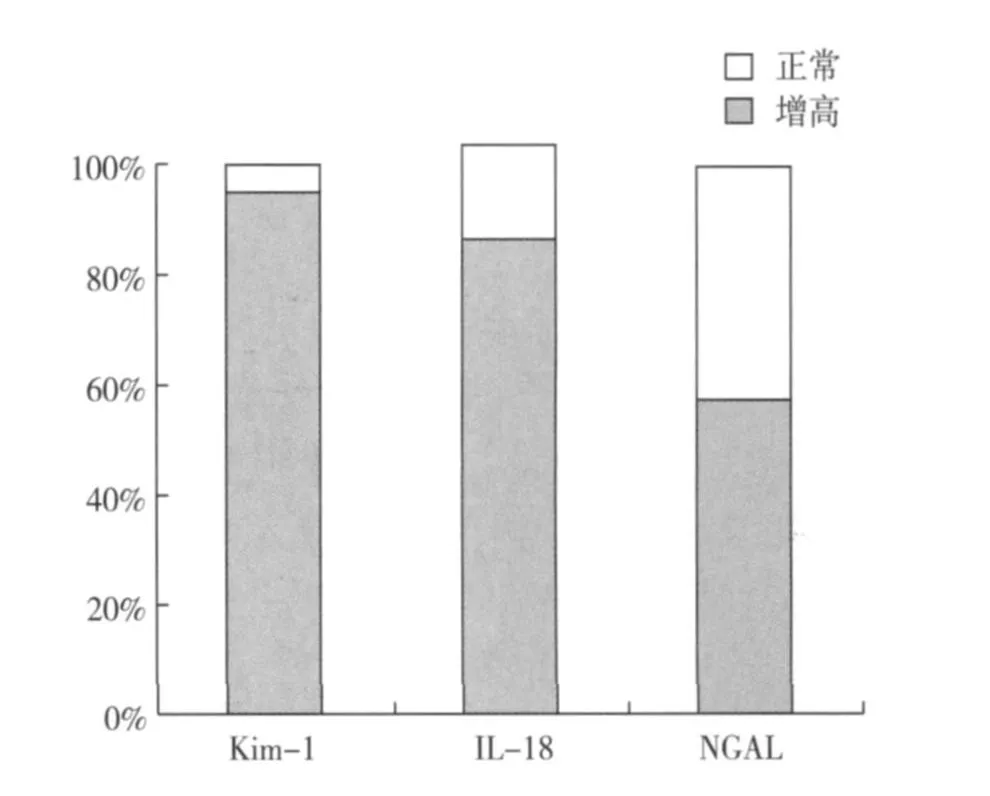
图1 NAG、RBP正常的患者 KIM-1、IL-18、NGAL表达情况
讨 论
肾小管间质损伤是各种肾脏疾病大量蛋白尿形成的病理生理基础之一,与疾病的严重程度与预后密切相关,也是早期诊断和逆转肾脏疾病进展的关键。传统的肾小管功能指标如微量白蛋白、尿低分子量蛋白、尿酶(NAG、RBP等)已广泛应用于临床。新近发现的 KIM-1是一种Ⅰ型跨膜蛋白,与肾小管上皮细胞的早期损伤和修复有关,肾小管早期损伤后即可在尿液中检测出水平显著增高[3,4]。NGAL分子量为 25 kD,具有铁依赖性生物活性,能与铁载体一起将铁转运至近端小管细胞胞质,通过胞内溶酶体降解,进行铁的循环利用,以减轻铁催化引起的早期肾损伤。感染、炎症、上皮细胞恶性转分化等全身性因素引起的NGAL增高,均能通过肾小球滤过,但大部分被近端肾小管重吸收[5],尿 NGAL水平并不升高。有研究报道尿 NGAL水平可用来监测肾病综合征或间质性肾炎患者肾小管重吸收功能以及对治疗的反应[6]。IL-18是由近端肾小管诱导产生的一种细胞因子,主要是通过招募中性粒细胞作为对缺血性损伤的反应[7]。但是,对于不同类型的肾小球疾病,或合并不同性质的肾小管间质病理改变时,这些功能学指标的表达有何变化特点;反映肾小管间质损伤的敏感性或特异性如何,目前尚无系统的研究。鉴于上述问题,本研究选取经肾活检明确为原发性 FSGS、MN、MCD的患者为研究对象,排除原发肾小管间质疾病以及可继发引起肾小管功能指标非特异性增高的因素,首次筛选出可以作为理想的肾小管损伤生物学标志物,在组织形态学改变早期诊断肾脏疾病。
FSGS、MCD和 MN是以大量蛋白尿起病的原发性肾小球疾病最常见的病因,均突出的表现为足细胞的病变[8]。我们观察到 FSGS患者尿 KIM-1、NGAL、NAG、RBP等肾小管功能指标较同等程度蛋白尿的 MN、MCD患者显著增高,但尚未发现尿IL-18水平较其他疾病存在差异,可能与 IL-18作为促炎性细胞因子,在细胞及体液免疫反应中均可升高,缺乏疾病特异性有关。但有报道发现,儿童原发性肾病综合征复发患者尿 IL-18较缓解期患者明显增高,提示尿 IL-18与疾病活动程度相关[9]。
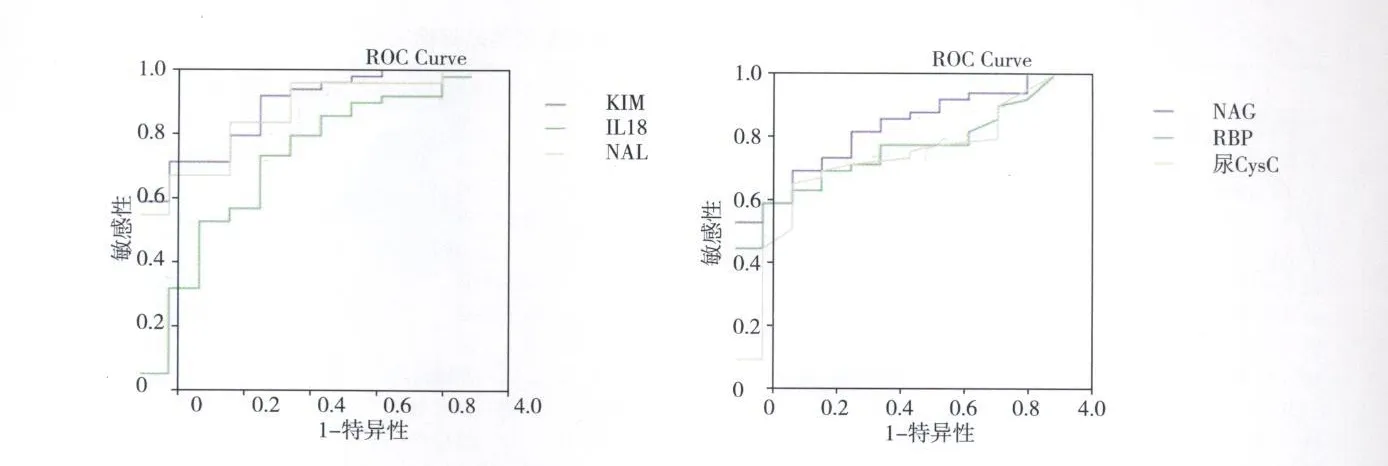
图2 肾小管损伤标志物诊断FSGS患者肾小管间质急性病变的ROC曲线
FSGS以足细胞损伤和肾小管间质病变为特点,本研究进一步证实 FSGS较其他肾小球疾病肾小管间质损伤更为明显的原因独立于蛋白尿严重程度之外。FSGS足细胞损伤源于循环中致病因子对足细胞的攻击[10],而这些因子完全可以通过肾小球滤过作用于肾小管上皮细胞。我们的前期实验亦已证实FSGS患者血清 IL-13水平增高;在此基础上肾组织染色发现 FSGS患者近端肾小管上皮细胞 IL-13受体的表达范围和强度明显增高,伴急性肾小管损伤者表现尤为突出[11],这些结果提示 FSGS中一些导致足细胞病变的因素,可能也同时攻击了肾小管上皮细胞,参与肾小管间质损伤的发生。另外,FSGS由于肾小球节段硬化尤其是血管极硬化性病变致出球小动脉狭窄,相应肾单位缺血性损伤更为明显。与此同时,FSGS常见肾小球毛细血管袢与包曼囊壁粘连,尿液反渗入肾间质,触发间质炎症反应[12,13],活化的细胞因子加重毛细血管内皮细胞的损害,促进细胞外基质的合成,该过程进一步减少甚至阻断损伤区附近小管细胞的氧供。缺血、缺氧及炎症反应均是加重小管间质损伤的重要因素[14],上述原因可能导致同等蛋白尿情况下,FSGS患者肾小管功能指标较 MN、MCD患者明显增高。
特发性 FSGS患者的尿 KIM-1、IL-18、NGAL与蛋白定量、肾功能、尿 NAG、RBP、CysC、C3、α2-MG等呈正相关,能较好的反映肾脏损伤程度。同时我们还证实 FSGS患者尿 C3、α2-MG等反映肾小球滤过功能的指标较 MN、MCD患者亦显著增高。C3、α2-MG的分子量分别为 185kD、720k D,是典型的大分子蛋白质,说明在肾小球疾病中蛋白尿的质对肾小管间质病变的发生发展发挥更为关键的作用。同时,肾小管间质病变又可通过球管反馈导致肾小球滤过功能受损,这也符合临床上我们常见肾小管病变重者尿 C3、α2-MG等大分子尿蛋白通常阳性,肾小球病变也较重,激素治疗多不敏感。
分析 FSGS各病理亚型的病情变化提示,顶部型小管损伤最轻,塌陷型最严重,但各组间 KIM-1、IL-18、NAGL水平未达统计学差异,有待扩大样本量进一步证实。急性或慢性合并急性肾小管间质病变患者与慢性肾小管间质病变患者相比,尿 KIM-1、NGAL明显增高,而血清白蛋白下降,提示 KIM-1、NGAL能较好的反映急性小管间质损伤。21例NAG、RBP均在正常范围内的患者尿 KIM-1、IL-18、NGAL已出现增高,肾组织病理亦证实其中 62%患者存在不同程度的肾小管变性坏死。可见,临床上尿 RBP、NAG的升高可晚于形态学改变,对于无法完善肾活检的患者,即使肾小管功能指标完全正常,也需警惕可能存在肾小管间质病变。研究结果提示尿 KIM-1、NGAL、NAG是诊断肾小管间质急性病变更为敏感特异的生物学标志物,而 IL-18、RBP、CysC因敏感性或特异性较差,无法成为理想的肾小管损伤标志物,无法在组织形态学改变之初早期诊断肾脏疾病。尿 KIM-1、NGAL、NAG作为肾小管上皮细胞在蛋白尿、缺血缺氧或代谢异常等影响下由细胞释放或脱落的物质,早期即可出现异常[15,16],只有当肾小管功能失代偿至一定程度引起小分子物质的重吸收障碍时,尿 RBP、CysC的水平才会逐渐上升。
总之,本研究通过系统的观察分析 FSGS患者功能和组织形态学的肾小管间质损伤表现,证实FSGS较 MN、MCD等其它肾小球疾病肾小管间质损伤更为明显,其原因独立于蛋白尿严重程度之外,肾小球疾病中蛋白尿的质在肾小管间质病变中发挥更为关键的作用。急性或慢性合并急性肾小管间质病变患者与慢性肾小管间质病变患者相比,尿 KIM-1、NGAL明显增高。综合得出,目前临床上广泛采用的众多肾小管功能指标中,尿 KIM-1、NGAL、NAG能更好的反映急性肾小管间质病变,为我们在临床上早期、特异地发现肾小管间质病变提供了依据,尽早的干预和治疗小管间质损伤也是延缓肾脏病进展的重要环节之一。
1 汤天凤,曾彩虹.肾脏疾病的筛查:传统指标与新的生物学标记物.肾脏病与透析肾移植杂志,2009,18(2):161-166.
2 Kjeldsen L,Koch C,Arnljots K,et al.Characterization of two ELISAs for NGAL,anewlydescribed lipocalin in human neutrophils.JImmunological Methods,1996,198(2):155-164.
3 Wu I,Parikh CR.Screening for kidney diseases:older measuresversus novel biomarkers.Clin J Am Soc Nephrol,2008,3(6):1895-1901.
4 Han WK,Waikar SS,Johnson A,et al.Urinary biomarkers in the early diagnosis of acute kidney injury.Kidney Int,2008,73(7):863-869.
5 Schmidt-Ott KM,Mori K,Li JY,et al.Dual action of neutrophil gelatinase-associated lipocalin.JAm Soc Nephrol,2007,18:407-413.
6 Kuwabara T,Mori K,Mukoyama M,et al.Urinary neutrophil gelatinase-associated lipocalin levels reflect damage to glomeruli,proximal tubules,and distal nephrons.Kidney Int,2009,75(3):285-294.
7 Melnikov VY,Ecder T,Fantuzzi G,et al.Impaired IL-18processing protectscaspase-1-deficient mice from ischemic acute renal failure.J Clin Invest,2001,107(9):1145-1152.
8 Li LS,Liu ZH.Epidemiologic data of renal diseases from a single unit in China:analysis based on 13,519 renal biopsies.Kidney Int,2004,66(3):920-923.
9 Kilis'-Pstrusińska K,Medyńska A,Zwolińska D,et al.Interleukin-18 in urine and serum of children with idiopathic nephrotic syndrome.Kidney Blood Press Res,2008,31(2):122-126.
10 刘志红.微小病变性肾病及局灶节段性肾小球硬化.//黎磊石,刘志红.中国肾脏病学.人民军医出版社,2008:P364-386.
11 郑春霞,刘志红,芦怡舟,等.局灶节段性肾小球硬化患者肾小管上皮细胞白介素 13受体表达与组织损伤的关系.肾脏病与透析肾移植杂志,2009,18(1):20-26.
12 Kriz W,Elger M,Hosser H,et al.How does podocyte damage result in tubular damage?Kidney&Blood Press Res,1999,22(1-2):26-36.
13 Meyrier A.Mechanisms of disease:focal segmental glomerulosclerosis.Nat Clin Pract Nephrol,2005,1(1):44-54.
14 Van Timmeren MM,Bakker SJ,Vaidya VS,et al.Tubular kidney injury molecule-1 in protein-overload nephropathy.Am J Physiol Renal Physiol,2006,291(2):F456-F464.
15 Mori K,Lee H T,Rapoport D,et al.Endocytic delivery of lipocalinsiderophore-iron complex rescurs the kidney from ischemia-reperfusion injury.J Clin Invest,2005,115(3):610-621.
16 Bazzi C,Petrini C,Rizza V,et al.A modern approach to selectivity of proteinuria and tubulointerstitial damage in nephrotic syndrome.Kidney Int,2000,58(4):1732-1741.
