角膜异物分区分级的临床应用
2010-11-05陈利明任春吾
陈利明,任春吾
(深圳市龙岗区平湖人民医院 眼科,深圳 518111)
我院地处繁华城镇工业区,密集型作业的工厂多,眼外伤发病高,尤其好发角膜异物。笔者回顾性分析我院眼科门诊2007年6月~2008年6月角膜异物分区分级法1 112眼,探讨了如何量化定位角膜异物及其治疗预后。
1 临床资料
1.1 一般资料
本组角膜异物共记1 084例(1112眼),男性1031例(1 053眼),女性53例(59眼)。其中,青壮年1 065例(1 093眼),少年儿童11例(11眼),老年人5例(5眼),幼儿3例(3眼)。眼别:右眼524眼,左眼460眼。异物种类:铁屑最多,875例(909眼),其次是木屑、砂粒等。就诊时间:伤后最短就诊时间,20 min,最长就诊时间,17 d。
1.2 角膜异物定位方法
角膜纵横坐标设置4个象限,画圆设置3个分区,异物伤及角膜程度分3级。4个象限:以瞳孔中央为原点,设水平轴与纵轴,过原点将角膜划分4个象限。3个分区:以瞳孔中央为圆点,至虹膜幅中点为半径画圆。A区(角膜缘与虹膜幅中点线间相对应的角膜区域);C区(瞳孔相对应的角膜区域);B区(A区与C区之间)。异物伤及角膜程度分Ⅲ度:Ⅰ度:异物位于角膜前弹力层前。Ⅱ度:异物伤及角膜基质层。其中,浅Ⅱ度:异物在基质前1/2,深Ⅱ度:异物在基质后1/2。Ⅲ度:异物穿透角膜基质或已部分进入前房,但未伤及前房结构。举例描述:第一象限2区2度异物2个,其记录方式:(1AⅡ2)。
1.3 依据角膜异物定位方法
我院2007年6月~2008年6月1112眼角膜异物定位统计如下,见附表。
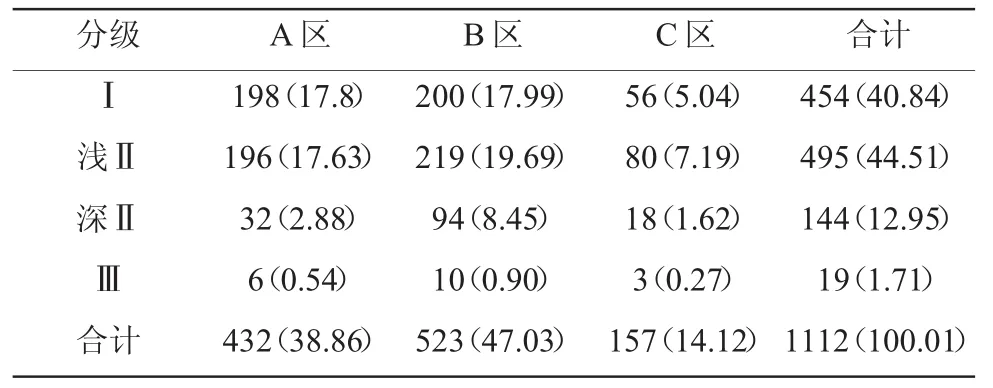
附表 1112眼角膜异物定位表(眼,%)
1.4 角膜异物的治疗
含碘伏棉签消毒眼睑皮肤及睑缘,0.4%奥布卡因滴眼液表面麻醉3次,常规使用一次性5号注射器制作的多用异物针[1]。根据异物在角膜上的定位,行不同术式的角膜异物剔除术。位于A区、B区、C区Ⅰ度或浅Ⅱ度的角膜异物,行裂隙灯显微镜下异物剔除术(995眼)。患者头位固定,眼球注视有利于异物剔除的眼位,异物针从异物的一侧进针,利用异物针的斜面刺入异物边缘,连同锈环一起剔除。术后滴抗生素眼液,次日复诊。C区深Ⅱ度以上的角膜异物或者A区、B区Ⅲ度异物(117眼),均在同轴手术显微镜下取出,术后球注庆大霉素2 mg,单眼包扎,次日复诊。
2 结果
一次性剔除异物1 048眼(94.24%),2次或2次以上剔除异物64眼(5.76%)。术后感染性角膜炎6眼(0.54%),术前就诊时已经存在的感染性角膜炎34眼(3.06%),2眼治疗后期行穿透性角膜移植,2个月后复查。同轴手术显微镜下取出异物眼的视力(86眼),视力下降2行8眼(9.30%),下降2行以上3眼(3.49%)。
3 讨论
长期以来,角膜异物在临床教学科研中的描述都是以画图的方式来表达,没有统一的规范化,比较混乱。笔者利用角膜异物分区分级法指导临床实践,以文字的形式规范了角膜异物的医疗文件书写和处理方式。KAYE-WILSON[2]将角膜划为5个区,角膜中央1点为Ⅰ区,角膜缘及周边为Ⅴ区,这2个部位在解剖上有其特殊意义,在临床应用上并无必要,无临床实际意义。刘春民等[3]以角膜前、后弹力层为界,将角膜异物分为4度,这样分度没注重异物是否露出角膜表面。其实,异物位于角膜同深层而异物露出与不露出角膜表面,其治疗、愈后也大不一样。KARLSON等[4]将角膜表面的异物称轻度伤,异物穿通则为重度伤,这种分类也属太简单化,更不利于临床实际操作。笔者使用温举川[5]分区分级法,临床实践中认为该方法简单、方便、实用。
其实,不管哪种角膜异物分区分级法,其基本原理均依赖角膜的独特解剖生理[6]。角膜从中央(瞳孔区)到角膜缘,其厚度逐渐增加(0.8~1.0 mm)[7]。临床上,裂隙灯窄光斜照明检查角膜时,将角膜切成光学六面体[8],但并不能详细分辨出上皮层、前弹力层、基质层、后弹力层和内皮层,而只能大致辨认出“3层”结构。第1层,上皮层+前弹力层;第2层,基质层;第3层,后弹力层+内皮层。这样将异物按侵入角膜的深浅分为3度,正好与临床吻合。A区:包括角膜缘,血管丰富,容易出血,影响手术操作。B区:是角膜异物的好发区,本组病例中,该区伤眼占3个区的近半数眼数(523眼,47.03%)。C区:瞳孔区又名光学区,活体只有0.8 mm厚,该部位的异物手术应该尤其重视,容易影响视力。角膜异物的Ⅰ度或浅Ⅱ度,刺激表浅角膜上皮层的感觉神经末梢丰富,容易引起疼痛、畏光、流泪等角膜刺激症。这类患者往往就医时间早,治疗及时,预后好。角膜基质层异物,尤其是深Ⅱ度异物,基质层无感觉神经分布,往往不被患者感觉,只是在引起视力障碍时才就诊。这类患者往往就医时间迟,治疗不及时,预后欠佳。本组病例中,1眼B区深Ⅱ度异物,就诊时已经第17天,合并化脓性的角膜溃疡,治疗后期行穿透性的角膜移植。
尽管角膜异物分区分级法能在临床中指导术者正确剔除角膜异物,但在操作过程中,术者严格操作规程,重视无菌观念,避免医源性的角膜感染仍是至关重要。滴表面麻醉时,注意避免容器前部直接接触眼部,以防污染滴眼液。同时,也应防止表麻药液的放置过程中的过期、污染和变质。一次性异物针的操作过程中,应注意不能碰及或刺伤角膜伤区的其他部位。裂隙灯显微镜下异物剔除术,术后常规滴抗生素眼液,次日复诊。手术显微镜下剔除角膜异物,常规术后球注庆大霉素2 mg,单眼包扎,次日复诊。对于患者就诊时已经合并感染性角膜炎时,应该积极治疗。联合应用抗生素球结膜下注射,甚至静脉注射,感染可以有效控制进而治愈。愈后角膜疤痕影响美容或视力低下者,可以行板层或穿透性的角膜移植术。本组病例中,有2眼C区Ⅱ度异物,愈后视力低于0.1,治疗后期均行穿透性的角膜移植术。对于手术显微镜下剔除角膜异物患者,常规签署《角膜异物剔除术的知情同意书》[9],以减少医疗纠纷。
[1]方建华,吴 琼,章银娥.一次性注射针裂隙灯下剔除角膜异物的体会[J].实用防盲技术,2006,1(4):28-44.
[1]FANH JH,WU Q,ZHANG YE.The conrneal foreign bodies were removed by one-shot needle under the slit lamp microscope[J].Practical Technology of Blindness Prevention,2006,1(4):28-44.Chinese
[2]KAYE-WILSON LG.Localization of corneal foreign bodies[J].Br J Ophthalmol,1992,76:741.
[3]刘春民,陈振谦.角膜异物记录法和治疗常规的刍议[J].眼外伤职业眼病杂志,1995,17:32-34.
[3]LIU CHM,CHEN ZHQ.The corneal foreign body writing method and the treatment convention's hay discusses[J].Chinese Journal of OcularTrauma and OccupationalEye Disease,1995,17:32-34.Chinese
[4]KARLSON TA,KLEI BEK.The incidence of acute hospital treated eye injuries[J].Arch Ophthalmol,1986,104:1473.
[5]温举川.角膜异物标记法的研究[J].眼外伤职业眼病杂志,2003,25(1):67-68.
[5]WEN JC.The study of corneal foreign body labeling method[J].Chinese journal of ocular trauma and occupational eye disease.2003,25(1):67-68.Chinese
[6]倪 逴.眼的应用解剖学[J].上海:上海科学技术出版社,1982:36.
[6]NI C.Eye application anatomy[J].Shanghai Sience and Tchnolony Publishing House,1982:36.
[7]张淑芳.我国人正常眼的角膜厚度[J].中华眼科杂志,1981,17:226.
[7]ZHANG SHF.Chinese normal eye cornea thickness[J].Chinese Ophthalmology Department Magazine,1981,17:226.
[8]ZHANG XF.Ophthalmology[M].2nd ed.Zhengzhou:Henan Medical College Publishing House,1996:32-33.Chinese
[9]LI F.The clinical application of informed consent over removed corneal foreign body[J].Chinese Journal of Misdiagnostics,2007,7(23):5535-5536.Chinese
