微小病变肾病综合征并发急性肾衰竭的临床病理特点
2010-08-21尤小寒周莹黄朝兴
尤小寒,周莹,黄朝兴
(温州医学院附属第一医院 肾内科,浙江 温州 325000)
1966年Chamberlain首次报道原发性肾病综合征(nephritic syndrome,NS)患者并发原因不明的急性肾衰竭(acute renal failure,ARF),即特发性急性肾衰竭(idiopathic acute renal failure,IARF)。微小病变肾病(minimal change dieases,MCD)是原发性NS的常见病理类型之一,现已明确IARF最好发于微小病变肾病综合征(minimal change nephrotic syndrome,MCNS),但其发生机制至今不明。我们回顾性分析了1993年7月-2008年5月我院成人MCNS并发IARF 15例临床病理特点及转归情况,探讨成人MCNS并发IARF的临床病理特点及其发生机制。
1 对象和方法
1.1 研究对象 在温州医学院附属第一医院肾脏病理室肾活检确诊成人原发性MCNS共176例,将其中并发IARF的15例作为研究对象(肾衰组),同时从剩余的无ARF并发症的161例中就近肾衰组病理编号随机抽取15例作为对照(非肾衰组)。
1.2 诊断标准
1.2.1 MCNS的标准:①尿蛋白≥3.5 g/24 h,血白蛋白<30 g/L,符合NS的诊断标准;②排除继发性NS,如系统性红斑狼疮、肾淀粉样变、乙肝病毒相关性肾炎和糖尿病肾病等;③肾活检病理:光镜肾小球无明显改变或轻微改变、免疫荧光阴性或仅IgM系膜区(±~+)沉积和(或)电镜下仅见弥漫足突融合,肾小球无电子致密物。
1.2.2 IARF的标准:①血清肌酐由正常范围突然升高至≥177μmol/L;②无明显的低血容量表现,如体位性低血压或脉压小;③无明确引起肾小管坏死的诱因[如休克、造影剂或肾毒性药物(如氨基糖甙类抗生素、含马兜铃酸的中草药方剂等)];无急性小管间质性肾炎、肾静脉血栓形成或泌尿道梗阻等证据。
1.3 临床指标 包括性别、发病年龄、病程、血压、水肿程度、尿量、尿蛋白量、血白蛋白、血肌酐、血尿素氮、血尿素氮/肌酐比值、血脂、尿比重及B超肾脏大小等。
1.4 肾活检 经皮肾穿刺取得肾活组织,光镜行常规HE,PAS,Masson和PASM染色。予常规直接免疫荧光检查IgG,IgM,IgA,补体C3和C4,予间接免疫荧光检查HBsAg和HBcAg。其中,电镜检查肾衰组9例(占60%),非肾衰组12例(占80%)。
1.5 治疗情况 两组均使用大剂量糖皮质激素标准疗法,肾衰组3例合用环磷酰胺,2例合用骁悉(马替麦考酚脂),非肾衰组6例合用环磷酰胺,1例合用环孢素;水肿程度较重者联合使用袢利尿剂+低分子右旋糖酐或代血浆;两组均使用抗血小板聚集药(阿司匹林或潘生丁),高凝倾向者使用肝素类药物抗凝;其中肾衰组3例行血液透析治疗。
1.6 疗效评定 根据血肌酐恢复情况将ARF治疗结果分为:治愈(血肌酐降至正常范围),好转(血肌酐下降50%以上),无效(不符合上述标准)。NS的疗效评定:完全缓解(尿蛋白<0.3 g/24 h),部分缓解(尿蛋白0.3~2.0 g/24 h),无效(尿蛋白>2.0 g/24 h),恶化(尿蛋白较入院时增多)。
1.7 统计学处理方法 计量资料采用t检验,计数资料采用确切概率法。
2 结果
2.1 肾衰组临床特征与非肾衰组比较 见表1和表2。由表1可见,肾衰组多浆膜腔积液、少尿和低比重尿的发生率均高于非肾衰组(P<0.01)。由表2可见,肾衰组收缩压水平、脉压差、血肌酐和尿素氮值均高于非肾衰组(P<0.01);肾衰组血白蛋白值低于非肾衰组,肾衰组24h尿蛋白定量和血胆固醇值高于非肾衰组,但两组相比差异均无显著性。

表1 MCD肾衰组临床特征与非肾衰组比较 例数(%)
表2 MCD肾衰组临床特征与非肾衰组比较(±s)
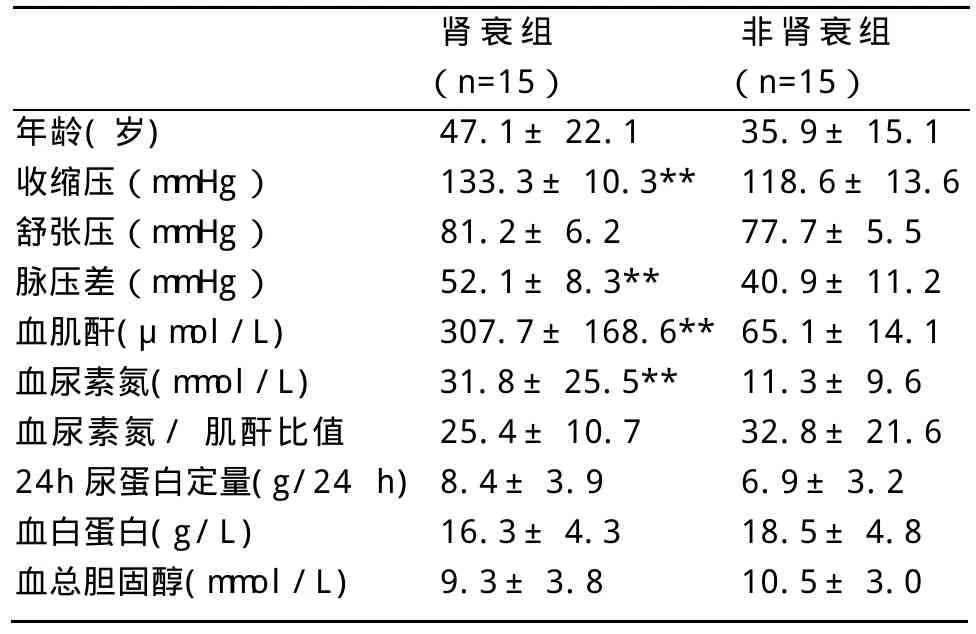
表2 MCD肾衰组临床特征与非肾衰组比较(±s)
与非肾衰组比:**P<0.01
肾衰组 非肾衰组(n=15) (n=15)年龄(岁) 47.1±22.1 35.9±15.1收缩压(mmHg) 133.3±10.3**118.6±13.6舒张压(mmHg) 81.2±6.2 77.7±5.5脉压差(mmHg) 52.1±8.3** 40.9±11.2血肌酐(μmol/L) 307.7±168.6**65.1±14.1血尿素氮(mmol/L) 31.8±25.5** 11.3±9.6血尿素氮/肌酐比值 25.4±10.7 32.8±21.6 24h尿蛋白定量(g/24h)8.4±3.9 6.9±3.2血白蛋白(g/L) 16.3±4.3 18.5±4.8血总胆固醇(mmol/L) 9.3±3.8 10.5±3.0
2.2 肾活检结果
2.2.1 肾小球的病理改变:肾衰组15例肾活检均在ARF发生后且肾功能未恢复正常时进行,光镜检查示肾小球无明显改变或轻微改变,免疫荧光检查阴性或仅系膜区IgM(±~+)沉积,其中9例行电镜检查仅见弥漫足突融合;非肾衰组15例光镜检查肾小球无明显改变或轻微改变,免疫荧光检查阴性或仅系膜区IgM(±~+)沉积,其中12例行电镜检查仅见弥漫足突融合。
2.2.2 肾小管间质的病理改变:见表3。肾衰组肾小管上皮细胞浊肿、肾小管上皮扁平化的发生率均高于非肾衰组(P<0.01); 肾衰组肾小管腔内蛋白管型的发生率高于非肾衰组(P<0.05);肾衰组部分可见灶状或点状间质水肿,少数可见间质单个粒细胞浸润,但与非肾衰组相比差异无显著性;肾衰组个别见灶状小管上皮细胞核脱落和灶状小管上皮细胞钙化。

表3 MCD肾衰组肾小管间质病理改变与非肾衰组比较 例数(%)
2.2.3 肾细小血管的病理改变:肾衰组中1例老年患者见灶状肾细小动脉透明变性,余无殊。
2.3 转归 住院期间肾衰组13例治疗平均(30.4±25.7)d后肾功能恢复正常,另2例分别于治疗6d和71d后肾功能未好转自动出院,失随访,ARF好转率为86.7%;NS 5例完全缓解,7例部分缓解,1例无效,2例自动出院,NS完全缓解和部分缓解率合计达80%,NS的缓解(完全缓解或部分缓解)时间为(47.8±22.4)d,平均住院时间为(50.5±22.1)d。
住院期间非肾衰组NS完全缓解13例,部分缓解2例,NS完全缓解和部分缓解率合计达100%,NS的缓解(完全缓解或部分缓解)时间为(21.8±10.9)d,平均住院时间为(26.8±9.5)d。与非肾衰组相比,肾衰组NS的缓解(完全缓解或部分缓解)时间和平均住院时间均明显延长(P<0.01)。NS的完全缓解和部分缓解的合计疗效在两组之间比较差异无显著性(P>0.05)。
3 讨论
成人原发性MCNS伴发IARF在临床上并不少见,Jennette等[1]曾报告100例MCNS患者中有21例血肌酐大于177μmol/L,绝大多数肾功能损伤呈可逆性。总结我院1993年7月-2008年5月MCNS 176例临床资料,其中并发IARF 15例,发生率为8.5%,临床表现以少尿型为主,经短期治疗后急性肾衰竭好转率为86.7%,肾功能改善与NS缓解不平行,肾功能改善早于NS缓解,这些均与文献报道[2]相吻合。
关于MCNS并发IARF的发生机制至今尚不明确,可能与潜在血容量不足、急性肾小管坏死、蛋白管型阻塞、肾间质水肿、持续肾小血管收缩或肾小球滤过面积减少等因素有关。国外文献报告显示IARF的发生与低蛋白血症的严重程度相关[2-3],提示发生IARF者更有潜在的血容量不足。有人注意到IARF常见于老年患者,其发生与肾小动脉硬化相关联,认为可能是老年患者对缺血性损伤极为敏感所致[1]。我们的研究亦显示肾衰组的低蛋白血症程度较重,肾衰组中60岁以上占40%,但与非肾衰组相比差异均无显著性,这也许与病例数不够多有关。
近年来有研究发现,MCNS患者存在肾小球滤过分数下降,肾小球滤过分数的下降主要由于肾小球滤过率下降而肾血浆流量相对无明显改变,扩容过量易致肺水肿[4]。本研究中,肾衰组水肿较严重和收缩压偏高,我们认为这与肾衰时的肾性潴钠因素有关。
不少学者认为,肾小管损伤是IARF发生的病理学基础[1,5]。在本研究中, 肾衰组易见肾小管上皮细胞浊肿、小管上皮细胞扁平化,个别可见小管上皮细胞核脱落和灶状小管上皮钙化现象,结合临床上肾衰组中低比重尿占46.7%,说明急性肾衰竭的发生主要与急性肾小管损伤有关。
Lowenstein等[6]分析15例MCNS并发IARF,大多数存在不同程度的肾间质水肿。然而, Jennette等[1]分析21例MCNS合并IARF病理,显示只有在肾小管损伤区域存在局灶轻微的肾间质水肿。据我们观察,虽然肾衰组部分病例存在间质水肿,但多呈灶状或多灶状,且肾衰组多灶状肾小管腔内蛋白管型的发生率明显高于非肾衰组,支持大量蛋白管型堵塞肾小管导致肾间质水肿的结论。
值得注意是,在本研究中并非所有肾衰病例病理上都有明确的肾小管间质损伤证据。有研究显示MCNS并发IARF患者肾小球内皮素1表达增加,由此推测内皮素1可引起系膜收缩和肾小球滤过面积减少,超滤系数下降,从而导致肾小球滤过率下降[7]。总之,目前尚没有一种合理的观点能完全解释IARF的发生原因,其发生机制有待进一步研究。
[1] Jennette JC,Falk RJ.Adult minimal change glomerulopathy with acute renal failure[J]. Am J Kidney Dis,1990,16(5):432-437.
[2] Smith JD,Hayslett JP. Reversible renal failure in the nephrotic syndrome[J]. Am J Kidney Dis,1992,19(3):201-213.
[3] Waldman M,Crew RJ,Valeri A,et al.Adult minimal-change disease: clinical characteristics, treatment, and outcomes[J].Clin J Am Soc Nephrol, 2007, 2(3): 445-453.
[4] Vande WJ, Mauel R, Raes A, et al. ARF in children with minimal change nephrotic syndrome may be related to functional changes of the glomerular basal membrane[J].Am J Kidney Dis, 2004, 43(3):399-404.
[5] 姜傥,黄锋先,关伟明,等.成人肾小球轻微病变伴发急性肾功能衰竭[J].中华肾脏病杂志,1995,15(1):32-35.
[6] Lowenstein J,Schacht RG,Baldwin DS. Renal failure in minimal change nephrotic syndrome[J].Am J Med,1981,70(2):227-233.
[7] Chen CL,Fang HC,Chou KJ,et al.Increased endothelin 1 expression in adult-onset minimal change nephropathy with acute renal failure[J].Am J Kidney Dis,2005,45(5):818-825.
