早发型重度子 前期的临床特点及围产结局分析*
2010-07-16匡德凤华绍芳韩玉环
匡德凤 华绍芳 韩玉环
1 对象与方法
1.1 研究对象 选择2007年1月—2008年12月天津医科大学第二医院产科收治的139例重度子前期患者,所有患者均符合参考文献[2]的诊断标准。其中早发型重度子前期53例(38.13%),晚发型重度子前期86例(67.87%)。
1.2 孕母的病情监测 所有患者入院时监测血压,进行完善的体格检查、实验室及辅助检查全面评估病情;次日清晨空腹抽取肘正中静脉血5 mL,标准实验室方法进行血常规、凝血功能、肝、肾功能检查;每周监测眼底情况以及尿蛋白定量;必要时行心脏超声多普勒检查。同时观察孕妇并发症的情况包括子、心力衰竭、肾功能衰竭、胎盘早剥、产后出血及视网膜剥离或出血等。
1.3 胎儿监测 每日监测胎心、胎动;B超监测胎儿生长发育趋势以及胎儿附属物情况;超声多普勒测量脐动脉收缩期血流与舒张期血流的比值(S/D);每周2次胎心率电子监护;必要时进行胎儿生物物理评分、胎盘功能检测及胎儿成熟度检测。
1.4 治疗方案 基本原则为休息、营养、镇静、解痉、降压、必要时利尿、合理扩容以及适时终止妊娠。胎肺不成熟者常规应用地塞米松(6 mg,肌内注射,每日2次,共2 d)促胎肺成熟。终止妊娠的指征主要依照参考文献[2];同时,B超提示胎儿发育小于相应孕周,脐动脉舒张末期血流无波形,或出现胎盘早剥、肺水肿、子 等严重并发症时也应立即终止妊娠。
1.5 统计学处理 所有数据均采用SPSS 14.0进行处理;计量资料用±s表示,2组比较用t检验;计数资料用χ2检验或确切概率法;检验水准α=0.05。
2 结果
2.1 2组孕妇一般情况的比较 2组患者发病年龄、入院孕周及收缩压比较差异无统计学意义。孕次、产次、分娩孕周、期待治疗时间、舒张压以及平均动脉压差异均有统计学意义,见表1。
2.2 2组实验室血常规、凝血指标的比较 除活化部分凝血活酶时间(PTT)外,2组患者其余各指标间比较差异均有统计学意义(P<0.05)。早发型患者的血红蛋白(HGB)、红细胞比容(HCT)、凝血酶时间(TT)升高,血小板(PLT)、凝血酶原时间(PT)、纤维蛋白原(Fg)下降,见表 2。
2.3 2组肝肾功能、尿蛋白定量及S/D比较 2组患者白蛋白(PRO)、尿素氮(BUN)、尿酸(UA)、24h尿蛋白定量(MALB)及S/D比较差异均有统计学意义(均P < 0.05)。2组间丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)及肌酐(CR)差异无统计学意义,见表3。
2.4 2组患者临床并发症及分娩方式的比较 早发型患者胎死宫内、视网膜剥离(出血)、心功能Ⅲ级以上、子 、胎盘早剥、胎儿窘迫、肾功能衰竭、DIC及产后大出血的发生率高于晚发型患者;2组均以剖宫产术为主,见表4。
2.5 2组新生儿围产结局的比较 早发型患儿的围产儿死亡数、出生体质量、新生儿窒息、胎儿生长受限(FGR)、新生儿重症监护病房(NICU)入住时间均高于晚发型,见表5。
2.6 2组新生儿并发症的比较 早发型患儿肺炎、颅内出血、低血糖、硬肿症、肺透明膜病(RDS)、高胆红素血症的发病率均高于晚发型患儿,见表6。
表1 2组孕妇一般情况的比较 ±s)
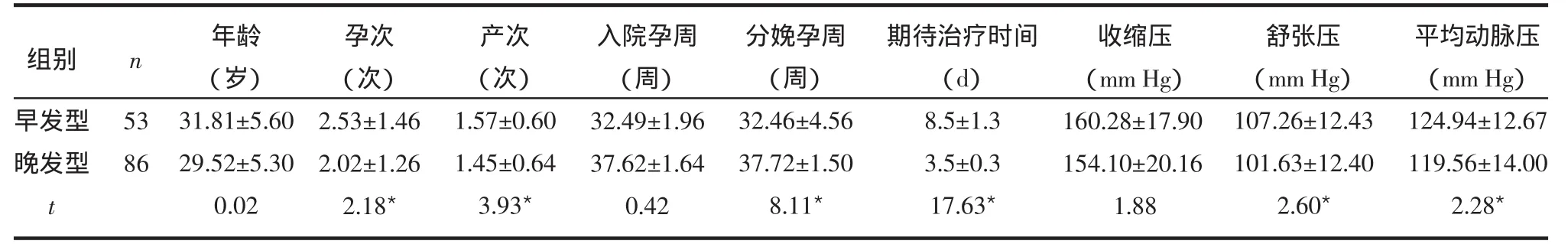
表1 2组孕妇一般情况的比较 ±s)
*P < 0.05,表 2~6 同
早发型晚发型t 53 86年龄(岁)31.81±5.60 29.52±5.30 0.02孕次(次)2.53±1.46 2.02±1.26 2.18*产次(次)1.57±0.60 1.45±0.64 3.93*入院孕周(周)32.49±1.96 37.62±1.64 0.42分娩孕周(周)32.46±4.56 37.72±1.50 8.11*期待治疗时间(d)8.5±1.3 3.5±0.3 17.63*收缩压(mm Hg)160.28±17.90 154.10±20.16 1.88舒张压(mm Hg)107.26±12.43 101.63±12.40 2.60*平均动脉压(mm Hg)124.94±12.67 119.56±14.00 2.28*组别 n
表2 2组实验室血常规、凝血指标的比较±s)

表2 2组实验室血常规、凝血指标的比较±s)
早发型晚发型t 53 86 HGB(g/L)124.30±19.96 115.20±17.10 2.85*0.38±0.06 0.35±0.05 3.18*PLT(109/L)184.87±69.07 218.73±77.84 2.59*PT(s)10.19±0.90 14.43±0.94 2.27*PTT(s)24.69±4.16 25.64±4.10 1.32 Fg(g/L)3.67±0.76 3.96±0.76 2.16*TT(s)19.97±7.39 17.62±5.25 2.28*组别 n HCT
表3 2组肝肾功能、尿蛋白定量及S/D的比较±s)
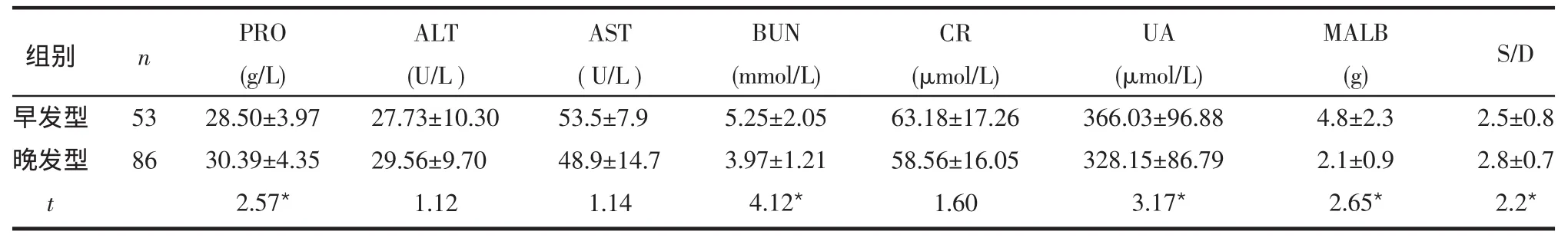
表3 2组肝肾功能、尿蛋白定量及S/D的比较±s)
早发型晚发型t 53 86 PRO(g/L)28.50±3.97 30.39±4.35 2.57*ALT(U/L)27.73±10.30 29.56±9.70 1.12 AST(U/L)53.5±7.9 48.9±14.7 1.14 BUN(mmol/L)5.25±2.05 3.97±1.21 4.12*CR(μmol/L)63.18±17.26 58.56±16.05 1.60 UA(μmol/L)366.03±96.88 328.15±86.79 3.17*MALB(g)4.8±2.3 2.1±0.9 2.65*2.5±0.8 2.8±0.7 2.2*S/D组别 n

表4 2组患者临床并发症及分娩方式的比较(例)
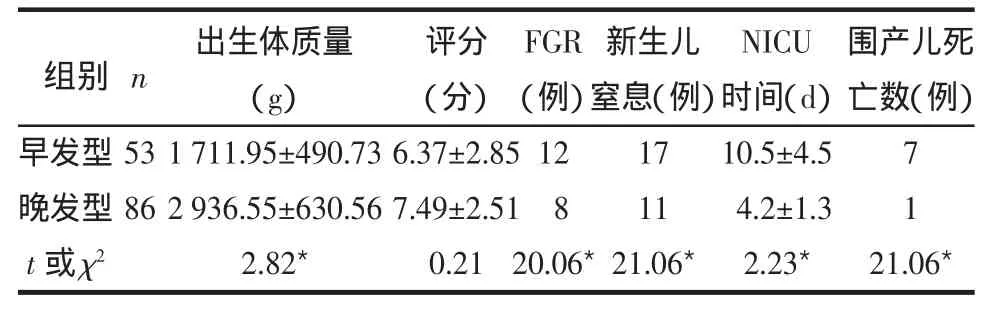
表5 2组新生儿围产结局的比较

表6 2组新生儿并发症的比较 (例)
3 讨论
在本研究中,笔者发现早发型重度子 前期患者孕产次高于晚发型重度子前期患者,这说明怀孕或分娩次数越多发生早发型重度子前期的概率越高。因此,实行计划生育,减少流产及分娩次数,在一定程度上,可以减少孕产妇危重症的发病率,提高妇女的生存质量。
[1]Wessel G,Annelies R,Gouke J,et al.A randomised controlled trial comparing two temporizing management strategies,one with and one without plasma volume expansion,for severe and early onset 5preeclampsia[J].BJOG,2005,112(10):1358-1368.
[2]乐杰主编.妇产科学[M].第7版.北京:人民卫生出版社,2008:94-98.
[4]Hall DR,Odendaal HI,Kirsten GF,et al.Expectant management of early,onset severe preeclamsia:perinatal outcome[J].BJOG,2000,107(10):1258.
[5]Vigil-De GP,Montufar-Rueda C,Ruiz J.Ecpectant management of severe preeclampsia and preeclampsia superimposed on chronic hupertension between 24 and 34 wekks’gestation[J].Eur J Obstet Gynecol Reprod Biol,2003,107(1):24-27.
[6]Haddad B,Deis S,Goffinet F,et al.Maternal and perinatal outcomes during expectant management of severe preeclamptic women between 24 ana 33 weeks’gestation[J].Am J Obstet Gynecol,2004,190(6):1590-1597.
[7]Hall HJ,Odendaal DW.Delivery of patients with early onset,severe preeclampsia[J].BJOG,2001,74(2):143-150.
