食管鳞状上皮低级别上皮内瘤变的随访研究
2010-07-16陈思杰邹清云黄中华薛鹏星谢淑芳
陈思杰,邹清云,黄中华,陈 伟,薛鹏星,谢淑芳
食管癌患者的预后主要取决于其病变的程度、治疗时机及治疗措施,早诊断、早治疗是延长食管癌患者生存时间和提高生活质量的最有效途径。食管黏膜异型增生是食管癌的癌前病变,对其进行密切的监测并给予及时有效的处理是预防食管癌的关键之一。本研究对我院 2001年 3月—2004年 3月胃镜检出的食管鳞状上皮低级别上皮内瘤变患者进行周密随访,观察其发展变化。现将结果报道如下。
1 资料与方法
1.1 诊断标准 参考全国胃镜协作组的组织学标准确诊,根据食管、胃肠上皮性肿瘤 WHO专家组意见和 Vienna分类,将轻度和中度不典型增生归类于低级别上皮内瘤变,其结构和细胞异常仅限于上皮质的下 1/2;原位癌和重度不典型增生归类于高级别上皮内瘤变,其结构和细胞异常超过上皮质的 1/2且异型性更明显[1-2]。
1.2 一般资料 2001年 3月—2004年 3月我院采用胃镜检出 42例食管鳞状上皮低级别上皮内瘤变患者,均经胃镜检查并用 1.2%复方碘溶液染色后取活检,每间隔 1 cm活检 1块。所有活检标本均立即予 4%中性甲醛固定、常规石蜡包埋、切片、HE染色。病理结果由两位中级资质以上的病理医师同时观察后给予认定。
其中男 22例,女 20例;初次确诊年龄 33~72岁,平均 50.8岁。内镜下表现:(1)糜烂型 18例,为局灶性黏膜糜烂渗出,表面细颗粒,易脆,边缘欠清;(2)红斑型 13例,为局限性红斑灶,表面光滑,边界清;(3)浅溃疡型 6例,浅凹陷,表面覆薄白苔,边缘略隆起;(4)隆起型 5例,为局灶性隆起或息肉样,表面光滑或粗糙。病变直径:<1.0 cm16例,1.0 ~2.0 cm 14例, >2.0 cm 12例。其中 7例发现 2处以上病变。
1.3 随访方法 随访时间为 2001年 3月—2009年 3月。起始点为首次胃镜检查及病理组织学确诊;终点指标为食管鳞癌和高级别上皮内瘤变。随访期间,为保证胃镜活检取材部位的准确性及随访的及时性,主要的措施为:(1)所有随访病例由一位高年资胃镜专业医师执行;(2)每次复查均行复方碘溶液染色后活检;(3)使用计算机内镜图像管理系统对每次胃镜检查进行图像采集、存档,复诊时再次复阅内镜图像,并参照进行活检;(4)随访间期:第一次复查胃镜为确诊后 3个月,以后随访间期为 6个月 ~1年。
1.4 统计学方法 采用秩和检验中的Kruskal-Wallis Test;两两比较采用 Nemenyi法。P<0.05为差异有统计学意义。
2 结果
42例患者随访 263人年,无 1例失访。内镜下病变消失 8例,均在随访 3个月内消失;维持低级别上皮内瘤变 22例;发生食管鳞癌 5例,高级别上皮内瘤变 7例。不同病变范围的食管鳞状上皮低级别上皮内瘤变患者,其随访结果间差异无统计学意义 (χ2=2.881,P=0.237,见表1)。不同胃镜下表现的食管鳞状上皮低级别上皮内瘤变患者,其随访结果间差异有统计学意义 (H=20.685,P=0.000);两两比较结果:红斑型与隆起型、糜烂型与隆起型、红斑型与浅溃疡型、糜烂型与浅溃疡型比较,差异均有统计学意义 (P<0.05,见表 2)。
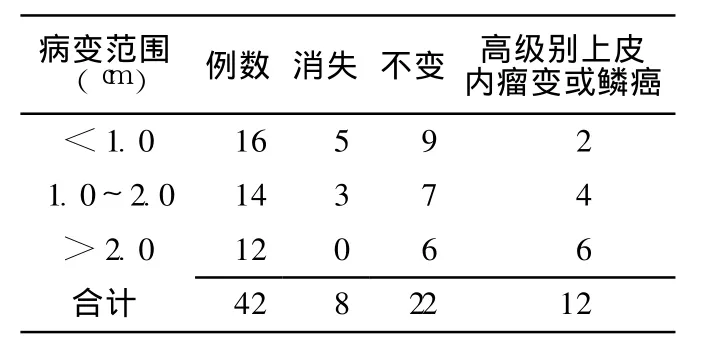
表 1 42例食管黏膜低级别内瘤变患者不同病变范围的随访结果 (例)Table 1 The follow-up results of 42 cases of esophageal low grade intraepithelial neoplasia with different lesions

表 2 42例食管黏膜低级别内瘤变患者不同内镜分型的随访结果 (例)Table 2 The follow-up results of 42 cases of esophageal low grade intraepithelial neoplasia with different endoscopic classification
3 讨论
流行病学研究表明:食管鳞状上皮癌变是一个连续的逐步演进过程:正常→单纯性增生→轻度不典型增生→中度不典型增生→重度不典型增生→原位癌→浸润癌[3]。多数学者认为,食管鳞癌和高级别上皮内瘤变是一种相似疾病阶段,故将食管鳞癌和高级别上皮内瘤变均作为终点事件[4]。不典型增生的转归是临床医师的主要关注点。本组研究显示,共 12例(29.6%)发展至高级别上皮内瘤变或鳞癌。陈正言等[5]对 40例食管轻中度不典型增生患者随访 8年,发生食管鳞癌 9例,重度不典型增生 8例。本组研究显示,食管鳞状上皮低级别内瘤变发展至高级别上皮内瘤变或鳞癌与病变范围无关,但病变直径 >2.0 cm无一例病灶消失,6例加重至高级别上皮内瘤变或鳞癌,占50.0%。因本组病例较少,食管鳞状上皮低级别内瘤变病变直径超过 2 cm是否有更高癌变率,尚待继续收集病例随访。另外,本研究结果显示,不同内镜分型的食管鳞状上皮低级别上皮内瘤变患者的随访结果有显著差异:红斑型与隆起型、糜烂型与隆起型、红斑型与浅溃疡型、糜烂型与浅溃疡型患者随访结果间有显著差异。红斑组 13例,无一例病灶加重至高级别上皮内瘤变,说明胃镜下表现为红斑,病理较其他内镜类型稳定,不易加重。溃疡型 6例,其中 4例近期 (均在 3个月 ~2年内)发展至高级别上皮内瘤变或鳞癌,提示胃镜下表现为浅溃疡应短期复查胃镜,建议复查间期为 3个月。
本组病例中有 8例在 3个月后复查胃镜病灶均消失。其中 1例息肉样隆起,因病灶小,活检后完全消失。其他包括浅溃疡型 2例、红斑型 3例、糜烂型 2例。考虑是否病理对区别低级别上皮内瘤变及与炎症等有关的反应性或增生性改变的鉴别诊断上有较大困难相关。虽然对异型增生的诊断及分级均有固定的标准,但临床上常出现细胞明显增生的病变包括活动性炎症、非甾体类抗炎药所致的损伤,其他原因引起的浅表糜烂/溃疡。这些病变可通过蜡块深切、再次活检或经过治疗去除引起增生的原因后再活检,多数病例可明确诊断[1]。故食管鳞状上皮低级别上皮内瘤变随访,首次胃镜复查应在确诊后 3个月内。本组病例中有 22例保持低级别上皮内瘤变,占 52.4%。国内报道食管鳞状上皮轻度和中度异型增生是较大的人群,是一个癌前状态的群体,大部分病例经过长时间反复进退变化,最终演变成重度异型增生[3]。本组研究显示,胃镜下红斑型病变较稳定,但 6例浅溃疡型随访中无一例保持不变,再次提示浅溃疡型须密切随访。
低级别上皮内瘤变大部分病灶镜下表面为局部糜烂、充血,甚至成正常黏膜外观,而且病变范围多较小,因而临床上要对其检出并做出恰当的诊断有一定的难度,特别是在病例随访时,更易漏诊。为了提高检出阳性率,我们的经验是:内镜医师观察病变必须细致;视情况允许,尽量多做活检,活检时要求第一钳必须准确;每次复检均行复方碘溶液全食管染色,在碘染色下指导活检[6]。本组病例经复方碘溶液染色后,部分原近似正常黏膜形成淡染区或不染区,部分病变范围较原来明显扩大。故在碘染色指引下活检,能明显提高阳性率。
总之,食管鳞状上皮低级别上皮内瘤变在食管癌形成中有重要作用,在密切随访的同时,应采取积极阻断治疗,以降低食管癌的发病率。
1 张新华,周晓军,李德本.胃肿瘤 WHO分类 2002年版新特点 [J].中华消化内镜,2004,21(2):64-66.
2 Muto M,Sano Y,Fujii S,et al.Endoscopic diagnosis of intraepithelial squamous neoplasia in head and neck and esophageal mucosal sites[J].Digest Endosc,2006,18(3):2-5.
3 王国清,乔友林 .癌前病变研究 -食管癌发展的关键 [J].肿瘤研究与临床,2003,15(1):3-4.
4 靳玉兰,张伟,刘伯齐,等 .食管原位癌及癌前病变组织中 Ki67、P53蛋白的异常表达研究 [J].中华病理学杂志,2000,29(3):222-223.
5 陈正言,张蓓,沈小建,等 .食管黏膜良性增生和轻中度不典型增生的随访研究[J].中华消化杂志,2006,26(3):202-203.
6 张军,龚均,罗金燕,等 .卢戈氏液染色诊断食管早期癌和表浅癌价值的评价 [J].中华消化内镜杂志,1998,15(3):142-144.
