肝癌术后高胆红素血症影响因素的分析1)
2010-06-22詹爱丁莫新少
詹爱丁,莫新少
肝癌术后高胆红素血症影响因素的分析1)
詹爱丁,莫新少
1)为广西研究生教育创新课题项目,编号:2008105981002M 225。
高胆红素血症(hyperbilirubinemia)是指血清总胆红素(TBiL)大于 25.6 μ mol/L、非结合胆红素(IBiL)大于 17μ mol/L或者结合胆红素(DBiL)大于 5.13 μ mol/L[1],是肝切除术后最常见的并发症之一。胆红素增高影响肝脏代谢功能,这类病人术后出现大量腹水、感染、肝衰竭甚至死亡等并发症较多,严重影响术后肝功能恢复,延长住院时间。本研究通过回顾性分析我院2008年2月—2009年8月确诊为肝细胞癌且行肿瘤切除术病人120例,探讨术后引起高胆红素血症的影响因素,为防治与护理术后高胆红素血症提供依据。
1 资料与方法
1.1 一般资料 本组120例病人,男 107例,女13例;年龄28岁~77岁(48.3岁±11.8岁);肿瘤直径1.5 cm~20.0 cm(7.55 cm±4.33 cm)。合并中度以上肝硬化者76例;不规则肝切除88例,半肝切除32例。麻醉方式均为全身麻醉。术后病理诊断均为肝细胞癌。将120例肝癌病人中术后发生高胆红素血症30例(25%)作为观察组,其余 90例(75%)胆红素基本正常者作为对照组。
1.2 观察指标 病人性别、年龄、术前血清甲胎蛋白水平、术前胆红素(TBiL、DBiL、IBiL)水平、Child-Pugh 分级、肠道准备泻药、是否清洁灌肠、肿瘤最大直径、有无包膜和门静脉癌栓、病理性肝硬化、肝切除方式、肝门阻断时间、手术时间、术中出血量、输血量和总输液量等。
1.3 统计学方法 使用SPSS 13.0统计软件包进行处理和分析,统计学方法包括t检验、秩和检验、χ2检验和多因素Logistic回归分析。
2 结果
2.1 肝癌术后高胆红素血症发生率 本组7例术后出现肝衰竭,其中1例死亡。120例肝癌病人中术后发生高胆红素血症30例(25%),其余90例(75%)胆红素基本正常。
2.2 术后高胆红素血症影响因素的单因素分析 单因素分析显示:术前肝功能Child-Pugh分级(P<0.01)、使用肠道准备泻药(P<0.01)、术中输血量(P<0.01)、术中总输液量(P<0.01)、胆红素水平(P<0.05)、肿瘤最大直径(P<0.05)、包膜完整性(P<0.05)、手术时间(P<0.05)与术后高胆红素血症有密切关系,术前肝功能差、胆红素水平高、使用不同的肠道准备泻药、伴有肿瘤巨大、包膜不完整、手术时间长和术中大量输血输液是术后高胆红素血症主要的影响因素,详见表1。
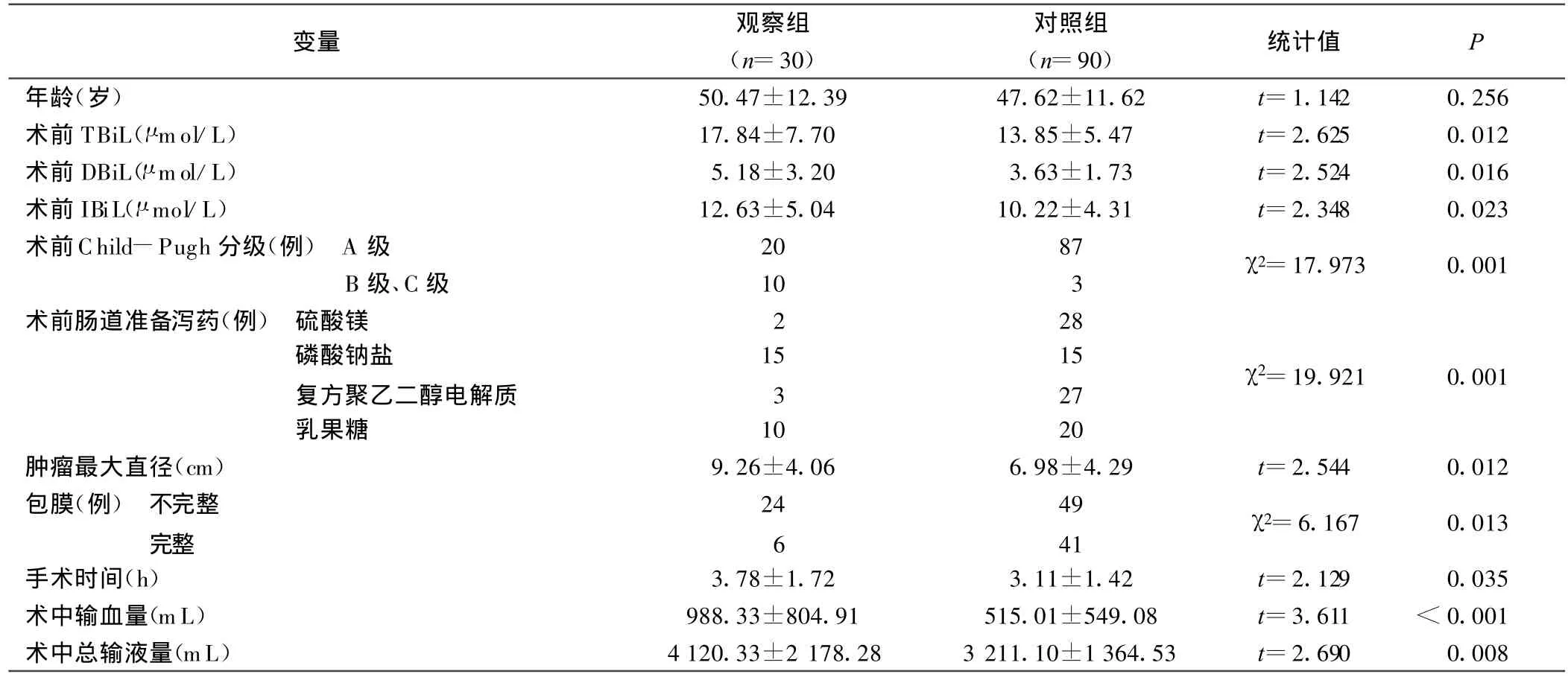
表1 肝癌切除术后导致高胆红素血症的各因素单变量分析结果
2.3 术后高胆红素血症影响因素的多因素Logistic回归分析根据单因素分析结果,将P≤0.05的因素做多因素非条件Logistic回归分析。结果显示,术前肝功能Child-Pugh分级、口服泻药磷酸钠盐、术前TBiL水平、术中输血量与术后高胆红素血症发生情况呈正相关;术前使用硫酸镁或复方聚乙二醇电解质导泻与术后高胆红素血症发生情况呈负相关。详见表2。
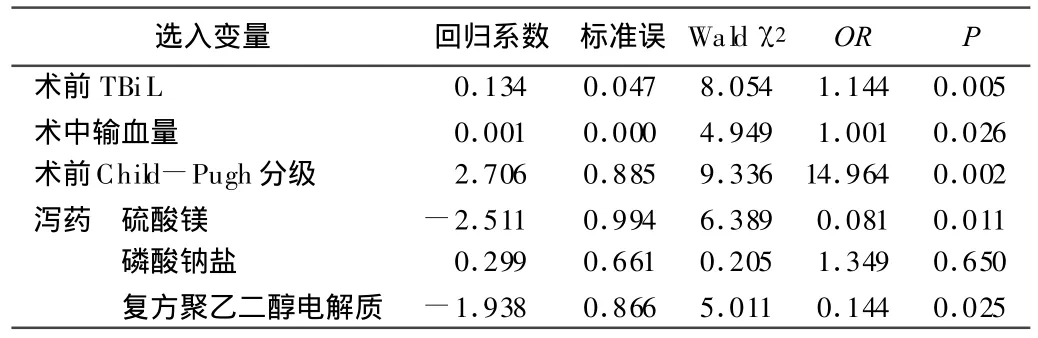
表2 肝癌切除术后高胆红素血症影响因素的多因素Logistic回归分析
3 讨论
3.1 术前肝功能Child-Pugh分级越差及TBiL水平高影响术后胆红素水平 术前胆红素水平是评价肝癌病人肝功能以及手术耐受情况的一个重要因素。Torzilli等[2]把术前总胆红素水平作为肝癌病人能否行肝切除的重要指标之一,高于34.2 μ mol/L认为不能行肝叶或肝段切除术。本组结果显示,无论是单因素还是多因素回归分析,Child-Pugh分级与术前胆红素,特别是术前肝功能Child-Pugh分级与术后胆红素水平的关系都非常密切,其术后发生高胆红素血症的风险比(OR=14.964)最高,这与耿小平等[3]的研究结果一致。术前肝功能越差,其术后发生高胆红素血症的几率可能也越大。
3.2 术前使用硫酸镁或复方聚乙二醇电解质导泻可以降低术后胆红素水平 术前通过全肠道自上而下的导泻,促进胆红素从肠道排出,减少胆红素的肠肝循环,减少胆红素重吸收,有利于改善术后血清胆红素水平。但是各种泻药导泻的机制与效果不同:镁盐通过刺激十二指肠,使之分泌胆囊收缩素而促进小肠和结肠的黏液分泌和蠕动,其导泻、作用强而快,病人能在短时间内排出大量稀便和水样便,起到导泻、利胆的双重作用,其作用原理非常符合胆道疾病病人术前肠道准备[4]。本研究也证实了这一点。复方聚乙二醇电解质散通过溶液自身重力作用刺激小肠蠕动,并可软化粪便,另外复方聚乙二醇的大分子润滑性较强,可促进排便,是目前最优越的肠道准备方法之一[5]。本研究发现:复方聚乙二醇电解质散两盒药,给药时间分下午与晚上两次,泻药作用于肠道的时间增加,腹泻次数也增加,对胆红素肠肝循环的影响也增加,故能起到导泻、降胆的作用,此作用有待于进一步的考证。乳果糖口服溶液的主要成分是乳果糖,进入胃、小肠消化系统不被吸收,在结肠中被消化道菌丛转化成有机酸,导致肠道内pH值下降,并通过保留水分增加粪便体积从而刺激结肠蠕动,保持大便通畅,缓解便秘,同时恢复结肠的生理节律[6]。乳果糖还可促进糖分解菌的繁殖,从而抑制蛋白分解菌的生长,减少了内毒素的产生,降低血中氨的含量。并且能够终止胆红素的肠肝循环起到促进退黄作用[7]。然而在本次研究中发现,乳果糖作用缓慢,服药后排便次数90%在3次以下,与周丽平等[8]的报道一致。本研究也证实了术前使用1次乳果糖行肠道准备尚未达到降低胆红素的作用。还显示磷酸钠盐口服液也尚未达到降低胆红素的作用,其原因有待于进一步的研究。
3.3 术中输血量的增加和手术时间的延长提高了术后胆红素水平 术中输血量过多与手术时间延长是诱发术后并发症的重要因素[9]。肝癌切除术往往术中出血较多,且大多需要输血。输血可以导致血源性传染病的传播(如 HBV、HCV、HIV)、输血反应等一系列并发症,尤其是大量输血还可能造成凝血机制障碍等严重后果,甚至导致病人死亡。本研究显示,术中输血是决定肝癌切除术后高胆红素血症发生的独立预测指标之一。这与大多数学者研究结果一致[10]。同时,手术时间的延长也将加重肝细胞损伤,并可能增加术后肺部和腹腔感染的发生率。手术输血量的增加和手术时间的延长增加了肝癌术后高胆红素血症发生的机会,这可能与肝细胞的各种缺血再灌注损伤和应激性损伤导致其胆红素代谢能力下降有关。
3.4 加强围术期的观察与护理 根据分析结果提示,肝功能程度对手术后病情的恢复起着至关重要的作用,因此术前应做好充分准备,对各项检验指标不正常者应实行保肝治疗。术前应注意休息并积极纠正营养不良、贫血、低蛋白血症及凝血功能障碍,采取有效保肝措施。按医嘱使用护肝降胆红素类药物、补充白蛋白、血浆、维生素K1等药物,使总胆红素降低至22.0 μ mol/L以下、血浆白蛋白达到35 g/L以上、血红蛋白达到90 g/L以上,纠正水电解质平衡紊乱,改善凝血功能。术前应进行必要的肠道准备,可口服硫酸镁或复方聚乙二醇电解质全肠道导泻,降低胆红素的肠肝循环,减轻术后腹胀及血氨的产生与吸收,对术后3 d仍未排气排便者,应给予开塞露灌肠,避免肠道排泄延迟,致使肠道内胆红素、血氨的吸收增加。术后注意观察病人意识变化及皮肤、巩膜、尿液的颜色。如病人出现烦躁不安、谵妄、昏迷等肝性脑病的先兆,或黄疸逐渐加深,肝功能各项指标不见好转,应考虑肝功能衰竭,及时通知医生,做到及时发现,及早处理。术后常规给氧3 d~5 d,流量3 L/min~5 L/min,以提高血氧含量,增加肝细胞的供氧量,利于肝细胞的再生与修复。重点观察腹腔引流量、性状,正确记录腹腔引流液,如每天腹腔引流液超过1 000 mL,持续 3 d~5 d,注意检测肝功能、血常规、电解质、凝血功能等相关指标,注意电解质的补充,继续加强保肝治疗,术后根据贫血情况给予静脉输注血清白蛋白,必要时补充全血、血浆,慎用镇静剂、安眠药及对肝脏有损害的药物。指导病人适当进高盐、高蛋白易消化饮食;对腹胀持续超过3 d的病人,腹部膨隆,听诊肠鸣音减弱或消失,叩诊呈鼓音,病人感腹部胀满不适,应及早给予开塞露塞肛,促进肠蠕动;并鼓励病人早期床上活动。
总之,肝癌切除术后早期高胆红素血症原因错综复杂,往往是多因素同时存在,针对不同影响因素加强防治与护理,以便提高手术治愈率。
[1] 萧树东.江绍基胃肠病学[M].上海:上海科学技术出版社,2001:173.
[2] T orzilli G,Makuuchi M,Inoue K,et al.No2 mortality liver resection for hepatocellular carcinoma in cirrhotic and noncirrhotic patients:Is there a way?A prospective analysis of our approach[J].Arch Surg,1999,134:984-992.
[3] 耿小平,赵中海.影响原发性肝癌术后胆红素水平的临床因素分析[J].中华普通外科杂志,2005,20(11):730-733.
[4] 张桃桃,叶新华,黎玲.国内结直肠癌术前肠道准备的研究进展[J].全科护理,2010,8(1A):62-64.
[5] 余江,王仙园.肠道准备国内外研究现状及进展[J].中国实用护理杂志,2004,20(5):73-74.
[6] 国家药典委员会编.中华人民共和国药典[M].北京:人民卫生出版社,2005:300-301.
[7] 熊泽香,熊淑芹,李斌.乳果糖治疗肝性脑病临床观察[J].中华实用中西医杂志,2005,18(13):224.
[8] 周丽平,王志红,陈月芳,等.口服药物法行肠道准备在肝叶切除术中应用的效果[J].解放军护理杂志,2007,24(10B):4-5.
[9] Shimada M,T akenaka K,Fujiwara Y,et al.Risk factors linked to postoperative morbidity in patients with hepatocellular carcinoma[J].Br J Surg,1998,85:195-198.
[10] Poon RT,Fan ST,Lo CM,et al.Improving perioperative outcome expands the role of hepatectomy in management of benign and malignant hepatobiliary diseases:Analysis of 122 consecutive patients from a prospective database[J].Ann Surg,2004,240(4):698-710.
(本文编辑 李亚琴)
Analysis of influencing factors of postoperative liver cancer patients with hyperbilirubinemia
Zhan Aiding,Mo Xinshao
(First Affiliated Hospital of Guangxi Medical University,Guangxi 530021 China)
[目的]探讨肝癌病人术后发生高胆红素血症的影响因素。[方法]回顾性分析120例肝癌肝切除术病人,根据术后胆红素水平分为高胆红素血症组和胆红素正常组,分析总结术后出现高胆红素血症的原因。[结果]单因素分析发现,术前胆红素水平、Child-Pugh分级、肠道准备泻药、肿瘤最大直径、包膜完整性、手术时间、术中输血量和总输液量影响病人术后高胆红素水平变化;多因素Logistic回归分析显示,Child-Pugh分级、磷酸钠盐口服泻药、术前总胆红素水平、术中输血量与术后高胆红素血症发生情况呈正相关,术前使用硫酸镁或复方聚乙二醇电解质导泻与术后高胆红素血症发生呈负相关。[结论]术前胆红素水平、Child-Pugh分级、肠道准备泻药、肿瘤最大直径、包膜完整性、手术时间、术中输血量和总输液量是肝癌术后胆红素水平变化的影响因素。
肝癌;肝切除术;血清胆红素
R473.73
C
10.3969/j.issn.1009-6493.2010.19.024
1009-6493(2010)7A-1741-03
詹爱丁(1982—),女,海南人,护师,硕士在读,从事肝癌围术期护理研究,工作单位:530021,广西医科大学第一附属医院;莫新少(通讯作者)工作单位:530021,广西医科大学第一附属医院。
2010-02-23;
2010-06-16)
