关节镜清理联合开窗植骨治疗伴骨缺损的色素绒毛结节性滑膜炎早中期疗效
2010-06-12邹国耀邹志远唐志宏
邹国耀 邹志远 黄 平 唐志宏 张 林
(桂林医学院附属医院骨科,桂林 541001)
色素绒毛结节性滑膜炎(pigmented villonodular synovitis,PVNS)一种慢性滑膜疾病,好发膝关节,常侵袭软骨下骨质并造成缺损,给临床治疗带来困难。我科 2004年 9月~2009年 6月收治伴有软骨下骨缺损的膝关节 PVNS 21例,采用关节镜清理联合开窗植骨进行治疗,效果令人满意,现报道如下。
1 临床资料与方法
1.1 一般资料
本组 21例。男 13例,女 8例。年龄 17~62岁,平均36岁。病程 2个月~8年,平均28个月。左侧 7例,右侧 14例。16例表现为膝关节肿胀,均伴有浮髌征,将积液抽出行关节液常规细菌培养,提示均为阴性;5例膝关节肿胀不明显。膝关节屈曲受限 4例。术前诊断为弥漫型 17例,局限型 4例。均伴有胫骨平台下或股骨髁面软骨下腔洞式骨缺损。
均行膝关节 MRI检查,提示 PVNS,其中 17例提示关节积液,14例合并半月板损伤,11例合并骨性关节炎,5例合并半月板损伤、骨性关节炎。IKDC(International Knee Documentation Committee)膝关节功能主观评分[1](61.3±4.5)分;Lysholm评分[2](33.9±3.7)分。
类风湿因子均阴性;血尿酸均正常;抗链“O”阴性;血沉 12例正常(<20mm/h),9例增高(23~67mm/h);C反应蛋白 3例正常(<10 mg/L),18例增高(17~53mg/L)。
本组入选标准:初次或复发的膝关节 PVNS,伴有胫骨平台下或股骨髁面软骨下腔洞式骨缺损。排除标准:感染性关节炎、痛风性关节炎、类风湿关节炎、不伴骨缺损的 PVNS。
1.2 方法
患者取平卧位,腰麻 14例、硬膜外麻醉 7例,手术侧大腿中上段预置气压止血带。通常采用髌上外侧置导水系统入髌上囊,紧贴髌韧带的膝前内、前外侧入路插进关节镜及操作器械[3]。关节镜下进行全面系统的检查,依次检查髌上囊、髌股关节、内侧沟、内侧关节间隙、髁间窝、外侧关节间隙、外侧沟。检查完毕后,在滑膜增生较典型的部位夹取部分滑膜组织送病理检查。应用电动刨削器尽可能清理病变滑膜组织及棕色游离体,切除全层滑膜至关节囊。有软骨面破坏者用打磨器修整裸露表面,对骨缺损较小的洞腔直接进行镜下清理,并镜下植骨填充。合并有半月板损伤等病变者同时予以处理。若骨缺损较大并且有一定深度,则在最靠近骨缺损区的皮肤表面做一小切口,显露出骨皮质,在 C形臂 X线机引导下用电钻将导针导入骨缺损腔洞内,用空芯钻头扩大针道,形成 0.5cm×0.5cm大小骨窗,然后用细刮匙清理腔洞病变组织,生理盐水冲洗后,植入人工骨颗粒(上海瑞邦生物材料有限公司)。术毕分别在髌上外侧及膝前内、膝前外侧放置引流管进行冲洗,缝合切口。
1.3 术后处理
术后应用生理盐水3000ml/24 h持续冲洗关节腔。一般冲洗 3~5天。术后 1周始行患肢关节腔注射透明质酸钠 2.5 ml,1周 1次,共 5次。所有患者均未辅助放疗。

图1 右膝关节术前 CT矢状位,箭头指向色素绒毛结节性滑膜炎导致胫骨平台外侧出现的骨缺损

图2 右膝关节术前 C T横断面,箭头指向右胫骨平台外侧出现骨缺损性空洞
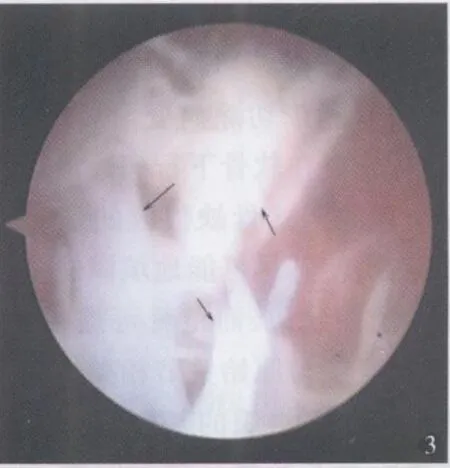
图3 关节镜下所见,箭头指向关节腔内有滑膜呈絮状沉淀物,团块样增生
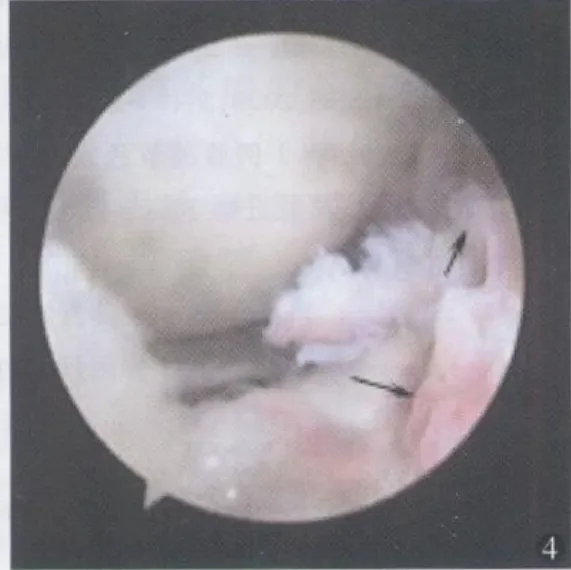
图4 关节镜下右胫骨上端及髁间嵴中部见滑膜大量增生,箭头指向滑膜呈暗红色

图5 术后 3个月 CT横断面显示:右股骨平台外侧填充人工骨颗粒后与周围骨质生长情况良好,箭头指向为人工骨颗粒填充处
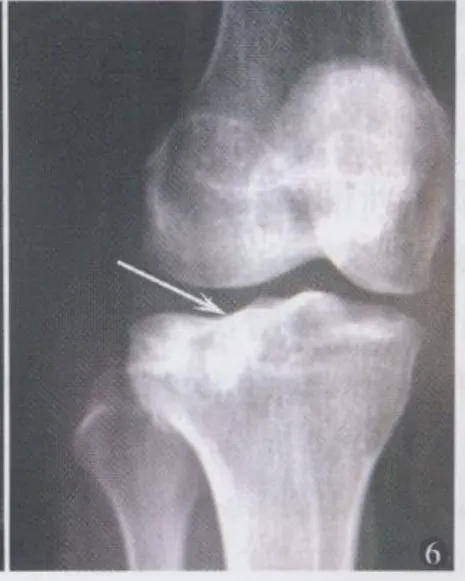
图6 术后 3个月 X线正位片,箭头指向填充人工骨颗粒后的缺损区,维持与关节面曲率的一致性
2 结果
关节镜下以及病理结果均报告为色素绒毛结节性滑膜炎,术后随访 3~48个月,其中 3~6个月 2例,6~12个月 1例,12~24个月 1例,24~48个月17例。关节活动均良好,能正常工作和生活。典型病例见图1~6。术后 3个月复查 X线或 CT均显示骨缺损区获骨性愈合。根据 IKDC膝关节功能主观评分[1]以及 Lysholm膝关节功能评分[2],关节镜术后 3个月膝关节评分较术前明显改善(P<0.05),见表1。
表1 治疗前后 IKDC和Lysholm评分比较(n=21,±s)

表1 治疗前后 IKDC和Lysholm评分比较(n=21,±s)
*SPSS13.0软件,配对样本 t检验
时间 IKDC膝关节功能主观评分Lysholm膝关节功能评分术前 61.3±4.5 33.9±3.7术后 3个月 85.6±2.4 83.6±3.5 t值* -8.351 -9.874 P值 0.000 0.000
3 讨论
关节镜治疗 PVNS的适应证和禁忌证:关节镜进行色素绒毛结节性滑膜炎病变切除术其适应范围相对较广,禁忌证相对较少,一般认为的禁忌证有:①弥漫性色素绒毛结节性滑膜炎较多,占居整个膝关节而致镜下视野显示不清;②膝关节周围感染;③关节骨内的巨大瘤样病变或广泛性骨破坏;④合并血友病,如需手术,要根据血友病的类型输入相应的凝血因子,使凝血酶原活性提高到 50%~100%后方可手术[3]。
关节镜治疗伴骨缺损的 PVNS的注意事项:①严格手术适应证。②正确使用止血带,尽量清除关节内病变滑膜组织。在进行关节镜检查时,一般不宜上止血带,以免由于组织缺血影响对病变的观察及判断;然而在确定做滑膜切除时,则应在止血带下进行为宜,避免由于关节内出血而造成视野模糊,影响手术操作。手术操作过程中,电动刨削器应用一塑胶管连接负压吸引装置。其优点:一是可及时将刨削之滑膜组织碎片吸出关节腔外,使视野保持清晰;二是负压吸引后可将需切除的滑膜组织吸入刨削器的刨削口内,有利于切除病变滑膜。③保持软骨层完整,尽量开骨窗在软骨下行病灶清理和植骨。通过辅助开窗清理腔洞式骨缺损区的病灶组织,然后植入人工骨颗粒,使其尽可能地填满缺损区,并维持与关节面曲率的一致,从而植骨可提供初始稳定和承载负荷能力,复制与原始关节相类似的关节面,填充人工骨颗粒与周围组织的基质高度整合,消除骨缺损表面重整所存在的整合技术问题,因而可保证人工骨颗粒与周围组织之间的平滑,避免并发症发生。
关节镜联合开窗植骨治疗伴骨缺损的色素绒毛结节性滑膜炎的疗效:由于关节镜手术可彻底切除病变组织[4],镜下操作对关节内组织损伤小,并发症少,效果理想[5]。本组术后临床表现明显改善,IKDC膝关节功能主观评分术前 61.3±4.5,术后为85.6±2.4。Lysholm膝关节功能评分术前为33.9±3.7,术后为 83.6±3.5。关节评分均较术前明显改善(P=0.000),由此可见,关节镜下清理联合开窗植骨对伴骨缺损色素绒毛结节性滑膜炎的治疗,中短期来看治疗效果令人满意,远期效果有待进一步观察。当然,为了减少术后复发,有的学者主张术后给予放射治疗或关节内注射放射性材料90钇[6,7],但仍有争议。本组未采用辅助放疗,短期随访未见复发。
1 Irrgang JJ,Ho H,Harner CD,et al.Use of the International Knee Documentation Comm ittee guidelines to assess outcome following anterior cruciate ligamentreconstruction..KneeSurgSports Traumatol Arthrosc,1998,6(2):107-114.
2 Lysholm J,Gillquist J.Evaluation ofknee ligament surgery resultswith special emphasison useofa scoring scale.Am JSports Med,1982,10(3):150-154.
3 敖英芳,主编.膝关节镜手术学.北京:北京大学医学出版社,2004.50-52.
4 段小军,杨 柳,陈光兴,等.膝关节色素沉着绒毛结节性滑膜炎的微创治疗.中国微创外科杂志,2008,8(7):648-650.
5 孙笑非,林建宁,阮狄克,等.关节镜下诊治膝关节色素绒毛结节性滑膜炎.中国微创外科杂志,2009,9(2):128-130.
6 Nassar WA,Bassiony AA,Elghazaly HA.Treatment of diffuse pigmented villonodular synovitis of the knee with combined surgical and radiosynovectomy.HSSJ,2009,5:19-23.
7 蔡博宁,冯林春,孟玲玲,等.2例膝关节色素沉着绒毛结节性滑膜炎术后放疗近期疗效.军医进修学院学报,2009,30(6):862-880.
