SPECT/CT同机融合显像对脊柱单发放射性“热区”鉴别诊断的临床研究
2010-04-16何丽荣刘保军
赵 峰,王 莹,赵 倩,何丽荣,刘保军,李 娟
(宁夏医科大学附属医院核医学科,宁夏 银川 750004)
99Tcm-亚甲基二膦酸盐(99Tcm-MDP)全身骨显像是核医学科传统优势检查项目之一,由于其对转移性骨肿瘤诊断的灵敏性高,扫描范围广,所以在临床上已经得到了广泛的应用。但对骨骼单发病灶,尤其是对恶性肿瘤患者脊柱单发放射性“热区”的定性诊断存在较大困难。近年来,采用SPECT/CT同机融合显像的方法,将SPECT功能代谢的高敏感性与具有精细解剖分辨力和定位准确的CT相结合,实现了影像信息的互补,明显提高了骨骼病变,特别是脊柱骨病变的诊断准确性[1-2]。我院2005年5月~2009年7月行99Tcm-MDP全身骨显像患者共2657例,其中脊柱单发放射性“热区”患者131例,将结果进行临床分析,现报道如下。
1 资料与方法
1.1 研究对象
全身骨显像发现脊柱上有单发放射性 “热区”,除外全身骨显像同时其他骨异常浓聚灶和/或骨骼系统外其他部位有明确转移灶者。按此标准共检出131例患者,男55例,女76例,年龄15~86岁,平均59.8岁。其中肺癌35例,乳腺癌26例,前列腺癌6例,肝癌、胃癌、肾癌、卵巢癌、结肠癌和直肠癌各2例,其他肿瘤11例,椎体异常待查14例,不明原因骨痛27例。
1.2 仪器和方法
1.2.1 仪器
采用Siemens symbia T双探头SPECT/CT仪,同机CT为2层。
1.2.2 全身骨显像方法
常规法标记制备99mTc-MDP,静脉注射740~ 1110MBq,鼓励患者多饮水、多排尿,3小时后行前、后位全身图像采集,扫描速度12~20cm/min。99Mo-99Tcm发生器由中国原子能科学研究所提供,放射性配体MDP由中国原子能科学研究所或江苏原子医学研究所生产。配置低能高分辨准直器,能窗20%,能峰140keV,矩阵256×1024,Zoom 1.0。
1.2.3 SPECT/CT扫描方法
首先行X线定位片扫描,通过获得的X线定位片确定扫描野,扫描野以骨显像所示病变椎体为中心,并包括上下相邻至少3个椎体;确定位置后先行CT扫描,矩阵256×256,扫描层厚5mm,完成CT扫描后,检查床自动对位行SPECT发射断层采集,矩阵128×128,连续采集360°,双探头各旋转180°,每帧10s,共采集32帧。
1.2.4 图像重建和融合
SPECT图像处理采用Astonish技术,不作衰减校正,Buttenworth滤波,截止频率6.0,获得横断位、矢状位、冠状位和3D图像,重建后的SPECT图像和CT图像的矩阵及像素大小、有效帧数完全相同,再利用工作站融合软件实现同机SPECT图像和CT图像的融合。
1.3 图像分析及诊断标准
由2名核医学科医生共同阅片。主要依据病史、临床表现、全身骨显像、断层骨显像、X线片和/或CT、MRI等影像学表现和随访结果而定。
SPECT参考标准[1,3]:转移性病变:发生在脊柱的转移性病灶,全身骨显像多数表现为累及部分或整个椎体的放射性异常浓聚灶,常明显高于相邻椎体呈边界不清的圆形或类圆形病灶,累及椎体附件时形态可不规则。溶骨性病灶可见明显的椎体部分放射性分布缺损,伴或不伴有病灶周边放射性浓聚;典型的溶骨性病灶表现为“炸面圈征”。良性病变:发生在脊柱的良性病变,其形态多不规则,且放射性浓聚程度较转移性病变为低,多位于椎体边缘处。
CT参考标准[4]:转移性病变:溶骨性转移表现为松质骨或/和皮质骨的低密度缺损区,边缘较清楚,无硬化,常伴有不太大的软组织肿块;成骨性转移为松质骨内斑点状、片状、棉团状或结节状边缘模糊的高密度灶,一般无软组织肿块,少有骨膜反应;混合性则兼有上述两种病灶的表现。良性病变:①脊椎退行性变表现为椎间盘向四周均匀膨出于椎体边缘,硬膜囊前缘及椎间孔内脂肪可受压,脊髓可有或无受压移位。膨出的椎间盘外周可有弧形钙化,有时可显示椎间盘“真空”征和髓核钙化,椎体边缘部唇样骨增生、硬化。②椎小关节退行性变表现为椎间小关节面增生、硬化、凹凸不整,关节间隙变窄,关节腔内“真空”征象,关节边缘部骨赘形成及关节面下囊性变,关节囊钙化。侧隐窝、椎间孔或椎管变形、狭窄,椎间小关节半脱位或脱位等。
SPECT/CT参考标准[5]:①良性病变:有异常放射性浓聚区,该部位为手术部位,或有创伤史,或有非病理性骨折史,或是骨岛等,CT未见骨质破坏和软组织肿块,诊断为良性病变;②恶性病变:有异常放射性浓聚区,排除手术、创伤、骨折、骨岛等良性改变,CT有骨质破坏,可有软组织肿块,诊断为恶性病变。
1.4 统计学处理
使用SPSS13.0软件包进行数据处理。
2 结果
99Tcm-MDP SPECT/CT全身骨显像脊柱单发放射性“热区”患者131例,具体分布见表1。

表1 131例脊柱单发放射性“热区”分布情况
其中腰椎占60.3%,胸椎占32.1%,颈椎占7.6%。骨转移34例,占总病例数的26.0%,良性病变94例,占总病例数的71.7%,3例诊断为原发骨肿瘤,占总病例数的2.3%。腰椎单发放射性“热区”骨转移发生率与胸椎比较有明显差异 (χ2=7.600,P< 0.01)。有恶性肿瘤病史患者90例,其中诊断为骨转移27例,占30.0%,良性病变63例,占70.0%。无明确恶性肿瘤病史患者41例,诊断为骨转移7例,占17.1%,良性病变30例,占73.2%,原发骨肿瘤3例占7.3%。有恶性肿瘤病史组与无明确恶性肿瘤病史组骨转移发生率无明显差异(χ2=2.449,P>0.1)。骨转移类型以溶骨性病变居多,34例骨转移病变中,21例为溶骨性病变,占61.8%,成骨性病变7例,混合性病变2例,分别占20.6%和5.9%,4例SPECT/CT见整个椎体或椎体局部呈放射性“热区”,而CT未见明显骨质异常。3例最终诊断为原发骨肿瘤(病理证实),2例骨髓瘤,1例骨母细胞瘤。
3 讨论
全身骨显像由于其灵敏度高并能显示全身骨骼系统而成为筛选骨转移瘤的首选方法,但对椎体单发放射性“热区”的定性诊断是困扰核医学的难题之一,尤其是对椎体退行性变所致的放射性浓聚与椎体转移性肿瘤的性质难以区别。
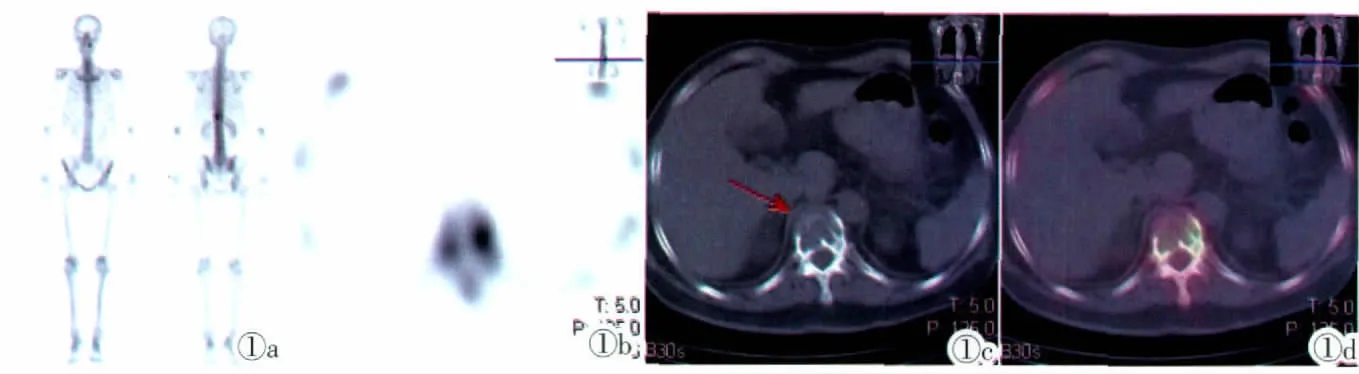
图1 肺癌患者,男,51岁。图1a:全身骨显像示T11椎体放射性“热区”。图1b:SPECT骨断层显像示T11椎体呈放射性“热区”。图1c:CT示T11椎体溶骨性破坏。图1d:SPECT/CT同机融合显像示T11椎体放射性“热区”与CT T11椎体溶骨性破坏一致。诊断为骨转移。Figure 1. Male,51 years old,diagnosed as lung cancer.Figure 1a:whole body bone scan showed a ‘hot spot’in T11.Figure 1b: SPECT tomography showed a ‘hot spot’in T11.Figure 1c:CT showed an osteolytic lesion in T11.Figure 1d:SPECT/CT fusion imaging showed the same lesion in T11.Final diagnosis was bone metastases.

图2 乳癌患者,女,50岁。图2a:全身骨显像示L5椎体放射性“热区”。图2b:SPECT骨断层示L5双侧椎小关节呈放射性“热区”。图2c:CT示双侧椎小关节面增生、硬化。图2d:SPECT/CT同机融合显像L5双侧椎小关节放射性“热区”与CT L5双侧椎小关节面增生、硬化一致。诊断为椎体退行性变。Figure 2. Female,50 years old,diagnosed as breast cancer.Figure 2a:Whole body bone scan showed a ‘hot spot’in L5.Figure 2b: SPECT tomography showed the‘hot spot’was in bilateral vertebral articulations of L5.Figure 2c:CT scan showed hyperplasy and sclerosis in bilateral vertebral articulations.Figure 2d:SPECT/CT fusion imaging showed the same lesion in vertebral articulations of L5,and diagnosed as vertabra degeneration.
本研究采用病理组织学与多种影像诊断相互印证、结合,少数辅以活检或追踪观察1年作为诊断骨转移瘤的“金标准”[6]。以此为标准,本组131例椎体单发放射性“热区”,34例诊断为肿瘤骨转移,占总病例数的26.0%;94例诊断为良性病变,占总病例数的71.7%;3例诊断为原发骨肿瘤,占总病例数的2.3%。从病灶分布看,以腰椎病变最为常见,占总病例数的60.3%,其次是胸椎和颈椎,分别占总病例数的32.1%和7.6%。有恶性肿瘤病史组与无明确恶性肿瘤病史组骨转移发生率无明显差异。这可能与腰椎退行性变发病率高有关。因为脊柱各部分,尤其是腰段多富含红骨髓成分,其静脉系统(即Baston静脉丛)无瓣膜结构,压力相对较低,且邻近血管富于交通,使脊柱各段血液流速缓慢且血液供应丰富,这有利于肿瘤细胞滞留并进一步发展为转移性病灶。此外,由于脊柱本身的承重受压功能,使其成为骨骼常见良性病变,尤其是退行性病变的好发区域。本研究腰椎单发放射性“热区”94例,仅17例诊断为肿瘤骨转移,其骨转移发生率与胸椎比较有明显差异。
由于99Tcm-MDP在骨骼中的沉积量主要取决于骨的局部血流状况以及骨骼无机盐代谢和成骨活跃的程度。大量研究结果表明,对肿瘤患者而言,局灶性放射性增高可以是早期骨转移,也可以是良性病变引起,缺乏一定的特异性,从而导致假阳性率较高,尤其存在恶性肿瘤病史患者。SPECT/CT同机融合显像提高了对脊柱骨转移肿瘤诊断的灵敏度和特异性,并为临床规范应用提供了依据[7]。
国内外作者认为[2,8],病变性质与病灶部位有关。当病变累及椎弓根或椎体和椎弓根,常提示为骨转移;若病变只累及椎小关节或椎体皮质,则考虑为良性病变。断层骨显像可较清楚地分辨椎弓根和椎小关节。SPECT/CT中低分辨率的CT系统所获得的图像质量能够满足解剖定位要求,骨功能和解剖的图像融合,进一步解决了常规骨显像阳性病灶的解剖定位问题,能够分辨病变所累及的椎体、椎弓根、椎小关节和棘突等。本组34例被诊断为骨转移瘤,表现为整个椎体、椎体局部和/或椎弓根放射性浓聚影,明显高于相邻椎体。良性病变94例,病变多位于椎体边缘处呈唇样骨增生、硬化及骨赘形成,或放射性增高影位于椎小关节,表现为椎间小关节面增生、硬化、凹凸不整,关节间隙变窄等(图1,2)。有作者认为[1],脊椎发生转移瘤的部位与脊椎的解剖特点密切相关,椎体富含骨髓且血供丰富,转移瘤发生率高,而附件以密质骨为主且血液循环较差,转移瘤发生率低。
SPECT/CT同机融合显像解决了常规骨显像对阳性病灶精确解剖定位难的问题,CT能分辨皮质或髓质病变,明显改善了对骨良恶性病变的检出率及鉴别诊断能力,降低了骨显像诊断骨转移的假阳性,提高了诊断的特异性[9]。同时,同机CT能够分辨骨破坏的性质,即区分骨转移为成骨性、溶骨性和混合性。34例骨转移瘤患者,以溶骨性病变居多,其次为成骨性病变和混合性病变。这与文献报道一致[2-3]。当骨显像和骨CT结果不一致时,反映了这两种显像方式显像机制的差异,依靠两者信息互补,可以对某些疾病作出诊断。如CT显示骨质病变,而断层骨显像未见异常者,一般认为由良性病变所致;而骨显像呈“热区”,CT表现正常者,常考虑骨转移[1-2]。后者可能的解释为:只有少量的癌细胞聚集并侵犯椎骨,但还未引起椎骨形态学改变,因此CT图像上表现为“正常”椎骨。而全身骨显像可较X线检查提早3~6个月发现转移灶[10],体现了全身骨显像早期诊断的优势。本研究中4例患者骨显像椎体呈单发放射性“热区”,而CT图像上表现为“正常”椎骨,平均随访14个月,最终诊断为骨转移性病变。考虑到99mTc-MDP骨肿瘤显像的非特异性,有可能带来假阳性,对此,笔者认为密切随访无疑是避免漏诊、获取正确诊断的最佳选择。
综上所述,SPECT/CT同机融合显像可对病灶进行精确的解剖定位,显示出病灶的特征性影像学改变,对脊柱单发放射性“热区”的良恶性鉴别有重要的临床价值。
[1]马全福,匡安仁.SPECT/CT骨显像对脊柱单发病灶的诊断价值[J].中国临床医学影像杂志,2008,19(2):90-93.
[2]李伟,屈婉莹,李威,等.SPECT/CT骨显像鉴别诊断脊柱良恶性病变的价值[J].中华核医学杂志,2002,22(6):343-345.
[3]李亚明.骨、关节系统[A].见:李少林.核医学.第6版.北京:人民卫生出版社,2004.124-143.
[4]孟悛非,徐文坚,徐爱德,等.骨骼肌肉系统[A].见:吴恩惠.医学影像诊断学.北京:人民卫生出版社,2001.390-392.
[5]赵祯,李林,李芳兰,等.SPECT/CT同机融合显像鉴别诊断骨良恶性病灶的价值 [J].四川大学学报 (医学版),2008,39(6):1036-1039.
[6]郭本书,熊廷新,林曰增,等.脊柱转移瘤MR扫描与核素骨显像的对比研究[J].实用放射学杂志,2006,22(9):1097-1100.
[7]Utsunomiya D,Shiraishi S,Imuta M,et al.Added Value of-SPECT/CT Fusion in Assessing Suspected Bone Metastasis:Comparison with Scintigraphy Alone and Nonfused Scintigraphy and CT[J].Radiology,2006,238(1):264-271.
[8]Einat ES,Martin RH,Barnes DC,et al.Role of SPECT indifferentiating malignant from benign lesions in the lower thoracic and lumbar vertebrae[J].Radiology,1993,187(12):193-198.
[9]Delbeke D,Edward RC,Guiberteau MJ,et al.Procedure guideline for SPECT/CT imaging 1.0[J].J Nucl Med,2006,47(7): 1227-1234.
[10]张永学.核医学[M].北京:人民卫生出版社,2005.238.
