不同治疗方法对异位妊娠患者生育功能影响的研究
2010-03-22张宣
张宣
异位妊娠发病率近年有上升趋势,且趋于年轻化,未生育患者明显增多,阴道B型超声(B超),血β-人绒毛膜促性腺激素(β-HCG)检测技术的提高及医生对异位妊娠的高度警惕,使很多有生育要求的异位妊娠患者在破裂或流产前得以诊断[1]。如何提高治疗的成功率,提高再孕率,更好的保留输卵管功能,是医生及患者共同关注的问题。本文就符合保守治疗指征的异位妊娠患者腹腔镜保守手术治疗及化疗药物治疗的疗效进行比较。
1 资料与方法
1.1 一般资料 2006年1月至2008年12月我院共收治符合保守治疗指征,有生育要求的异位妊娠患者216例,年龄19~35岁,平均年龄25.8岁;既往有宫内妊娠史143例,有异位妊娠史44例。筛选标准如下:(1)有停经史,血β-HCG高于正常小于2 000 U/L,B超检查宫内未见孕囊,测定附件混合性或液性包块最大直径小于3 cm;(2)生命体征平稳,无明显腹痛及腹腔内出血的表现;(3)生育年龄的女性,有生育要求。
1.2 方法 依患者意愿分为药物治疗组(n=94)及手术治疗组(n=122),2组患者年龄、停经天数、包块大小、血 β-HCG値、妊娠史均差异无统计学意义(P>0.05)。药物治疗组采用甲氨蝶呤(MTX)联合中药归化瘀汤方案,即以MTX 50 mg/m2计算,单次肌内注射,同日加服中药归芎化瘀汤1剂,每日1次,共7剂,在治疗第4天和第7天测血清β-HCG值,若下降小于15%于第7天测体重后再次单次肌内注射MTX及口服中药,如果化疗后包块继续增大或血β-HCG上升,则考虑手术。手术治疗组采用腹腔镜下开窗取胚术(沿输卵管纵轴切开达病灶两端,长约1~2 cm,取出胚胎组织和血块,创面若有出血电凝止血)及输卵管挤压术,术中同时行盆腔粘连松解术,术后随访血β-HCG值至正常,术后发生持续性异位妊娠采用单次MTX肌内注射。
1.3 统计学分析应用SPSS11.0统计软件,计量资料以¯x±s表示,采用t检验,计数资料采用χ2检验,P <0.05为差异有统计学意义。
2 结果
2.1 2组治疗情况 所有病例均有对侧输卵管,采用门诊或电话随访:药物治疗组成功率86.17%(81/94),血β-HCG降至正常时间(26±7)d,住院时间(12±6)d,13例因保守失败改行手术治疗。手术治疗组成功率98.36%(120/122),2例发生持续性异位妊娠肌内注射MTX治愈,血β-HCG降至正常时间(10±5)d,住院时间(6±3)d。手术治疗组治疗成功率显著高于药物治疗组,血β-HCG降至正常时间、住院时间明显短于药物治疗组,差异有统计学意义(P<0.05)。
2.2 治疗成功后恢复正常月经,第3次月经后行输卵管碘油造影结果 第3次月经时药物治疗组随访87例,手术治疗组随访104例。2组输卵管通畅率差异无统计学意义(P>0.05)。见表 1。2.3 输卵管造影后1年内首次妊娠情况 1年后药物治疗组随访78例,手术治疗组随访84例。2组妊娠率差异无统计学意义(P >0.05)。见表2。
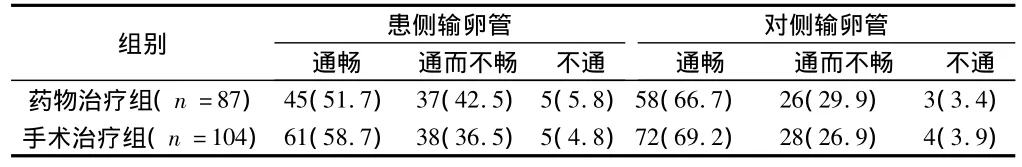
表1 2组输卵管碘油造影结果比较 例(%)

表2 2组妊娠率比较 例(%)
3 讨论
本研究中患侧输卵管术后输卵管造影通畅率及重复异位妊娠率2组比较无差异,可能是由于保守性手术损伤输卵管,造成瘢痕形成,而药物治疗可能导致妊娠组织及血块机化,均影响患侧输卵管的通畅性及功能,因而易发生重复异位妊娠。对侧输卵管的通畅率手术组高于药物治疗组,但差异无统计学意义(P>0.05),对侧异位妊娠率差异亦无统计学意义(P>0.05),考虑手术组虽术中行粘连分解等手术,但不能解决输卵管管腔阻塞及纤毛功能异常等问题,且手术造成的创伤,周围组织粘连等问题亦易导致异位妊娠。对于重复异位妊娠问题,有学者提出如术中证实对侧输卵管正常,不主张保留患侧输卵管,而大多有生育要求的患者难以接受[2],笔者认为,可采取保留患侧输卵管,术后行输卵管造影术,术后指导患者检测排卵,通畅侧(多为对侧)卵巢有优势卵泡时受孕,可有效提高宫内妊娠率,降低异位妊娠率。
关于腹腔镜保守性手术及药物保守治疗哪种更有利于生育尚不明确,有论著认为药物作用能使异位妊娠组织完全溶解,无管壁的损伤,避免了因手术造成的疤痕及周围组织的粘连,采用药物治疗后输卵管的复通率,妊娠率高于腹腔镜下保守手术者[3];但亦有研究表明,保守性手术组术后宫内妊娠率显著高于药物保守组[4],分析可能与术中同时治疗不利于妊娠的因素如盆腔粘连,子宫内膜异位等有关;而本资料中2组宫内妊娠率及输卵管复通率差异均无统计学意义(P>0.05),说明再次宫内妊娠率及异位妊娠率于治疗手段无关。Suzuki等[5]发现两种方案治疗后宫内妊娠的发生率是相近的,且宫外孕的发生率也是相近的,支持本研究结论。
关于应用化疗药物MTX后是否影响生育功能是最近关注的热点,Gervaise等[6]发现影响生育功能的因素依赖于患者的病变情况,而不是MTX化疗。Provansal等[7]应用超声观察到应用MTX治疗后的异位妊娠患者,子宫内膜的厚度,质量,卵泡的大小,数量与治疗前比差异无统计学意义(P>0.05)。本研究中应用MTX治疗后异位妊娠患者的宫内妊娠率与应用腹腔镜保守性手术治疗后无差异,这表明MTX化疗后对再次宫内妊娠无明显影响。
1 王亚军,许树民,李瑞娟.异位妊娠90例临床分析.河北医药,2009,31:3403-3404.
2 陈一喆,金菲.重复异位妊娠62例临床分析.中国妇幼保健,2007,22:3072-3073.
3 曹泽毅主编.中华妇产科学.第1版.北京:人民卫生出版社,2000.1326.
4 许峰.异位妊娠药物保守治疗与保守性手术的疗效比较.中国误诊学杂志,2009,9:782-783.
5 Suzuki T,Izumi S,Awaji H,et al.Preservation of tubal function following methotrexate treatment for ectopic pregnancy.Tokai J Exp Clin Med,2004,29:183-189.
6 Gervaise A,Masson L,De Tayrac R,et al.Reproductive outcome after methotrexate treatment of tubal pregnancies.Fertil Steril,2004,82:304-308.
7 Provansal M,Agostini A,Lacroix O,et al.Ultrasound monitoring in patients undergoing in-vitro fertilization after methotrexate treatment for ectopic pregnancy.Ultrasound Obstet Gynecol,2009,6:715-719.
